低カリウム血症の主な原因
低カリウム血症の原因は多岐にわたりますが、大きく分けて以下の3つです。
① カリウム排泄量の増加(最も主要な原因)
体外へのカリウム喪失は、腎臓からの排泄(腎性)と消化管からの排泄(腎外性)に分けられます。
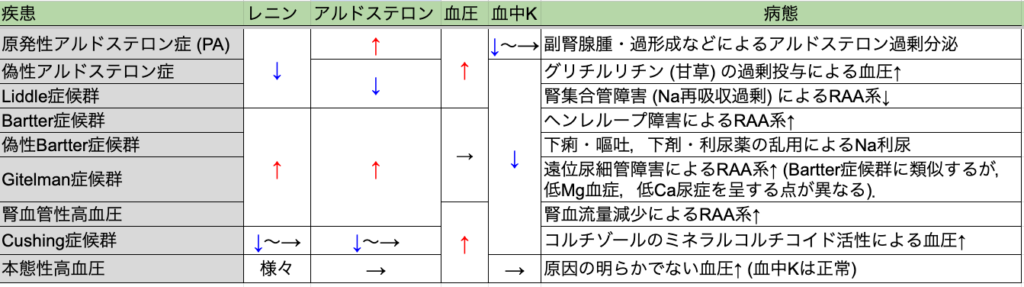
• 腎性排泄: 利尿薬(ループ利尿薬やサイアザイド系)の使用や、レニン・アンジオテンシン・アルドステロン系(RAA系)の亢進(原発性アルドステロン症など)が原因となります。
• 消化管排泄: 激しい下痢や嘔吐、下剤の乱用などにより、消化管からカリウムが失われます,。下痢の場合、最大で1日256mEqものカリウムを喪失することがあります。
• 薬剤性: 非常に重要な鑑別点として、利尿薬以外にも、甘草(カンゾウ)を含む漢方薬やグリチルリチン製剤による偽性アルドステロン症が挙げられます,。その他、ステロイド、インスリン、β刺激薬なども原因薬剤となります。
• 低マグネシウム血症: マグネシウム(Mg)が不足すると、腎臓でのカリウム排泄を抑制できなくなるため、低カリウム血症を併発しやすくなります。
② 細胞内へのシフト
血液中のカリウムが細胞の中に取り込まれてしまう現象です。
• アルカローシス: 血液がアルカリ性に傾くと(pH上昇)、代償機転として細胞内の水素イオンが細胞外へ出る代わりに、細胞外のカリウムが細胞内へ移動します。
• ホルモン・薬剤の影響: インスリン(血糖ともにKも細胞内に取り込まれる)、β2刺激薬、甲状腺機能亢進症などが原因となります。
• その他: 周期性四肢麻痺やリフィーディング症候群なども挙げられます。
③ カリウム摂取量の低下
• 長期にわたる飢餓や拒食などによる摂取不足が原因となりますが、腎臓にはカリウムを保持する機能があるため、摂取不足単独で重篤になるには長期間を要します。
よく見られる症状
軽度であれば無症状のことも多いですが、血清カリウム値が3.0 mEq/Lを下回ると症状が出現しやすくなります。
① 神経・筋肉症状
• 筋力低下・脱力感: 「だるさ」などの非特異的な症状から始まり、進行すると手足のしびれ(テタニー)、筋肉痛、四肢の麻痺が生じます,。
• 平滑筋の麻痺: 腸の動きが悪くなり、麻痺性イレウスを引き起こすことがあります。
② 腎・尿路症状
• 多尿・夜間尿: 低カリウム血症では腎尿細管の尿濃縮力が低下するため、尿量が増え、夜間頻尿や口渇が見られます。
③ 心電図変化と不整脈
・低カリウム血症は致死的な不整脈のリスクとなります。
• 心電図変化: 特徴的な所見として、T波の平低化・陰転化、U波の出現・増高、ST低下、QT(QU)時間の延長が認められます。
• 不整脈: 心室性期外収縮などが起こりやすくなり、重症化すると多形性心室頻拍(Torsades de Pointes)などの致死的な不整脈につながる危険性があります。
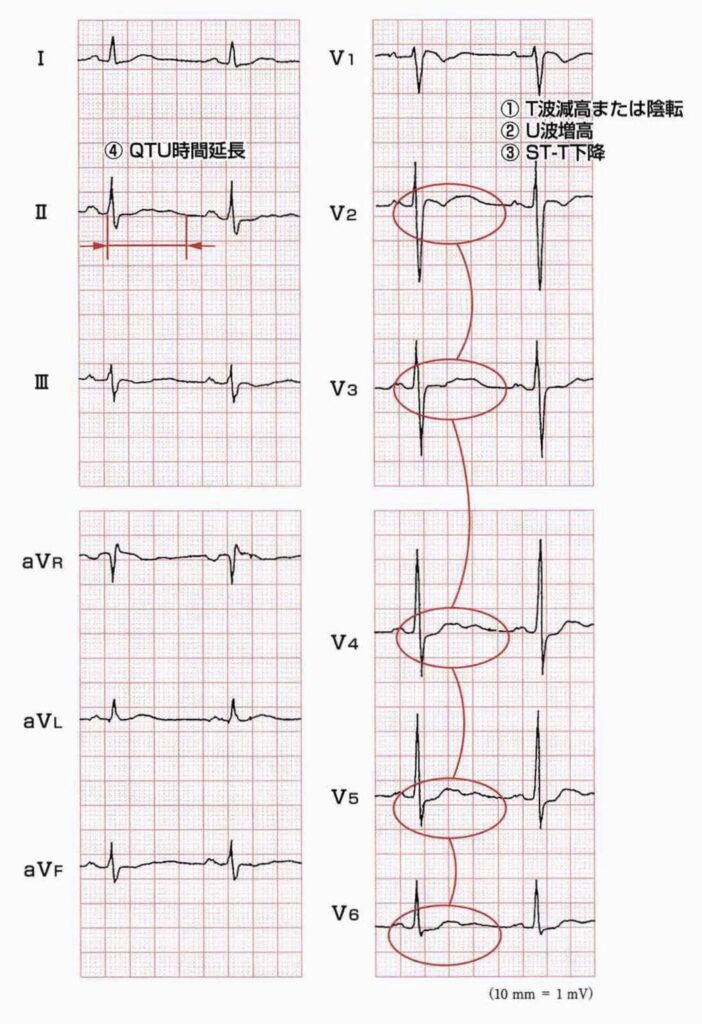
④ 代謝系の異常
• 耐糖能異常: 膵臓からのインスリン分泌が障害されるため、血糖値のコントロールが悪化することがあります。
カリウム補正方法
経口カリウム製剤
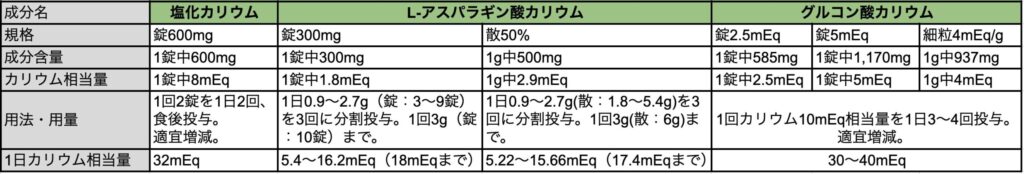
- 塩化カリウム徐放錠600mgが頻用されますが、高齢者には粒が大きいのですりつぶして内服させたりもしてます(私見)。
なぜ経口KCL製剤が有効か
なぜ他のカリウム製剤(グルコン酸Kやアスパラギン酸K)ではなく、「KCl(塩化カリウム)製剤」がしばしば選ばれるのか、その理由を解説します。
一言で言うと、「KClに含まれる『Cl』の働きによって、血液中のカリウム値が最も上昇しやすいから」です。
具体的なメカニズムは以下の通りです。
1. 腎臓での「ClとHCO3–の交換」が活発になる
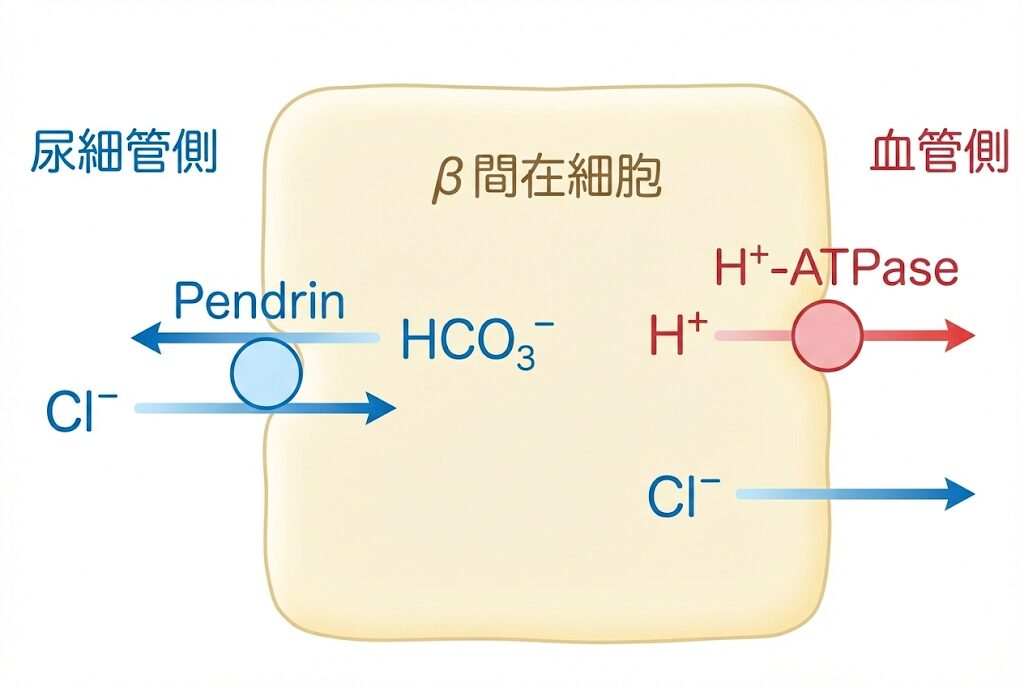
KCl製剤を投与すると、腎臓に流れてくるClの量が増えます。腎臓の細胞(集合管のβ間在細胞)には、「ペンドリン(Pendrin)」という交換口があります。このペンドリンは、「尿の中のClを取り込んで、代わりに体内のHCO3–を尿へ捨てる」という働きをします。
つまり、Clを補充することで、体内のアルカリ成分(HCO3–)を排泄するスイッチが入ります。
2. 体内が「酸」を作る
HCO₃⁻が捨てられて細胞内から減ると、バランスをとるために化学反応が進み、新たにH⁺(水素イオン=酸の成分)が作られます。このH⁺は血液中へ移動します。
3. カリウムが血液中に押し出される(ここが重要)
血液中にH⁺が増える(酸性に傾く)と、H⁺は全身の細胞の中に入り込もうとします。 このとき、細胞は電気的なバランスをとるために、「H⁺が入ってくる代わりに、細胞の中にあったK⁺を血液中へ放出」します。
結論
この一連の流れにより、単にカリウムを補給するだけでなく、細胞内から血液中へカリウムを呼び戻す効果も加わるため、KCl製剤は血清カリウム値を効率よく上昇させることができます。
そのため、症状がある場合や緊急性が高い場合には、他の製剤ではなくKClが第一選択となります。
経静脈的にカリウムを補正する場合
1. 投与速度と濃度の厳守(最重要)
• 濃度: 末梢静脈からの場合は40 mEq/L 以下、中心静脈では100 mEq/L以下である
• 速度: 末梢静脈からの場合は10 mEq/hr 以下、中心静脈では20〜40 mEq/hr以下である
• 禁止事項: 原液の急速静注(ワンショット)は心停止を招くため絶対禁忌です。必ず希釈して点滴投与します。
2. 輸液製剤の選択:ブドウ糖液を避ける
点滴のベース(溶解液)には、ブドウ糖を含まない生理食塩液などを用いるのが原則です。
• 理由: 炭水化物(ブドウ糖)を投与すると、血糖値を下げるためにインスリンが分泌されます。インスリンには、細胞膜のNa⁺-K⁺ATPaseを活性化させ、血液中のカリウムを細胞内へ移動(シフト)させる作用があります。
• リスク: 特に甲状腺機能亢進症(Basedow病)に伴う低カリウム血性周期性四肢麻痺などの場合、炭水化物負荷によってインスリン分泌が促されると、低カリウム血症が急激に悪化し、麻痺や致死的な不整脈を誘発する恐れがあります。
3. マグネシウムの評価と補正
特にアルコール多飲者などで問題になるのがマグネシウム欠乏の合併です。
• メカニズム: 腎臓の尿細管(皮質集合管細胞)にあるROMK(カリウム排泄チャネル)は、細胞内のマグネシウムによって制御されており、通常はカリウムの過剰な排泄を防いでいます。
• Mg欠乏の影響: マグネシウムが不足するとこの制御が効かなくなり、腎臓からカリウムがどんどん捨てられてしまいます。そのため、Mgを補充しない限り、いくらカリウムを点滴しても血清カリウム値は改善しません。
• 対応: カリウム補充を行う際は必ずMgも評価し、必要に応じて硫酸マグネシウム製剤などで補正を行います。
(硫酸Mg補正液20mL(Mg 20mEq)1A+生食100mL点滴静注。Mgが2mg/dLに到達するまで繰り返し投与する)
4. 酸塩基平衡の是正(アシドーシス治療)に伴う注意
アルコール過剰摂取やケトアシドーシスなどで、代謝性アシドーシス(血液が酸性)を合併している場合の治療には注意が必要です。
• 注意点: アシドーシス(酸性)の状態では、細胞内のカリウムが血液中に出てきてバランスを保っています。治療によってアシドーシスを急速に補正すると、血液中のカリウムが細胞内へ戻る「細胞内シフト」が起こり、低カリウム血症が一気に進行する可能性があります。
• 対応: アシドーシスの治療を行う際は、低カリウム血症が悪化することを予測し、十分なカリウム補充を並行して行う必要があります。
低カリウム血症の診断アルゴリズム
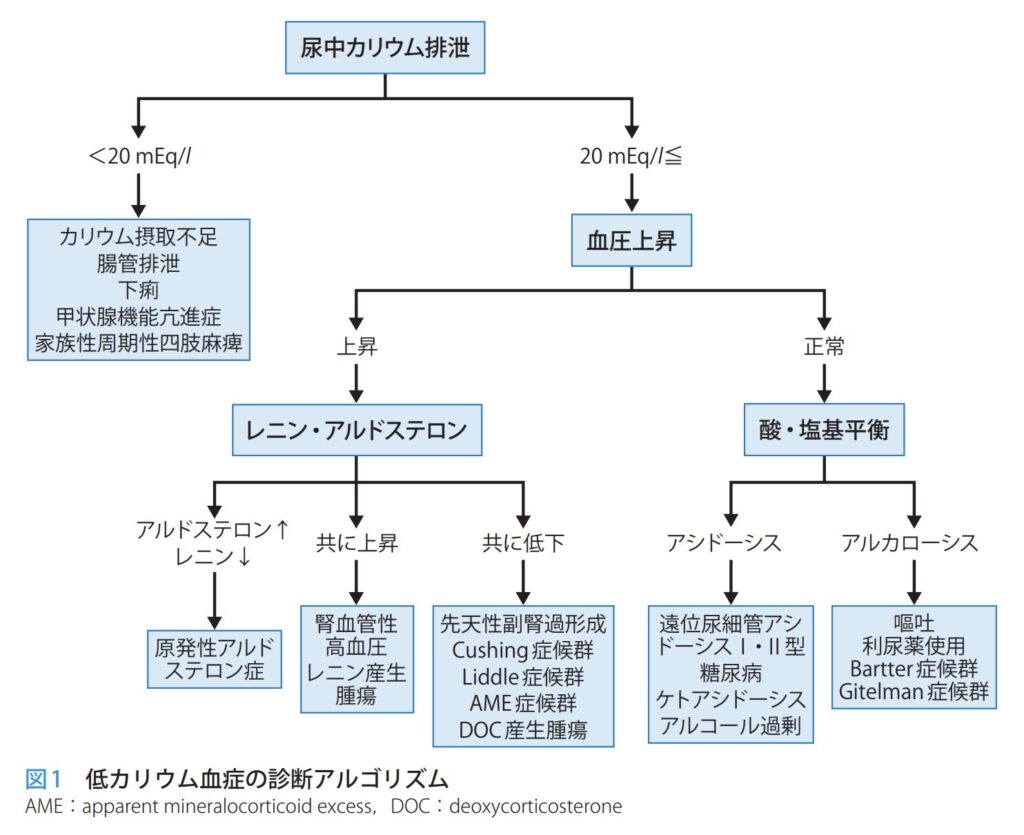
- まず尿中カリウム排泄量を測定し、排泄が少ない(20mEq/L未満)場合は、下痢や摂取不足などを疑います。
- 排泄が多い(20mEq/L以上)場合は腎臓からの喪失と判断し、次に血圧を確認します。
- 高血圧があれば、レニン・アルドステロンを測定して原発性アルドステロン症などの内分泌疾患を鑑別します。
- 血圧が正常であれば、酸塩基平衡を確認し、アシドーシスなら腎尿細管アシドーシス、アルカローシスならBartter症候群などを鑑別します。
参考文献
- 日本内科学会雑誌第109巻第4号
- 心電図の読み方パーフェクトマニュアル
- 総合内科病棟マニュアル 疾患ごとの管理 筒泉 貴彦(編集) 山田 悠史(編集) 小坂 鎮太郎(編集)




コメント