一般内科医のみならず、整形外科医、腫瘍内科医、血液内科医なども、骨粗鬆症やがんの骨転移の治療において、ビスフォスフォネート(BP)製剤やデノスマブを使用する機会が多いかと思います。
これらの薬剤を使用する際に問題となるのが、「薬剤関連顎骨壊死(MRONJ)」です。MRONJは、骨代謝に影響を与える薬剤の使用によって顎骨の壊死が生じる合併症であり、患者さんのQOLに大きく影響を及ぼす可能性があります。
この疾患の理解と適切な管理を目的として、2023年に「薬剤関連顎骨壊死の病態と管理:顎骨壊死検討委員会ポジションペーパー2023」が発表されました。最新の知見に基づく診断・治療の方針が示されており、MRONJを予防しつつ安全に薬剤を使用するための指針として重要です。
今回、骨代謝の基礎知識とポジションペーパーの要点をまとめましたので、ぜひ参考にしていただければ幸いです。
ポイント
- かつては「BRONJ「や「DRONJ」と呼ばれていましたが、現在は「MRONJ」が一般的
- すべての骨吸収抑制剤や骨吸収促進剤がMRONJを引き起こすわけではない
- 抜歯する前に骨吸収抑制薬(ARA)を中止しなくて良い
- 薬剤関連顎骨壊死は抜歯によって引き起こされるイメージが強いが、実際には歯周病や顎骨炎など、口腔内感染や不衛生によって引き起こされることも
- よって抜歯する前に骨吸収抑制剤を中止しなくて良いが、密に歯科医師と連携をとる必要がある
骨リモデリングは骨芽細胞と破骨細胞のバランスによって成り立つ
- 骨は常に吸収(骨基質の分解)と形成(骨基質の産生・石灰化)を繰り返し、リモデリングを行っています。
- 破骨細胞による骨吸収と骨芽細胞による骨形成のバランスが適切に調節されることで、骨の丈夫さが一定に保たれています。
- 破骨細胞に発現するNF-κB活性化受容体(RANK)と,骨芽細胞が産生するリガンド(RANKL)による情報伝達が、骨リモデリングにおいて重要な役割を果たしています
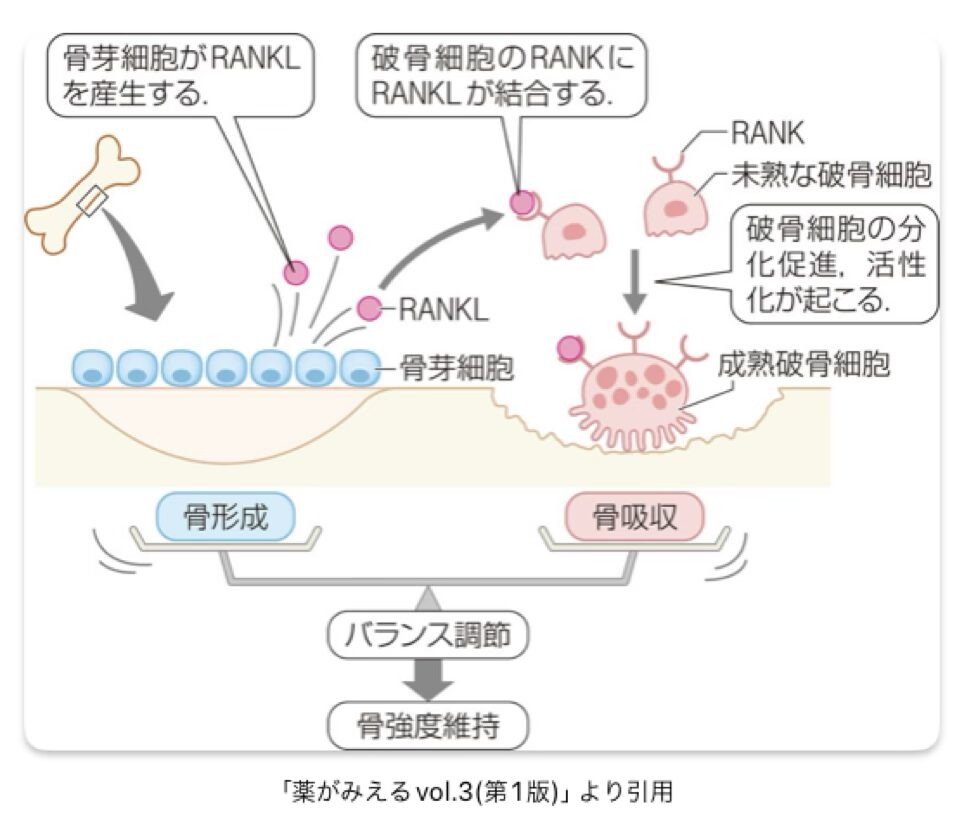
- ビスフォスフォネート製剤は骨中のハイドロキシアパタイトに結合し、骨に集積します。
ビスフォスフォネートを取り込んだ破骨細胞はアポトーシスを起こし、骨吸収が抑制されます。 - 抗RANKL抗体薬であるデノスマブは、RANKLが破骨細胞のRANKに結合することを阻害します。
その結果、破骨細胞の分化・活性化を阻害し、骨吸収を抑制します。
顎骨壊死に関する用語 ~最新の呼び名はMRONJ~

- ビスホスホネート製剤によるものは bisphosphonate-related osteonecrosis of the jaw (BRONJ)
- デノスマブ製剤によるものは denosumab-related osteonecrosis of the jaw(DRONJ)
- この両者を合わせて antiresorptive agent-relatedosteonecrosis of the jaw (ARONJ)と呼ばれていました。
- しかし新たにベバシズマブやスニチニブ を含む血管新生阻害薬等による顎骨壊死が報告され、medication-related osteonecrosis of the jaw(MRONJ)と記載されました。現在ではMRONJが一般的となってきています。
- 近年、骨形成促進作用と骨吸収抑制作用のデュアルエフェクトを有する抗スクレロチン抗体のロモソズマブ(romosozumab)でも顎骨壊死が報告されており、顎骨壊死に関連する薬剤およびその服薬形態は多様化してきています。
MRONJの診断基準
以下の3項目を満たした場合に MRONJと診断します。
① ビスフォスフォネートやデノスマブ製剤による治療歴がある。または血管新生阻害薬、免疫調整との併用歴がある。
② 8週間以上持続して、口腔・顎・顔面領域に骨露出を認める。または口腔内、あるいは口腔外から骨を触知できる痩孔を8週間以上認める。
③ 原則として、顎骨への放射線照射歴がない。また顎骨病変が原発性がんや顎骨へのがん転移でない。
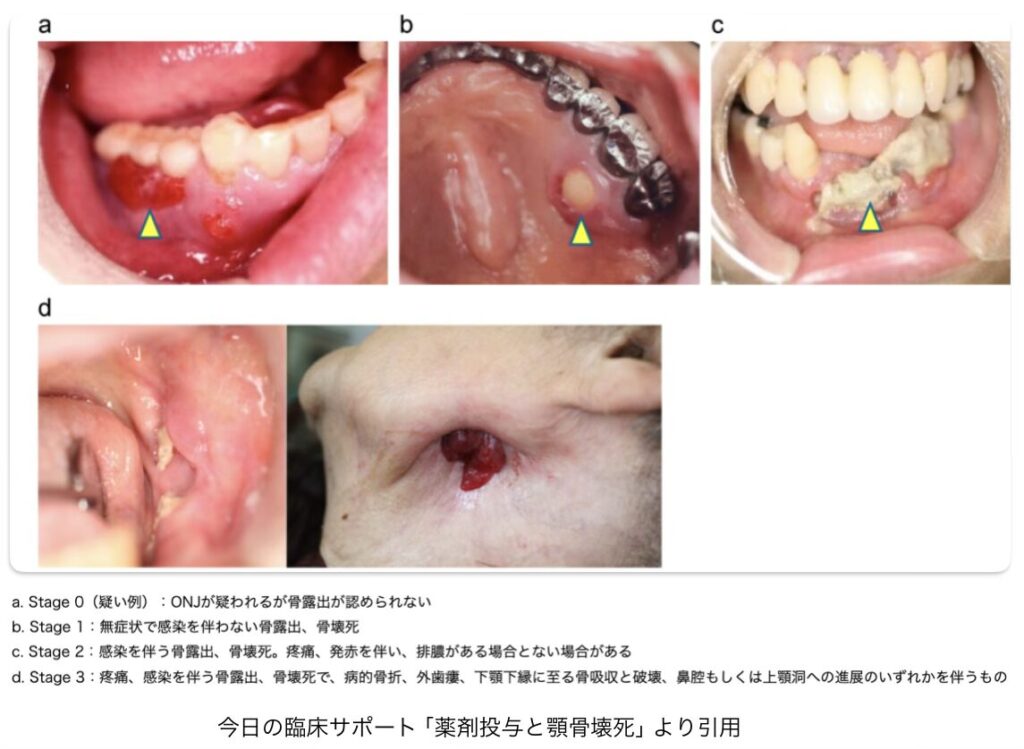
顎骨壊死のステージング
- Stage0〜3まであります。
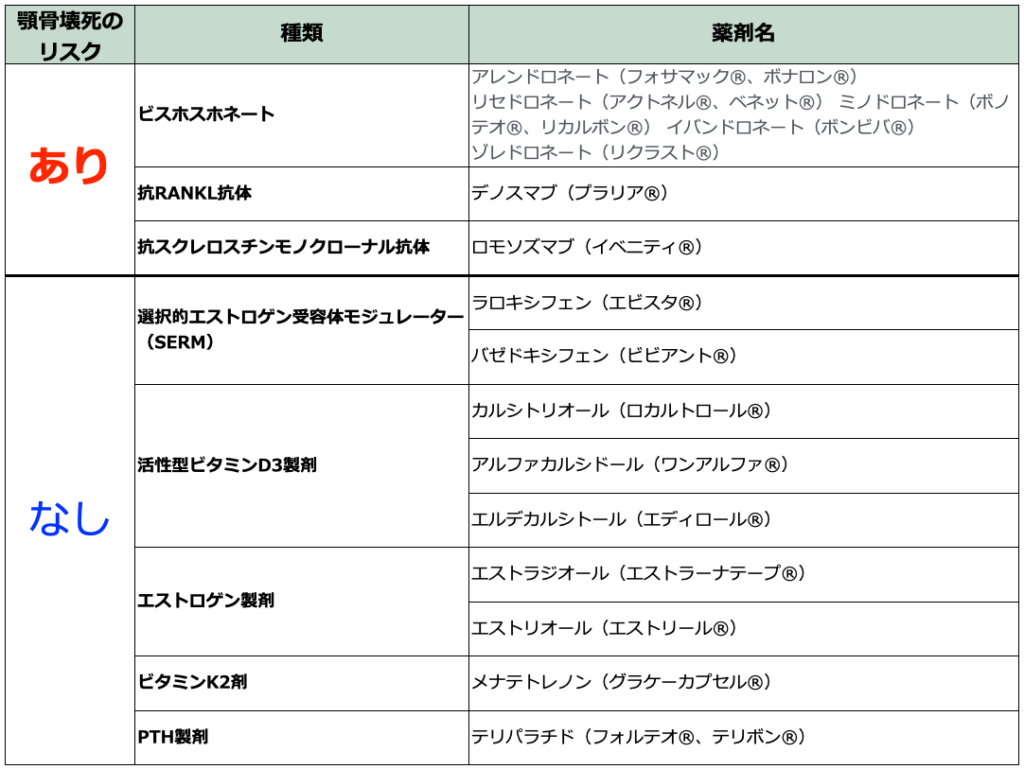
骨代謝に影響を及ぼす薬剤の中でMRONJをきたさない薬剤は?
- すべての骨吸収抑制剤や骨吸収促進剤がMRONJを引き起こすわけではありません。
- 以下に、MRONJをきたす薬剤・きたさない薬剤をリスト化しました。
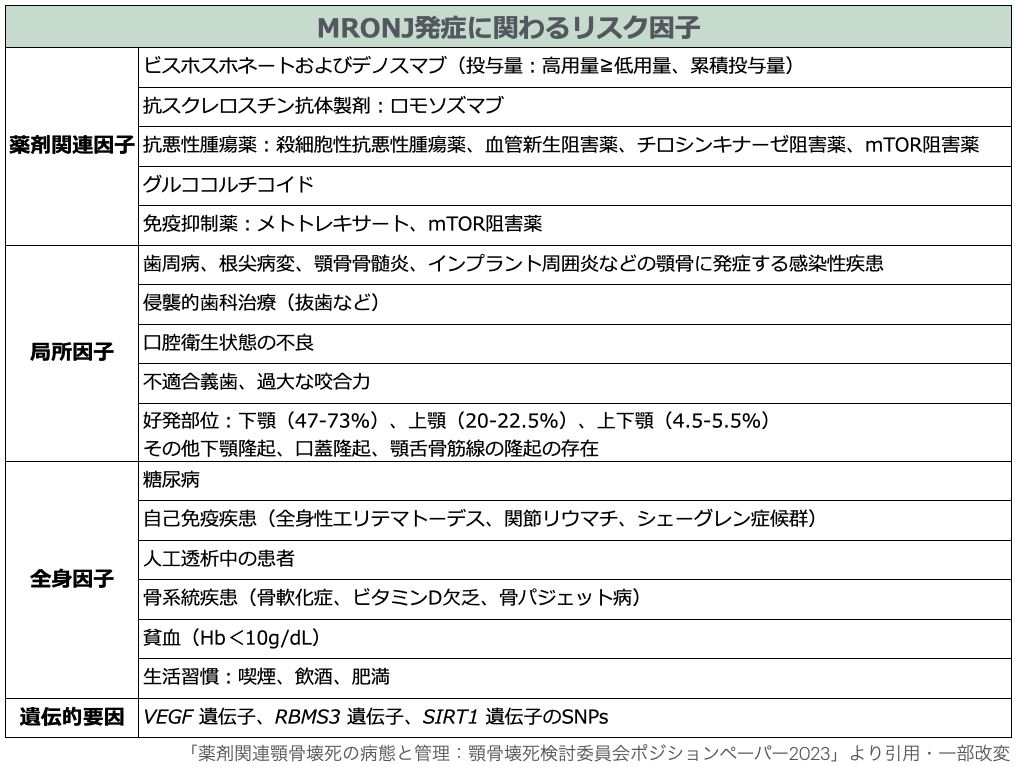
どういった患者さんがMRONJを起こしやすい??
- 薬剤関連顎骨壊死は抜歯によって引き起こされるイメージが強いですが、実際には歯周病や顎骨炎など、口腔内感染や不衛生によって引き起こされることもあります。
- 以下に、MRONJ発症に関わるリスク因子を記載しました
ビスフォスフォネートやデノスマブを使い始めたいが、どうすればよいか
- とにかくビスホスホネートやデノスマブなどの骨吸収抑制薬(ARA)の投与開始前に歯科受診を勧めましょう
- 抜歯をはじめとする侵襲的歯科治療は、可能な限り骨吸収抑制薬(ARA)の投与開始前に終えておくことが望ましいです。
- 骨吸収抑制剤(ARA)の投与開始前に、必要な侵襲的歯科治療を終えていることは MRONJ の発症予防に効果的とされています。
- がん患者にベバシズマブとゾレドロン酸(高用量ビスホスホネート製剤)を併用した症例において、予防的歯科治療を行った結果、MRONJ 発症率は有意に減少したとの報告もあります。
以上は、薬剤関連顎骨壊死の病態と管理:顎骨壊死検討委員会ポジションペーパー2023に記載されています。
すでに使用している人は抜歯する前に休薬した方がいいのか??
- 抜歯する前に骨吸収抑制薬(ARA)を中止しなくて良いです。
- デノスマブ製剤投与中止後に骨密度(BMD)が急速に減少し、デノスマブ製剤中止または長期延期後に椎骨骨折が増加する可能性が示されています。
- BP 製剤の長期投与により顎骨壊死のリスクも増加することが示されていますが、その発症率は低く、長期投与例でも抜歯時の休薬による利益は示されていません。
以上は、薬剤関連顎骨壊死の病態と管理:顎骨壊死検討委員会ポジションペーパー2023に記載されています。
ビスフォスフォネートやデノスマブを使用中も、定期的に歯科受診してもらった方が良いのか?
- 医師と歯科医師が適切に連携を図り、歯科治療を継続することが重要です。
- 前立腺がんの骨転移患者 253 例の患者に対する前向き研究で、ゾレドロン酸投与中に 3 か月毎の歯科的介入を行った群と比較して、行わなかった群では BRONJ の発症リスクは 2.59 倍高い結果であった報告しています
まとめ
- 薬剤関連顎骨壊死(MRONJ)はビスホスホネート製剤やデノスマブなどの骨吸収抑制薬(ARA)により引き起こされますが、すべての骨吸収抑制剤や骨吸収促進剤がMRONJを引き起こすわけではありません。
- かつては骨吸収抑制薬(ARA)を抜歯などの侵襲的な歯科処置前に中止したほうが良いという意見がありましたが、現在は中止しなくてよくなりました。
- しかし、抜歯のみならず歯周病などの口腔内不衛生はリスクとなるので、骨吸収抑制薬(ARA)の投与前・投与後に関わらず、歯科医師との綿密な連携が必要です。
- かかりつけ歯科医のいない患者さんに対して、歯科受診を積極的に勧めましょう。
参考文献
以下の文献を参考にさせていただき、まとめました。
- 薬剤関連顎骨壊死の病態と管理:顎骨壊死検討委員会ポジションペーパー2023
- 今日の臨床サポート「薬剤投与と顎骨壊死」




コメント