喘息増悪と診断するポイント
喘息増悪を疑う、あるいは診断する上で重要なポイントは以下の通りです。
- 特徴的な発症パターン: 夜から明け方にかけての発症、季節性の発症(春、秋などの決まった時期)、ストレスへの曝露後、アレルゲン(ペットやハウスダストなど)への曝露後の発症である場合、喘息増悪の可能性が高くなります。
- 既往歴: すでに喘息と診断されている患者さんであれば、喘息増悪の確からしさはさらに増します。
喘息発作のミミッカー
これらの疾患は喘息と似た症状(wheezeやstridorなど)を呈しますが、β2刺激薬(気管支拡張薬)への反応性の乏しさや、吸気時に喘鳴が強い(頸部で最も音が聞こえる)といった点から喘息との鑑別を行うことが重要です。
| 疾患名 | 喘息との違い・特徴 | 診断のkey |
|---|---|---|
| 1. 心不全 | β2刺激薬が無効。心不全徴候(起坐呼吸、浮腫、頸静脈拍動点の上昇)を認める。 | 肺超音波検査、胸部X線検査 |
| 2. COPD | 喘息が変動性・発作性であるのに対し、増悪時以外にも慢性的な労作時呼吸苦、咳嗽、喀痰がある。高齢者、喫煙者に多い。 | 喫煙の病歴、身体所見(胸鎖乳突筋の肥厚、気管短縮など)、CT |
| 3. アナフィラキシー | 喘鳴が吸気性(stridor)であり、頸部で最も強い。皮膚粘膜症状(蕁麻疹など)を伴うことが多い。 | アナフィラキシーの誘因あり、アドレナリンに反応 |
| 4. EDAC, 気管支軟化症 | 呼気時に気道が過剰に虚脱・狭窄する疾患。β2刺激薬(や吸入ステロイド)への反応が乏しい。COPDなどの背景あり。 | CT、気管支鏡 |
| 5. 声帯機能不全 | 吸気時に声帯が閉じてしまう疾患。喘鳴が吸気性であり、頸部で最も強い。呼吸機能検査で吸気相が平坦化する。 | 喉頭内視鏡(声帯の異常な内転運動を直接観察) |
| 6. 急性細気管支炎 | RSウイルスなどによりwheezeを呈することがある(下気道症状は成人は小児に比べて少ない)。 | – |
| 7. 異物 | 誤飲により、窒息・咳嗽とともに、片側のみのwheezeや呼吸音減弱をきたす。 | 胸部X線(縦隔偏位や過膨張など)、CT・気管支鏡 |
| 8. アレルギー性気管支肺アスペルギルス症(ABPA) | 通常治療でコントロールが難しい難治性喘息。粘液栓(ドロリとした濃褐色/黄色の長い痰)の喀出が特徴。 | ISHAMの診断基準(アスペルギルス特異的IgEの上昇など) |
| 9. EGPA(好酸球性多発血管炎性肉芽腫症) | 喘息の既往に加えて、好酸球増多や血管炎症状(発熱、神経炎、紫斑など)を認める。 | 臨床所見、組織所見(好酸球浸潤、MPO-ANCA陽性など) |
| 10. 気管 / 気管支腫瘍 | 腫瘍による気道閉塞により、stridorや、限局的なwheezeをきたす。 | – |
喘息増悪の強度と治療
喘息増悪の強度
- ピークフローメーターでPEFを測定する。測定できないほど辛ければ大発作として扱う。
| 増悪強度 | 軽度(小発作) | 中等度(中発作) | 高度(大発作) | 重篤 |
|---|---|---|---|---|
| 喘鳴/胸苦しい | 急ぐと苦しい | 動くと苦しい、苦しいが横になれる | 苦しくて横になれない | 苦しくて動けない、呼吸減弱、チアノーゼ、呼吸停止 |
| 動作 | ほぼ普通、やや困難 | かなり困難、かろうじて歩ける | 歩行不能、会話困難 | 会話不能、体動不能、錯乱、意識障害、失禁 |
| % PEF | 80%以上 | 60~80% | 60%未満 | 測定不能 |
| SpO2 | 96%以上 | 91~95% | 90%以下 | 90%以下 |
| PaO2 | 正常 | 60 mmHg超 | 60 mmHg以下 | 60 mmHg以下 |
| PaCO2 | 45 mmHg未満 | 45 mmHg未満 | 45 mmHg以上 | 45 mmHg以上 |
| 選択する治療ステップ | 増悪治療ステップ 1 | 増悪治療ステップ 2 | 増悪治療ステップ 3 | 増悪治療ステップ 4 |
(※参考:Jónssonの分類)
- 0度: wheezesなし、PEF正常
- Ⅰ度: 強制呼気時のみwheezes、PEF 60~70%
- Ⅱ度: 平常呼気時wheezes、PEF 40~60%
- Ⅲ度: 吸気時と呼気時にwheezes、PEF 20~40%
- Ⅳ度: silent chest、PEF ~20%
喘息の増悪治療ステップ
| 増悪治療 | 内容 |
|---|---|
| ステップ 1 (軽度/小発作) | ■SABAネブライザー吸入反復:20分おきに反復可、脈拍を130回/分以下に保つ ■シムビコート®(ICS/LABA)またはブデホル®吸入追加:MART療法 |
| ステップ 2 (中等度/中発作) | ■酸素吸入:SpO2 95%前後を目標 ■SABAネブライザー吸入反復:20分おきに反復可、脈拍を130回/分以下に保つ ■SAMA併用可 ■ステロイド全身投与 ■0.1%アドレナリン(ボスミン®)皮下注あるいは筋注:0.1~0.3 mL:20~30分おきに反復可、脈拍を130回/分以下に保つ ■抗コリン薬吸入 |
| ステップ 3 (高度/大発作) | ■酸素吸入:SpO2 95%前後を目標 ■SABAネブライザー吸入反復:20分おきに反復、脈拍を130回/分以下に保つ ■ステロイド全身投与 ■抗コリン薬吸入 ■0.1%アドレナリン(ボスミン®)皮下注あるいは筋注:0.1~0.3 mL:20~30分おきに反復可、脈拍を130回/分以下に保つ ■アミノフィリン点滴、マグネシウム点滴など |
| ステップ 4 (重篤) | ■上記治療継続 ■改善しなければ挿管し、人工呼吸管理を検討 |
■1. 酸素投与
■2. SABA(短時間作用型β₂刺激薬)吸入
- プロカテロール(メプチン®)やサルブタモール(ベネトリン)を使用し、20分おきにネブライザー吸入を3回まで繰り返します。脈拍を130回/分以下に保ちます。
- プロカテロール(メプチン®)0.3〜0.5 mL + 生理食塩水 2 mL をネブライザーで吸入
または
- サルブタモール(べネトリン®)0.2〜0.4mL+ 生理食塩水 5〜10mL をネブライザーで吸入
■3. ステロイド全身投与
- 喘息発作時には吸入ではなく、ステロイドの全身投与(内服または点滴静注)を行います。中等症以上の発作や、SABA吸入の反応性が悪い場合は、早期からステロイド全身投与を実施します。
- アスピリン喘息を悪化させる可能性があるため、コハク酸エステルのステロイドは避け、リン酸エステルのデキサメタゾンやベタメタゾン(リンデロン®)を使用することが推奨されています。
- 私自身、アスピリン喘息を完璧に否定する自身がないので、リン酸エステルのリンデロン®を使用しています。
- リンデロン® 4〜8 mg + 生理食塩水 100 mL を30分かけて点滴静注
または
- (アスピリン喘息が完全に除外されている場合): ソル・メドロール® 40〜125 mg + 生理食塩水 100 mL を30分かけて点滴静注。
■4. その他の薬剤(重症・治療抵抗性の場合)
- アドレナリン: 重篤な場合は早期に投与を検討します。
- アドレナリン 1回 0.3 mg を大腿外側広筋に筋注します。
- ※静注ではない点に注意が必要です。
- マグネシウム投与: 治療抵抗性の場合に使用を検討します。
- 硫酸マグネシウム 2 g + 生理食塩水 100 mL を1時間かけて点滴投与します。
- 心不全や腎不全の患者には使用できません。
- マグネゾール®も同様の使い方が可能だが、子癇に対してのみ保険適用がある。
- MART療法(maintenance-and-reliever therapy)
- MART療法とは、気管支喘息の治療において、1つの吸入薬(ICS/迅速薬効発現型LABA配合剤)を「日々の定期吸入(維持療法)」と「発作時の頓用吸入(リリーバー)」の両方に用いる治療法。
- コントローラーがシムビコート®(ブデホル®:ICS/LABA)なら発作時に試す。
- ただし、定期吸入と合計して1日8吸入を超えないようにする。一時的に1日合計12吸入まで増量可。
- 例)定期吸入が1日2吸入の場合、発作時6吸入まで(合計8吸入まで可能)
- 例)定期吸入が1日4吸入の場合、発作時4吸入まで(合計8吸入まで可能)
喘息増悪時の人工呼吸器設定
喘息発作では気道抵抗が著しく上昇しているため、息を吐き切る前に次の吸気が始まってしまう「エア・トラッピング」や「オートPEEP」を防ぐことが最大のカギとなります。
治療の最大の原則
- PaCO₂の正常化を目指さない(Permissive hypercapnia)
- 人工呼吸管理の目的は、無理に換気量を増やしてPaCO₂を下げることではなく、増大した呼吸仕事量を肩代わりし、内科的治療(ステロイドなど)によって原疾患の気道抵抗が改善するのをじっと待つことです。
- pHとPaCO₂が改善傾向にある限り、高めのPaCO₂は許容し、肺の過膨張などの肺傷害を避けることを最優先します。
初期設定のポイント
気道抵抗の変化による1回換気量の急激な変動を防ぐため、初学者にはA/CモードのVCV(従量式)が扱いやすいとされています。
- 呼吸回数:8〜12回/分(最も重要な設定)
- 喘息の呼吸器設定において最も重要です。呼吸回数を少なめに設定することで、1回ごとの呼気時間を長く(5〜7.5秒)確保します。PaCO₂が上昇しているからといって、絶対に呼吸回数を増やしてはいけません。息が吐き切れず換気が悪化します。
- 1回換気量(Vt)
- 6〜8 mL/kg
- 肺の過膨張を避けるため、少なめに設定します。
- 吸気流量:60〜90 L/分 と高めに設定(VCVの場合)
- 吸気流量を大きくする(空気を速く送り込む)ことで吸気時間を短くし、その分呼気時間を長く確保します。
- 吸気波形を「矩形波」にすることでも吸気時間を短縮できます。
- ※PCV(従圧式)を用いる場合は、吸気時間を0.5〜1.0秒と短めに設定します。
- PEEP:3〜5 cmH₂O
- FiO₂:60%
- 喘息単独では重度の低酸素血症になることは稀なため、他の合併疾患がなければ60%から開始します。

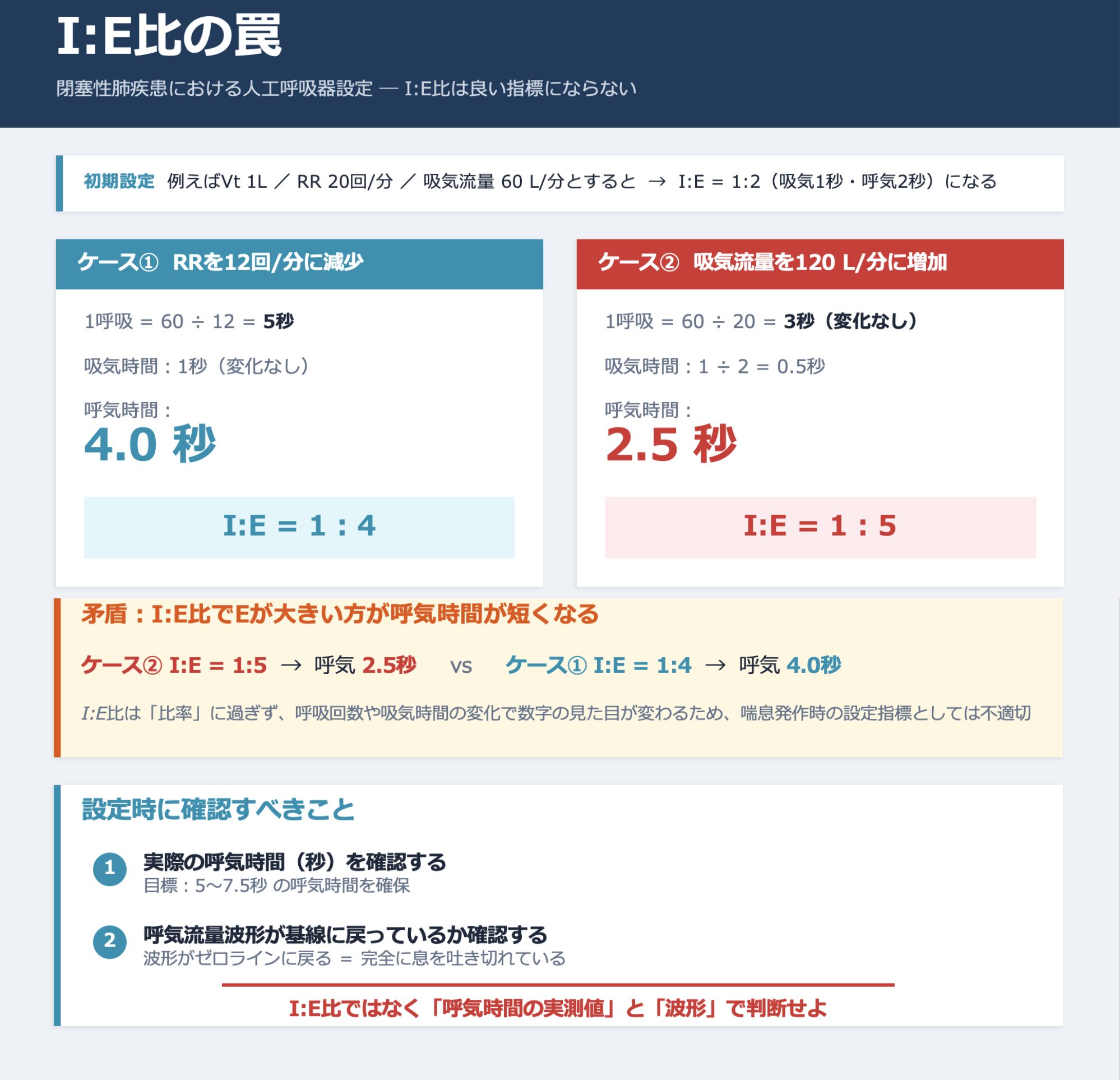
I:E比の罠
- 喘息発作などの閉塞性肺疾患における人工呼吸器設定では、I:E比(吸気・呼気比)は必ずしも良い設定の指標にはならないとされています。
- 一見すると、「呼気(E)の割合が増えるようにI:E比を設定すればよいのでは?」と思われがちですが、I:E比の数字だけを見ていると、喘息管理において最も重要な「呼気時間そのものの長さ」を見誤る可能性があります。
ある設定(1回換気量 1 L、呼吸回数 20回/分、吸気流量 60 L/分)で、I:E比が1:2(吸気1秒、呼気2秒)だったとします。ここから呼気時間を延長するための2つのアプローチを比較します。
- ケース①:呼吸回数を12回/分に減らした場合
- 1回の呼吸にかかる時間が5秒に延びます。
- 吸気時間は1秒のままなので、呼気時間は4秒になり、I:E比は1:4になります。
- ケース②:吸気流量を120 L/分に増やした場合
- 空気を送り込む速度が倍になるため、吸気時間が0.5秒に短縮されます。
- 1回の呼吸時間は3秒のままなので、呼気時間は2.5秒になり、I:E比は1:5になります。
- この2つを比較すると、I:E比の数字だけを見れば「1:5」である後者の方が呼気の割合が多く、喘息に適しているように見えます。しかし、実際の呼気時間そのものは、前者(1:4)の方が4秒と長く確保されており、閉塞性肺疾患の設定としては適しています。
- このように、I:E比はあくまで比率でしかなく、呼吸回数や吸気時間の変化によって数字の見た目が変わってしまうため、喘息発作時の設定指標としては不適切です。設定の際はI:E比にとらわれず、実際の「呼気時間(秒)」が長く(5~7.5秒など)確保できているか、そして呼気流量波形が基線に戻り「息を吐き切れているか」を直接確認することが重要です。
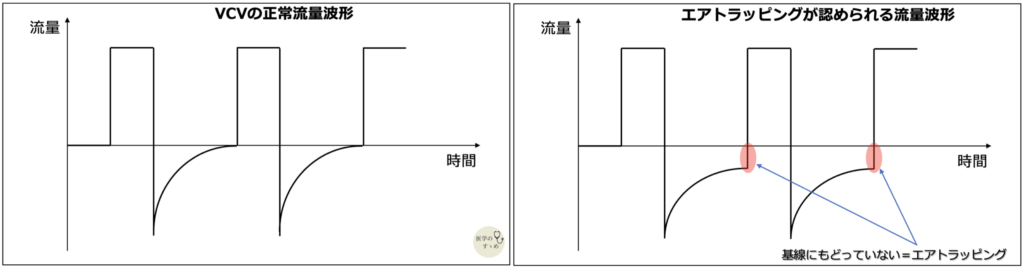
モニタリングとトラブルシューティング
- 息を吐き切れているか「呼気流量波形」で確認 呼気終末で流量波形が基線(ゼロ)に戻っていれば、息を吐き切れている証拠です。戻っていない場合はエアトラッピングが存在しています。
- ピーク圧は高くなるが、プラトー圧は高くないのが特徴
- 気道抵抗が高いためピーク圧は上昇しますが、肺自体のコンプライアンスが正常であればプラトー圧は低く保たれます。もしプラトー圧も高くなっている場合は、オートPEEPによる過膨張や、肺炎・気胸などの合併を疑う必要があります。
- 患者自身の呼吸が速すぎる場合の対応
- 設定した呼吸回数よりも患者の自発呼吸が多く、オートPEEPが生じている場合は、鎮静を深くして呼吸回数を下げることを考慮します。
- 以前は筋弛緩薬がよく使われましたが、喘息治療のステロイドと併用すると高頻度で筋力低下(ミオパチー)をきたす恐れがあるため、なるべく使用は避けます。
そもそもエアトラッピング・オートPEEPとは
「エアトラッピング」と「オートPEEP」は、どちらも「息を完全に吐き切る前に次の吸気が始まってしまい、肺の中に空気が溜まり続けてしまう異常な状態」を指す言葉です。
気管支喘息やCOPDなどの「閉塞性肺疾患」では、気道が極端に狭くなっているため、息を吐き出すのに非常に時間がかかります。十分な呼気時間が確保できずに次の空気が入ってくると、肺に空気がどんどん蓄積されてしまいます。
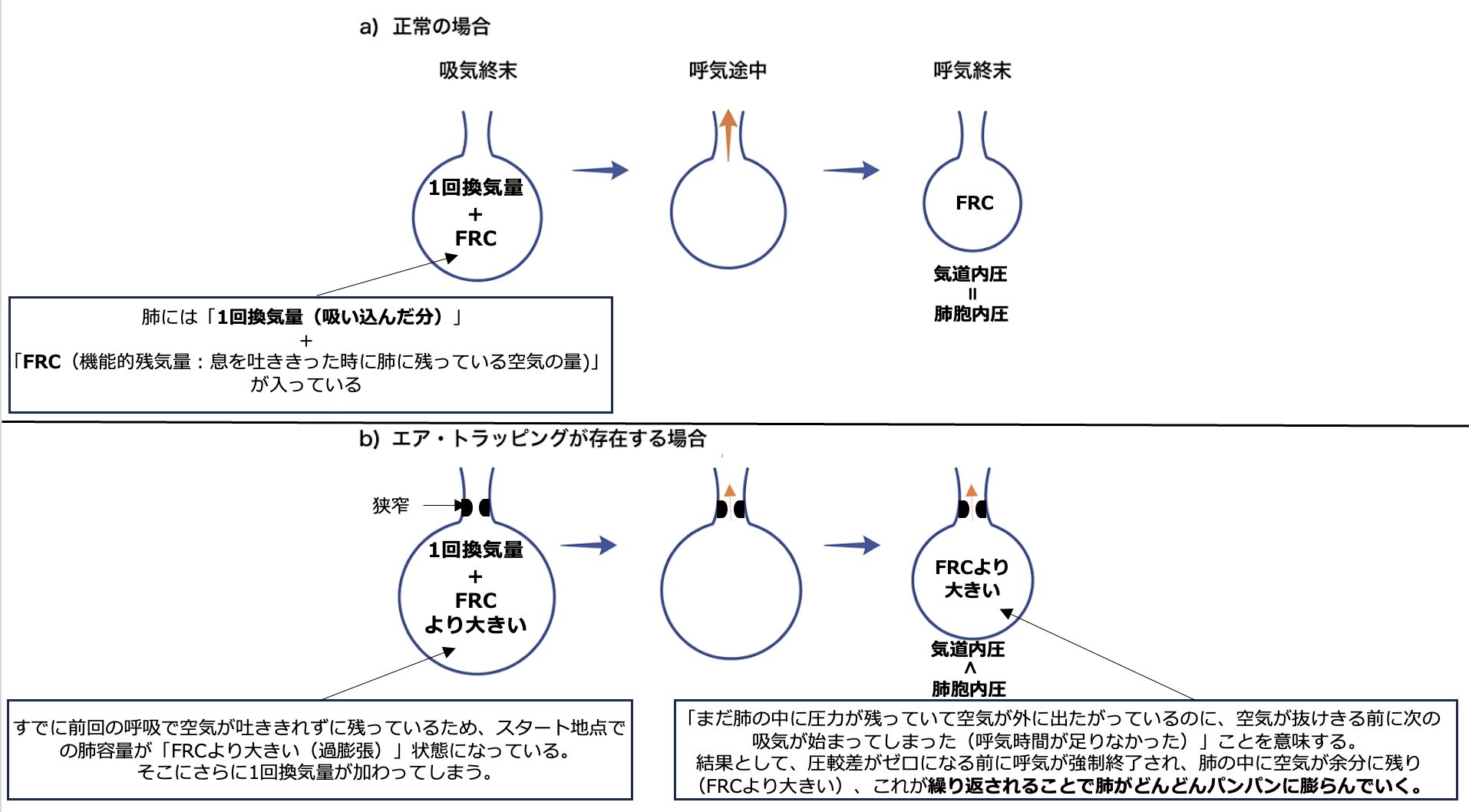
この現象を、「量」の観点から見た言葉と「圧」の観点から見た言葉で呼び分けています。
呼気終末に肺胞に空気が残る=エア・トラッピング
呼気終末に肺胞に陽圧が残る=オートPEEP
1. エアトラッピング(量の観点) 肺の中に空気が「罠(トラップ)にかかったように」閉じ込められ、抜け出せなくなっている状態です。これにより、肺が本来の機能的なサイズよりも大きくパンパンに膨らんでしまう「過膨張」を引き起こします。
2. オート PEEP(圧の観点) 空気が吐き出せずに肺の中に残り続けることで、呼気の終わり(呼気終末)になっても肺胞内に余分な「圧力」がかかったままになります。人工呼吸器の設定で意図的によい圧(PEEP)をかけるのとは異なり、患者自身の肺の中で勝手に(Auto)発生してしまう悪い圧力です。
■なぜこれらが危険なのか?
エアトラッピングとオートPEEPが生じると、患者の体に以下のような悪影響を及ぼします。
- 換気効率の悪化(V/Qミスマッチ) 肺がパンパンに膨らむと、肺胞の周囲を走る毛細血管が押しつぶされて血流が途絶えてしまいます。血流がない肺胞にいくら空気を送り込んでもガス交換(二酸化炭素の排出)ができない「死腔」となってしまうため、呼吸器で換気量を増やしてもPaCO₂が下がらなくなります。
- 肺の損傷 肺が過剰に引き伸ばされることで、容量傷害や圧傷害といった物理的なダメージ(気胸など)を引き起こすリスクが高くなります。
- 血圧の低下 胸腔内圧が高くなりすぎるため、静脈還流が圧迫されて妨げられ、血圧低下の原因になります。
- 呼吸がさらに苦しくなる(ミストリガー) 肺の中に高い圧(オートPEEP)が残っていると、患者自身が次の息を吸おうとした時に、その余分な圧力を筋力で打ち消してからでないと人工呼吸器が吸気と認識してくれません(ミストリガー)。結果として、患者の呼吸仕事量(負担)が著しく増大し、疲労してしまいます。
このように、エアトラッピングとオートPEEPは「百害あって一利なし」の状態であるため、喘息やCOPDの人工呼吸管理では「いかに息を吐き切らせてこれを防ぐか」が最も重要なポイントになります。
帰宅の基準
救急外来で、入院は不要と判断したものの、帰宅させて良いかどうかは以下の基準で判断しております(2025ポケット呼吸器診療より引用させていただきました)。
- SABA吸入から60分経過して症状が軽快していれば帰宅可能。
- ただし、発作による再受診が予想されるときはプレドニゾロン(5 mg)4~6 錠(0.5 mg/kg/日)を携帯させる。
おまけ:COPD増悪との治療の違い
喘息増悪とCOPD増悪の鑑別が難しいケースは実際にあります。 しかし、これまでCOPDを指摘されたことがない患者さんが、いきなりCOPD増悪として救急受診することはまれであるとされています。そのため、患者さんの過去の診断歴や喫煙歴などの背景が鑑別の大きな手がかりになります。
抗菌薬の使用基準や全身性ステロイドの投与量に関するエビデンスには差があるものの、基本的には喘息増悪もCOPD増悪もおおむね同じ治療方針で対応されます。 ただし、両者には以下のような重要な対応の違いがあります。
1. 呼吸管理(NPPVと酸素投与)
- 最大の相違点として、COPD増悪では中等症以上の発作であってもNPPV(非侵襲的陽圧換気)を必要とするケースが多い点が挙げられます。
- COPD患者さんは普段から体内の二酸化炭素(PaCO2)が高めであることが多く、酸素を高流量で投与すると「CO2ナルコーシス(自発呼吸が弱くなり意識障害などを起こす危険な状態)」を引き起こすリスクが高いです。そのため、COPD増悪では酸素の過剰投与を避け、SpO2(血中酸素飽和度)を88%~93%あたりに保つよう慎重に管理します。
2. アドレナリン筋肉注射の適応
- 喘息増悪では、重篤な状態(呼吸停止の危険など)の場合、早期にアドレナリン(0.3 mg)の筋肉注射を考慮します。
- 一方、COPD増悪ではアドレナリンの筋肉注射に対するエビデンス(明確な根拠)はありません。ただし、気管支の攣縮(縮み)が非常にひどいケースでは考慮されることもあります。
3. 全身性ステロイドの投与期間
- COPD増悪に対する全身性ステロイド(プレドニゾロンなど)は、喘息増悪時と使い方は大きく変わりませんが、国際的なガイドライン(GOLD)では投与期間は5日間と短めに設定することが推奨されています。
参考文献
- ポケット呼吸器診療2025 倉原 優 (著)
- Acute exacerbations of asthma in adults_ Emergency department and inpatient management – UpToDate
- Dr.竜馬の病態で考える人工呼吸管理 田中 竜馬(著) 羊土社



コメント