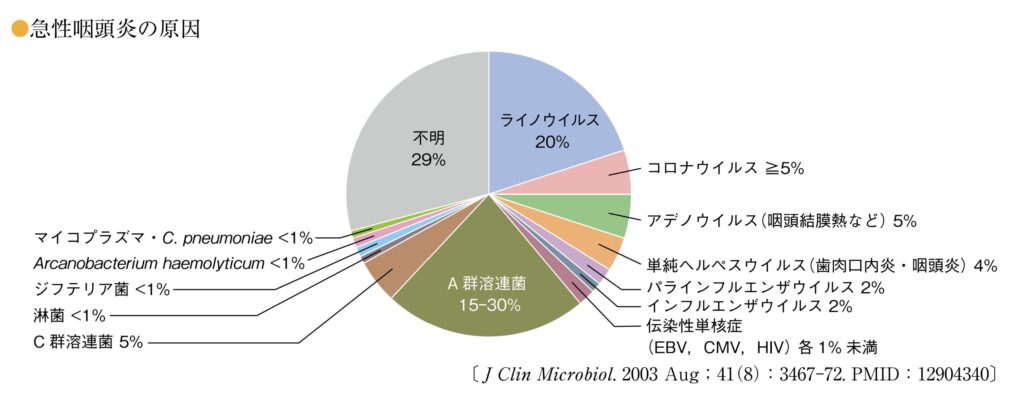
咽頭炎全体における溶連菌性咽頭炎の位置づけ
- 咽頭炎患者の90%はウイルス感染症であり、細菌性は少数派です。しかし、細菌性咽頭炎の中ではA群溶連菌(GAS)が最も重要であり、成人咽頭炎の約10%を占めるとされています。
- 急性咽頭炎の 15-30%がA群溶連菌によるものです。
その他の細菌性咽頭炎
A群溶連菌以外にも、類似した臨床所見を呈する細菌性咽頭炎が存在します。
• C群・G群溶連菌:臨床所見はA群と同様です。C群溶連菌は咽頭炎の6.1%で検出されるという報告があります。
• Fusobacterium necrophorum:18.9%で検出されることがあります。
• Arcanobacterium haemolyticum:23%で皮疹(発疹)を認めるという報告があります。
• 性感染症:性器の症状があれば考慮すべきですが、13%の症例は咽頭炎のみで発症するため、性感染症のリスク確認も重要です。
なお、A群溶連菌性咽頭炎の特徴とされる「猩紅熱様皮疹」が認められるのは、全症例の0.6%のみです。また、重篤な合併症である「扁桃周囲膿瘍」の起因菌としても、A群溶連菌は24%を占め、最も多い原因菌の一つとなっています
年齢別の罹患率(ウイルス性との比較)
溶連菌性咽頭炎の疫学的な最大の特徴は、年齢によって頻度が大きく異なる点です。
• 5〜16歳(学童期):ウイルス性が70%程度であり、残りの約30%を溶連菌などが占めるため、最も警戒すべき年齢層です。
• 成人:ウイルス性が85〜95%を占め、溶連菌性は比較的稀です。
• 5歳以下(乳幼児):ウイルス性が95%を占めるため、溶連菌性は非常に稀です。
A群溶連菌の保菌率(キャリア)
症状がないにもかかわらず菌を保有している「保菌者(キャリア)」の存在も、疫学的に重要です。A群溶連菌の保菌率は以下の通りです。
• 5〜19歳:7.9%(0.6-10.9%)
• 5歳未満:2.8%(1.5-5.3%)
• 成人:2.8%(1.5-5.0%)
小児全体では約8.0%が保菌者とされており、迅速検査の結果を解釈する際には、無症候性キャリアの可能性(たまたま菌がいただけで、原因はウイルスかもしれない)に注意が必要です。
感染リスク因子
溶連菌感染症リスク因子として、以下の点が挙げられます。
• 若年者であること
• 溶連菌感染の既往があること
• 小児との接触歴があること
溶連菌性咽頭炎・咽頭炎の所見
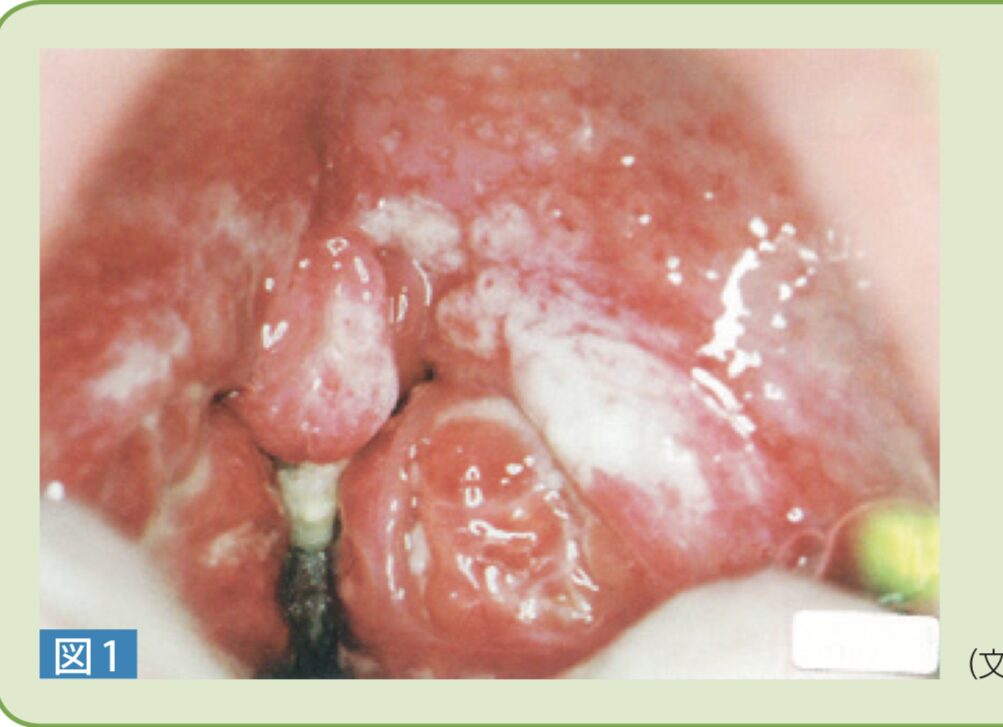
• 扁桃の腫大と白苔: 両側の扁桃がせり出すように腫大(肥大)し、そこに化膿所見である滲出物(白苔)が付着します。
• 咽頭発赤: 咽頭全体に比較的顕著な発赤を認めます。
• 口蓋垂の所見: 口蓋垂の発赤・腫大もしばしば認められます。軟口蓋の特徴的な著明な発赤もみられ、口蓋弓辺縁から軟口蓋にかけて,均一に発赤している部分とその周辺の顆粒状の発赤が連続して見られます。
特異度の高い所見
• 軟口蓋の点状紅斑・出血斑: 軟口蓋に見られる点状の紅斑や出血斑は、溶連菌感染症に対して特異度が高い(95%)所見とされています。資料でも粘膜上の出血斑について言及されています。
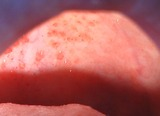
Pitfall
扁桃に白苔の付着を認めない溶連菌感染症も存在します。その場合、むしろこの「口蓋の点状紅斑・出血斑」が診断上の重要な所見となります
鑑別疾患
視診のみでの確定診断は難しく、以下の点に留意が必要です。
• アデノウイルス感染症:Centorスコアを満たしやすく、肉眼的に白苔だけで両者を鑑別することは困難とされています。
• 伝染性単核球症(EBV): 同様に著明な扁桃腫大と白苔を呈します。後頸部リンパ節腫脹や肝脾腫、上眼瞼の浮腫などが鑑別のポイントとなります
・扁桃の著明な偏位、開口障害、嚥下困難、呼吸困難などがある場合は、急性喉頭蓋炎や扁桃周囲膿瘍を疑い、耳鼻咽喉科へのコンサルトが望ましい。
Centor score
溶連菌性咽頭炎に対して用いるCentorスコアは、臨床症状と年齢から溶連菌感染の可能性を点数化し、「迅速検査を行うか」や「抗菌薬を処方するか」の判断指標として用いられます。
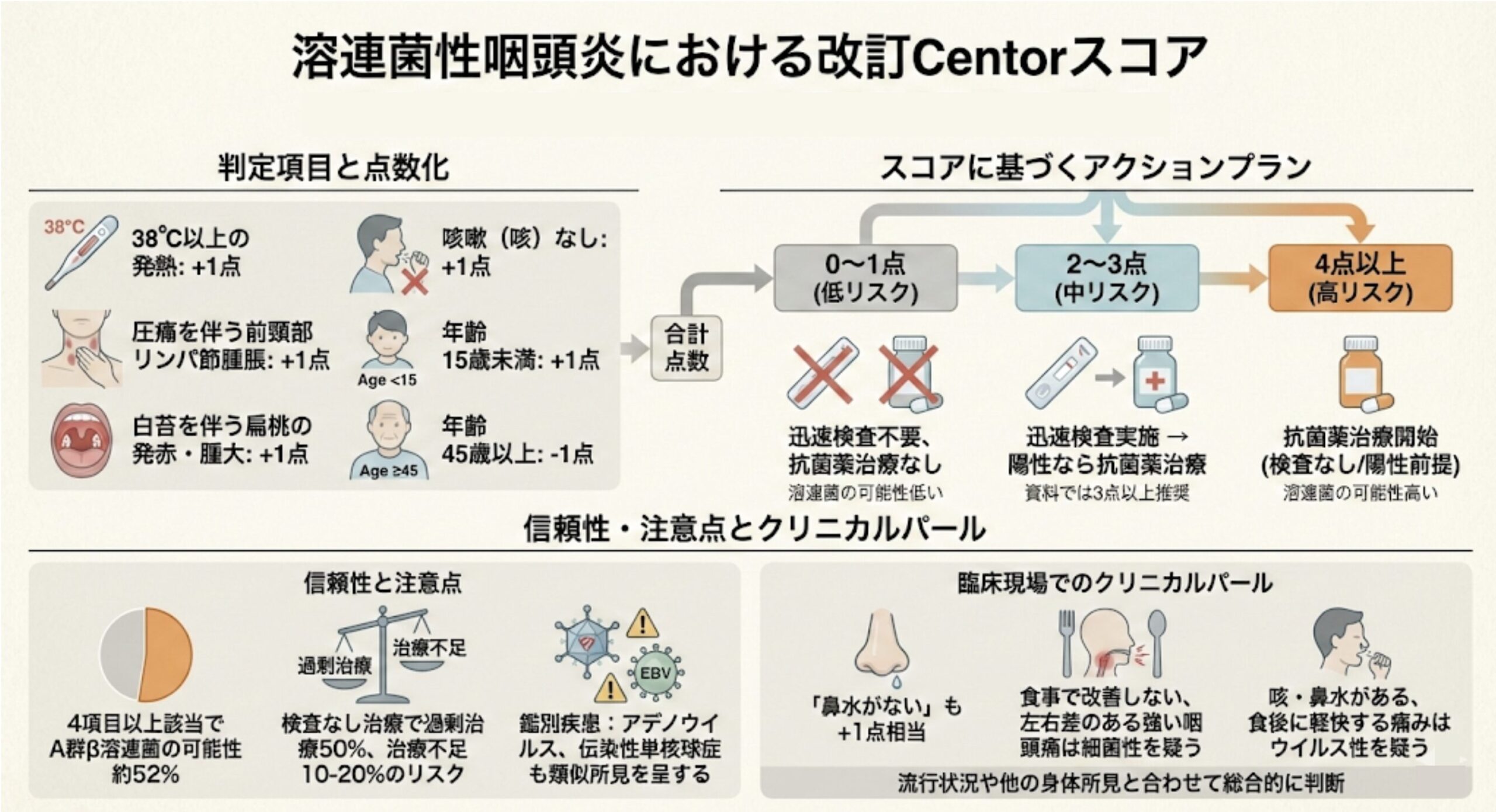
判定項目と点数化
改訂Centorスコアでは、以下の症状および年齢に基づいて点数を計算します。
- 38℃以上の発熱:+1点
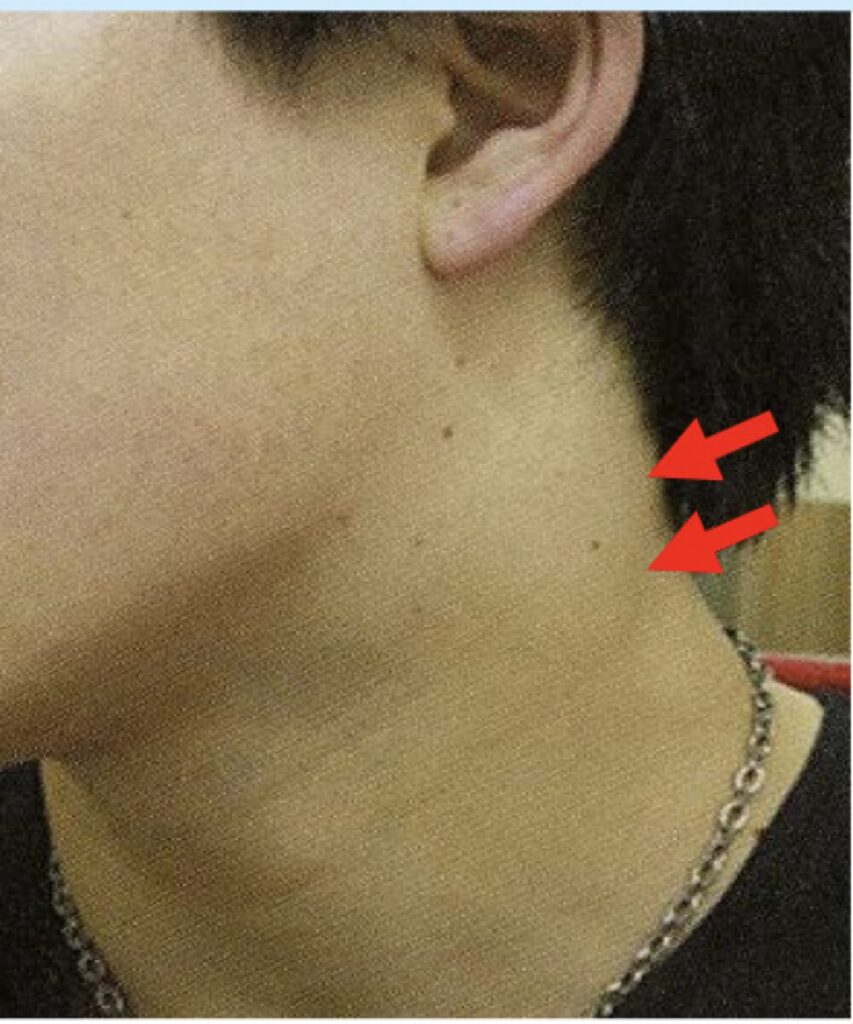
- 圧痛を伴う前頸部リンパ節腫脹:+1点
- 白苔を伴う扁桃の発赤・腫大:+1点
- 咳嗽(咳)なし:+1点
- 年齢 15歳未満:+1点
- 年齢 45歳以上:-1点
(なお、「鼻水がない」ことや「左右の喉のどちらかが痛い」のも+1点相当と考えてよい。)
算出された合計点数に応じて、以下のような対応が推奨されています。
- 0〜1点:溶連菌の可能性は低いため、迅速検査(ストレップテスト)は行わず、抗菌薬治療もしない。
- 2〜3点:迅速検査を行う。結果が陽性であれば抗菌薬治療を行う。
- 4点以上:溶連菌感染の可能性が高いため、すべてに抗菌薬治療を開始する(検査を経ずに治療開始、あるいは検査陽性を前提とした対応)。
スコアの信頼性と注意点
このスコアを活用する際には、以下の点に留意する必要があります。
- 確率の目安:4項目以上該当する場合、A群β溶連菌感染の可能性は約52%といわれています。
- 過剰治療のリスク:Centorの診断基準に基づいて(検査なしで)治療した場合、50%は過剰治療になる一方で、10〜20%は治療不足になる可能性があるとも指摘されています。
- 他疾患との鑑別:アデノウイルス感染症などはCentorの基準を満たしやすい(高熱、扁桃腫大など)ため、スコアが高くてもウイルス性の可能性があります。また、伝染性単核球症も類似した所見(白苔、リンパ節腫脹)を呈するため注意が必要です。
補足的な判断材料
スコアに加え、以下も診断の参考にされます。
- 細菌感染の原則から、「鼻水がない」ことや「左右の喉のどちらかが痛い」のも+1点相当と考えてよい。
- 逆に、「咳・鼻水がある」場合や、「咳き込み時に強く、食後に軽快する」喉の痛みはウイルス性を疑う要素となります。
このように、改訂センタースコアは症状の組み合わせから客観的に検査や治療の必要性を層別化するために有用ですが、絶対的なものではないため、流行状況や他の身体所見と合わせて総合的に判断されます。
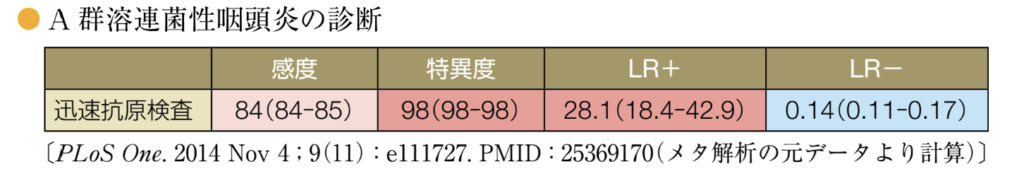
A群β溶連菌迅速抗原検査
- 口蓋扁桃や咽頭後壁からの検体による迅速抗原検査は,A群溶連菌性咽頭炎の診断に非常に有用です.
治療
治療薬の第一選択
最も推奨される治療薬はペニシリン系です。
アモキシシリン(AMPC4)cap分1あるいは分2を10日間
またはセファレキシン(CEX)250mg4cap分2を10日間。
その他の選択肢
患者の体質や、他の疾患の可能性によって薬剤を変更します。
- 伝染性単核球症が否定できない場合
- アモキシシリンは伝染性単核球症の患者に投与すると発疹が出ることがあるため、この可能性が残る場合はセフェム系が選ばれることがあります。
- セファレキシン(CEX):500mgを1日1回、または250mg 4カプセルを分2 で10日間。
- ペニシリン系・セフェム系にアレルギーがある場合
- クリンダマイシン(CLDM):900mgを分3、10日間。
- 注意点:マクロライド系(クラリスロマイシンなど)は耐性菌が多いため使用しないという意見や、第3世代セフェム系は治療コストや耐性菌の問題から使用すべきではないという指摘もあります。また、ニューキノロン系は有効ですが、広域スペクトラム(幅広い菌に効く)であるため温存すべきとされています。
服用期間が「10日間」である理由と重要性
症状が改善しても、自己判断で中断せず最後まで飲み切ることが強く推奨されています。
• 合併症の予防:抗菌薬処方の主な目的は、除菌によってリウマチ熱や膿瘍などの合併症を予防することであり、その効果は10日間の服用で証明されています。
• 再発・感染防止:症状の軽快を早めるだけでなく、他人への伝染を減らす効果もあります(治療開始後24時間経過すれば伝染性はなくなるとされます)。
• 短期治療について:第3世代セフェム系薬剤の5日間投与で治療可能とする意見もありますが、コストや耐性の観点からペニシリン系10日間が優先されます。また、ペニシリンVを用いた研究では、5日間投与よりも10日間投与の方が症状改善率が良いという報告もあります
再発例は何を考えるか
再発令はA群β溶連菌のキャリア・服薬アドヒアランスに問題あり、家族内保菌者がいるなどを考える。
セファレキシン(CEX)で再除菌する(250mg4cap分2を10日間)。
いつまで学校や会社を休む必要があるか?
- 抗菌薬の内服を開始して24時間以上経過すると感染力はほとんどなくなるため、医療機関を受診した日とその翌日は登校・出勤を自粛してもらう
参考文献
- ジェネラリストのための内科診断リファレンス 第2版 酒見 英太(監修)
- 一発診断100 宮田 靖志(著)
- 國松の内科学 國松 淳和(著)




コメント