- 前回の記事「咽頭痛のアプローチ」では、咽頭痛を訴える患者がきた際のフローチャートを紹介しました。
- 今回は以下のkiller sore throatをきたす疾患たちを深ぼっていきます。
- 急性喉頭蓋炎
- 扁桃周囲膿瘍
- 咽後膿瘍
- Ludwig angina
- Lemierre症候群
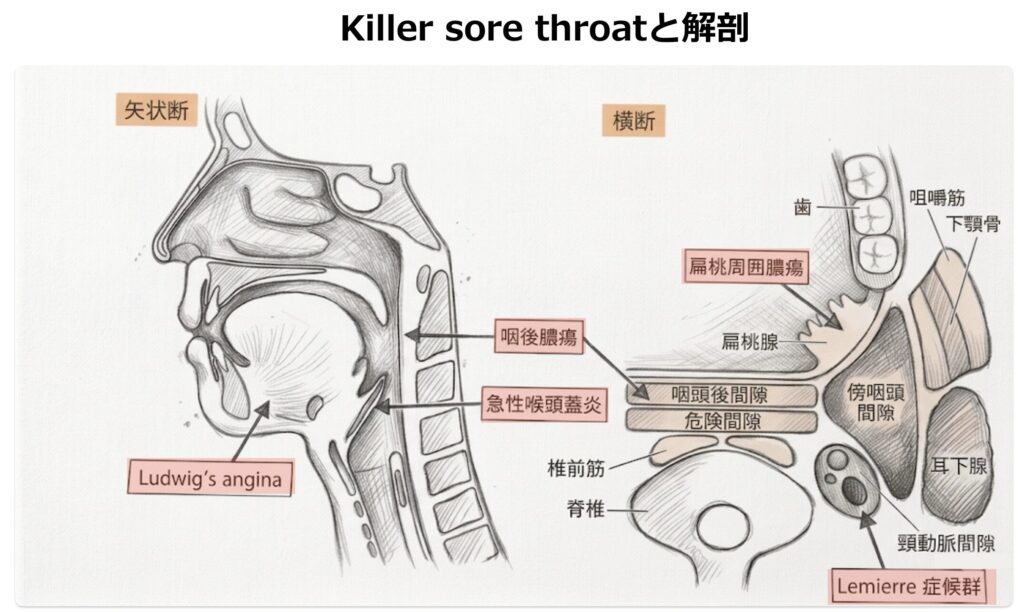
Killer sore throatを示唆する所見
以下の所見はKiller sore throat、すなわち上気道狭窄・閉塞の切迫を示唆するため、直ちに専門科(耳鼻咽喉科)へのコンサルトおよび外科的気道確保の準備が必要です。
- くぐもった声(hot potato voice / muffled voice)・嗄声
- 流涎:著明な嚥下痛・嚥下障害により唾液の嚥下が不能な状態。
- 呼吸困難
- Stridor(吸気性喘鳴):頸部で聴取されるモノフォニックな高音。気道狭窄の直接的サインです。
- 異常体位:起坐呼吸に加え、気道確保を代償的に行うための tripod position(三脚位) や sniffing position
- 開口障害
- 口蓋垂の左右への偏位
- 舌骨部の圧痛:急性喉頭蓋炎を疑います。
Killer sore throatをきたす疾患
■感染症
- 急性喉頭蓋炎
- 扁桃周囲膿瘍
- 咽後膿瘍
- Ludwig angina
- Lemierre症候群
■非感染症
- 急性冠症候群(ACS)
- 大動脈解離
- くも膜下出血(SAH)
- アナフィラキシー
- 外的要因(外傷、熱傷、異物)
本記事では感染症によるものを解説します。
急性喉頭蓋炎 (epiglottitis)
- 喉頭蓋炎とは喉頭蓋とその周辺組織(被裂軟骨、被裂喉頭蓋ヒダ)の蜂窩織炎です。菌血症の結果として、あるいは近隣臓器からの起炎菌の直接浸潤によって生じる疾患であり、進行すると気道閉塞を引き起こします。
- 舌圧子は使用してはいけません。急性喉頭蓋炎が疑われる患者に対して無理に舌圧子を使用して咽頭の奥を観察しようとすると、その機械的な刺激によって喉頭痙攣が誘発され、急激な完全上気道閉塞を引き起こす危険性があります。
- 仰臥位にすると、腫大した喉頭蓋が物理的に気道閉塞を強くしてしまうため、診察は患者が呼吸をしやすい坐位で行うことが基本となります。つまりCTは非常に危険であることを意識しないといけません(しかし、成人では小児に比べ軌道が広いため必ずしも禁忌ではないかもしれません)。
- 舌骨部の圧痛は急性喉頭蓋炎を疑います。
疫学
■Hibワクチン導入に伴う劇的な発症率の低下
Haemophilus influenzae type b(Hib)ワクチンの導入以降、小児における急性喉頭蓋炎の年間発症率は劇的に低下しています。ワクチン接種率の高い集団における小児のHibを起炎菌とする発症率は、年間1,000万人あたり2例程度まで減少したと推定されています。
■好発年齢の変化
小児におけるHibによる発症が減少した結果、小児例の中では5歳未満の乳幼児よりも、学童期から思春期での発症が相対的に多くなっています。 全体として、現在において急性喉頭蓋炎は主に成人で観察される疾患となっており、成人の推定年間発症率は10万人あたり0.6〜1.9例、平均発症年齢は45〜49歳と報告されています。原因微生物についても、Hib以外の口腔・鼻咽頭の細菌によるものが主体となっています。ただし、ワクチン未接種あるいは不完全接種の小児例においては、依然としてHibが重要な起炎菌となります。
■発症に関連する併存疾患と重症化リスク 急性喉頭蓋炎の発症は、高血圧、糖尿病、末期腎不全、免疫不全などの併存疾患と関連していることが報告されています。 さらに、疾患の重症化と関連するリスク因子として、以下の要素が指摘されています。
- BMI 25超
- 糖尿病
- 肺炎の合併
- 入院時の喉頭蓋嚢胞(epiglottic cyst)の存在
起炎病原体
急性喉頭蓋炎の原因は主に細菌ですが、まれにウイルスや真菌も原因となります。患者の免疫状態やワクチン接種歴によって想定すべき病原体が異なります。
【細菌】
- インフルエンザ菌(Haemophilus influenzae):Hibワクチンの普及により激減しましたが、未接種または不完全接種の小児においては依然として重要な起炎菌です。完全接種済みの小児や成人からも分離されることがあるほか、無莢膜型(Nontypable)インフルエンザ菌も原因となります。
- 免疫機能が正常な患者からの主な分離菌:
- Staphylococcus aureus(MRSAを含む)
- Streptococcus pneumoniae
- Streptococcus pyogenes およびその他のβ溶血性レンサ球菌
- Neisseria meningitidis
- Pasteurella multocida
- 免疫不全患者における追加の分離菌:上記の細菌に加え、Pseudomonas aeruginosa、Serratia属、Enterobacter属、および嫌気性菌が含まれます。
- 成人の壊死性または気腫性喉頭蓋炎:Prevotella melaninogenicaやFusobacterium necrophorumなどの嫌気性菌が原因として報告されています。
【ウイルス】 ウイルス感染が単独で喉頭蓋炎を引き起こすこと、あるいは細菌の二次感染(superinfection)を誘発することはまれですが、以下のウイルスが分離されています。
- インフルエンザウイルスA型・B型
- 単純ヘルペスウイルス(HSV)1型・2型
- パラインフルエンザウイルス3型
- EBウイルス(EBV)
- ヒト免疫不全ウイルス(HIV)
- 新型コロナウイルス(SARS-CoV-2)
- ライノウイルス、RSウイルス、ボカウイルス、サイトメガロウイルス(CMV)
【真菌】 真菌感染症による喉頭蓋炎はまれであり、主に免疫不全患者において発生します。
- Candida属
- Histoplasma capsulatum
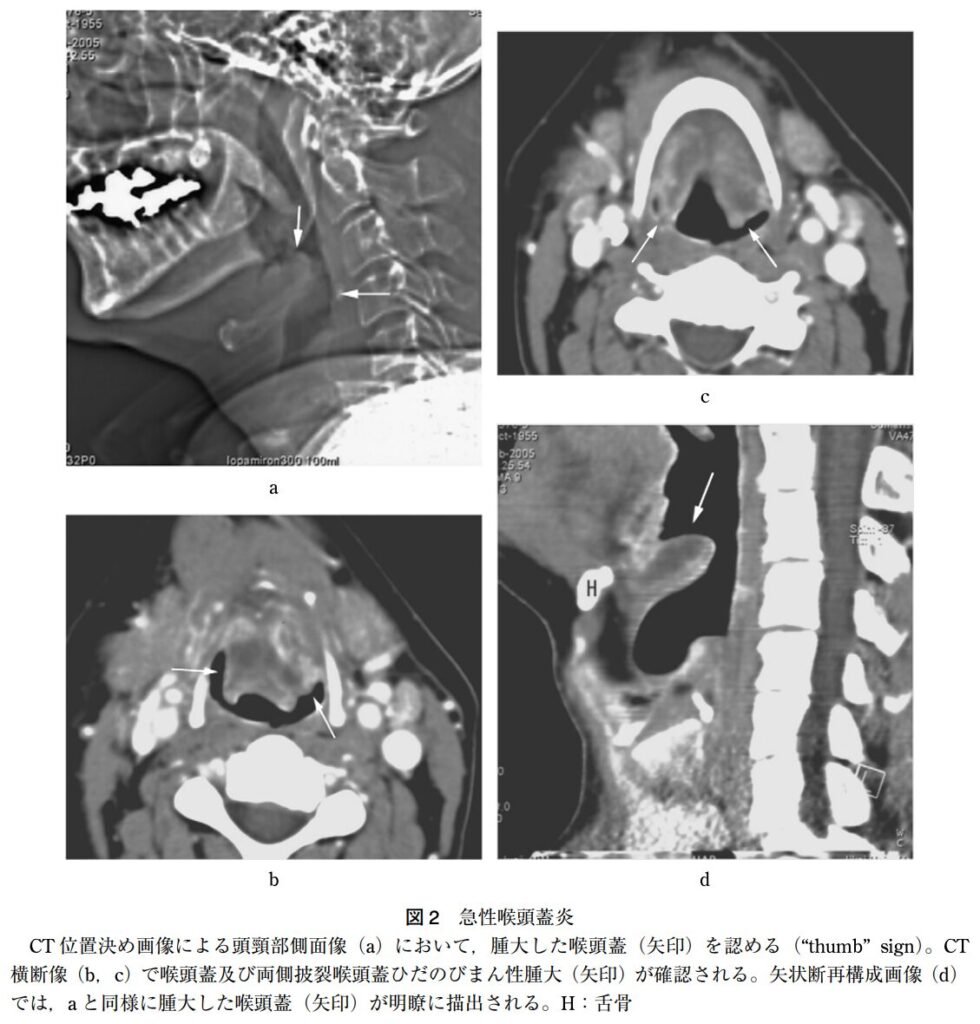
画像所見
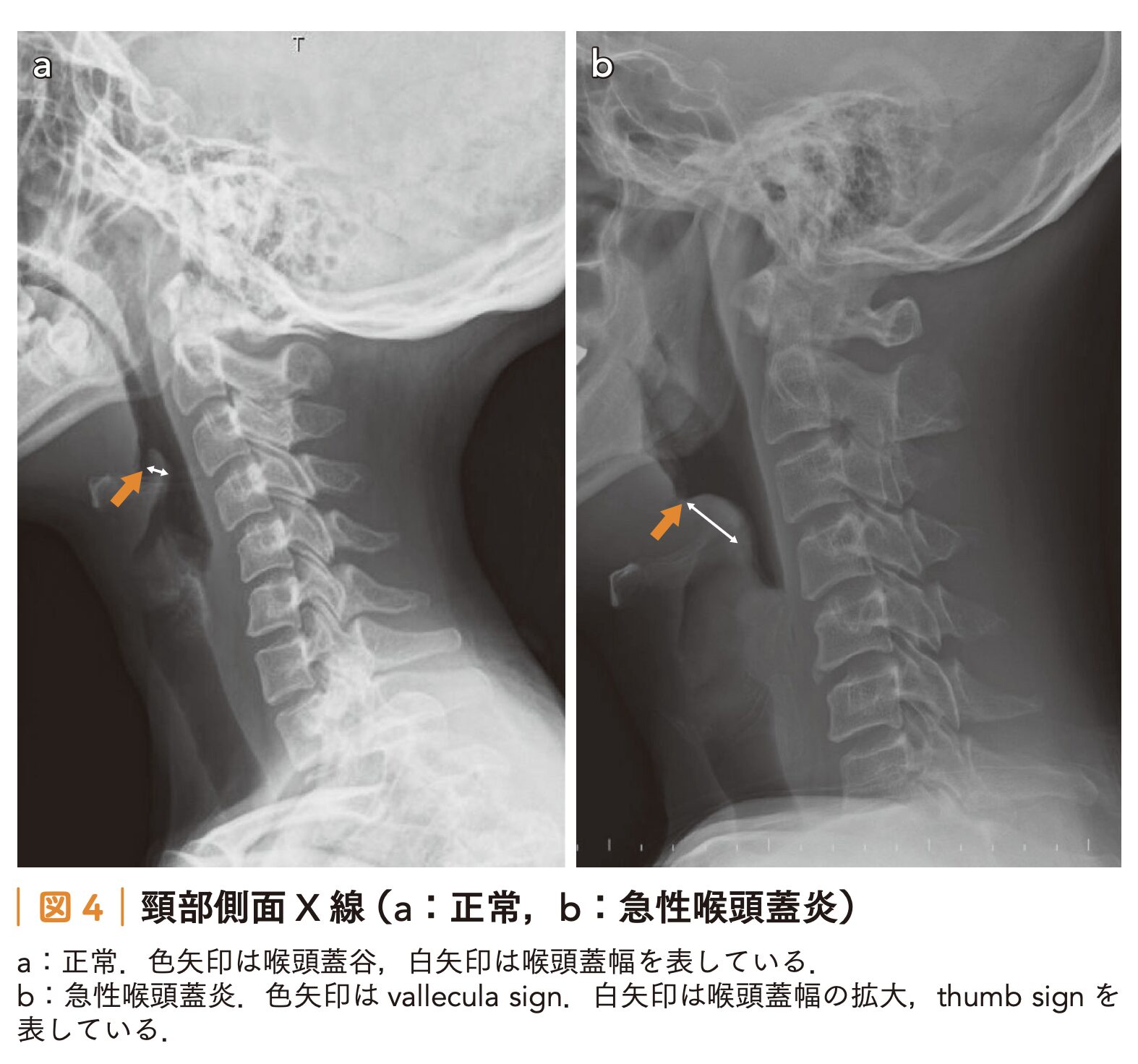
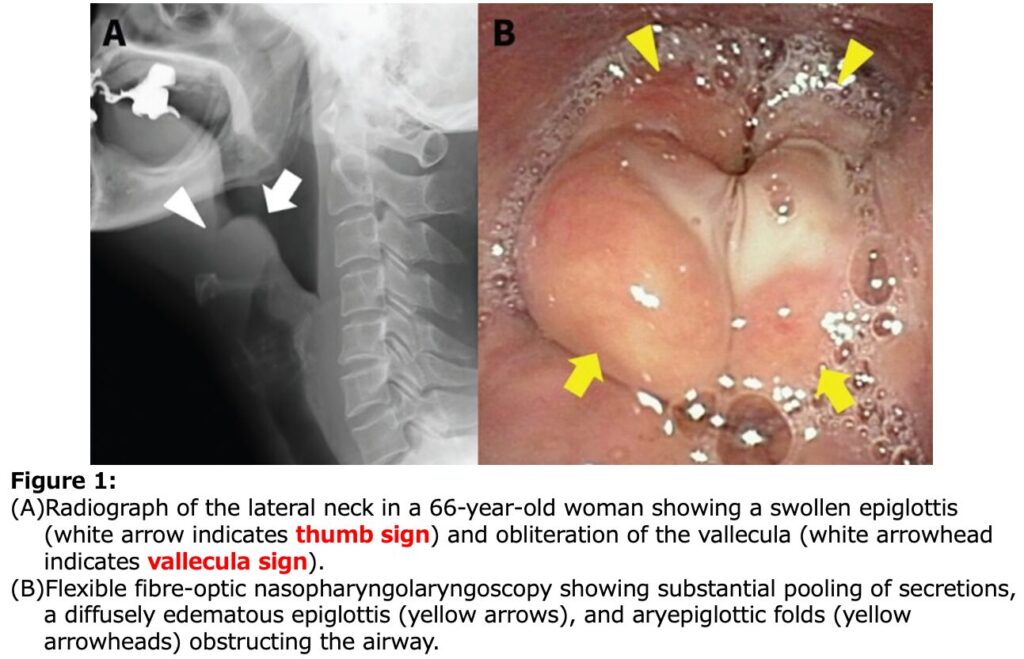
頸部側面X線撮影
- 急性喉頭蓋炎を疑う際の頸部側面X線撮影における各所見の感度と特異度は以下の通りです。
- thumb sign(広く丸い喉頭蓋):感度 65.9~66.7%、特異度 94.0~100%
- vallecula sign(喉頭蓋谷の消失):感度 53.9~71.4%、特異度 88.1~100%
- 喉頭蓋幅>6.3 mm:感度 75.8%、特異度 97.8%
- これらのX線画像所見は、急性喉頭蓋炎の診断において基本となる喉頭ファイバー検査(喉頭蓋の腫脹や発赤の直接確認)の実施が困難な場合に有用とされています。
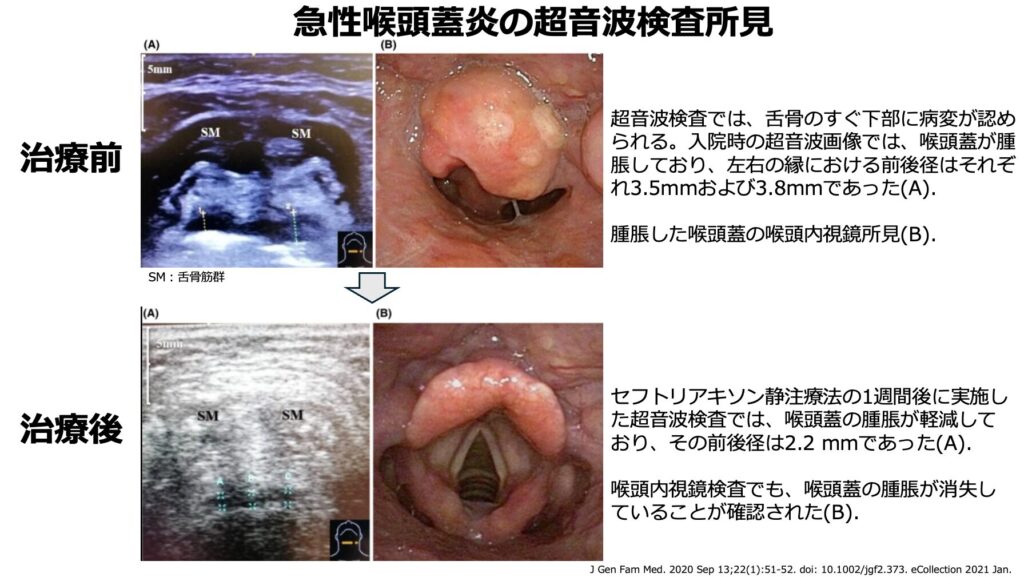
超音波検査
- 私自身試したことはありませんが、超音波検査でも喉頭蓋の腫脹が確認できるようです。
CT
- 仰臥位にすると腫大した喉頭蓋が気道を閉塞するおそれがあるため、CTは非常に危険であることを意識しないといけません。
- しかし、成人では小児に比べ気道が広いため必ずしも禁忌ではないといった文献もあります。⇢尾尻博也,耳展 53:6;441-442,2010
扁桃周囲膿瘍(Peritonsillar Abscess)
扁桃周囲膿瘍は、口蓋扁桃の細菌感染が扁桃被膜を越えて周囲へ波及し、被膜と咽頭収縮筋との間に生じた蜂巣炎(扁桃周囲炎)が進行して、同部位に膿瘍を形成した病態です。
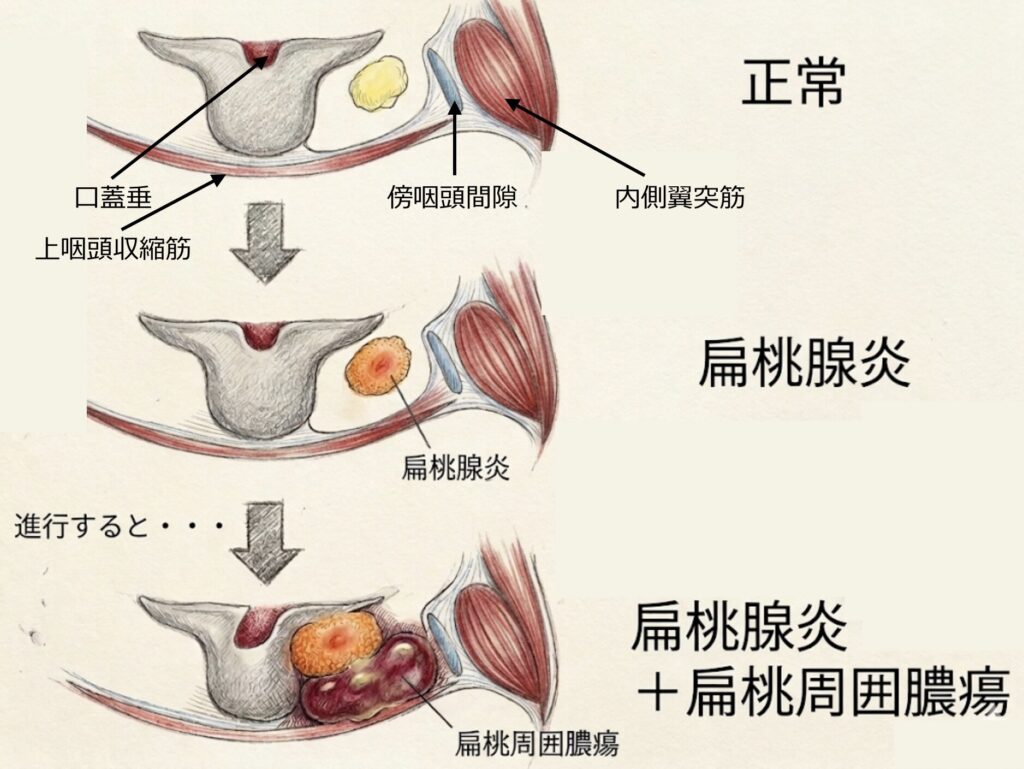
好発年齢は、30歳代〜40歳代前半の男性といわれています。
起炎菌
- 好気性菌であるレンサ球菌のほか、Prevotella属などの嫌気性菌が関与することが多いのが特徴です 。
- そのため、閉鎖腔から穿刺・吸引した膿汁は、必ず嫌気ポーターを用いて嫌気培養を含めた細菌学的検査へ提出する必要があります。
臨床症状・身体所見
- 通常は一側性に発症し、先行する急性扁桃炎からさらに増悪した著明な咽頭痛および嚥下痛を呈し、患側の耳や頸部への放散痛を伴います 。
- 全身倦怠感や食欲不振のほか、音声は含み声となります 。
- 炎症が翼突筋などの咀嚼筋に及ぶと、開口障害をきたします。
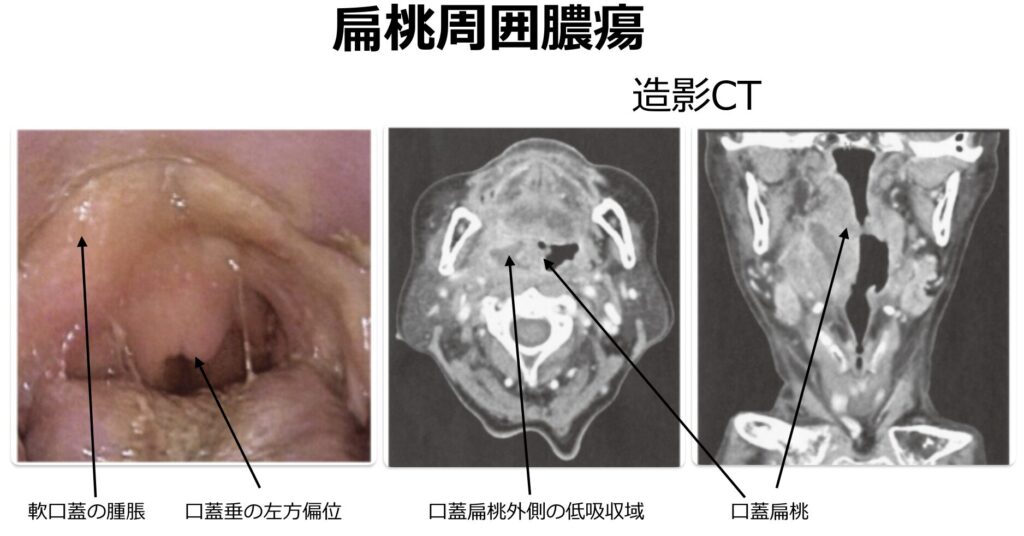
画像
- 扁桃周囲炎と扁桃周囲膿瘍の鑑別が視診上困難な場合や、傍咽頭間隙をはじめとする深頸部への膿瘍進展(ガス産生性膿瘍など)を評価するうえで、造影CTの施行が推奨されます
。あるいは、局所の最も膨隆している部位へ穿刺を行い、膿汁の吸引が確認できれば扁桃周囲膿瘍の確定診断となります
治療
- 耳鼻咽喉科コンサルトと検査
- 病態が進行して深頸部感染に至る恐れがあるため、速やかに気道確保を考慮し、耳鼻咽喉科へコンサルトするとともに、造影CTを行います。
- また、抗菌薬投与前に血液培養2セットと膿瘍からの穿刺培養(ちなみに私は膿瘍穿刺はしたことはなく耳鼻咽喉科の先生におまかせしています)を提出します。
- 抗菌薬による初期治療 扁桃周囲膿瘍は複数菌感染であることが多く、レンサ球菌に加えてフゾバクテリウム属、ペプトストレプトコッカス属、プレボテラ属といった口腔内嫌気性菌をカバーする必要があります。
- 標準的な初期治療:ABPC/SBT3gを6時間ごとに投与
- 緑膿菌感染のリスク(医療関連感染など)がある場合:PIPC/TAZ(タゾバクタム・ピペラシリン)4.5gを6時間ごとに投与
- 投与期間はドレナージの状況にもよりますが、膿瘍が消失するまで継続するのが目安です。
- ステロイドの併用(補助療法)
- 抗菌薬やドレナージに加えて、ステロイドを併用することで入院期間を短縮する効果があることが報告されており、治療の選択肢として推奨されます。
咽後膿瘍 (Retropharyngeal Abscess)
咽頭後壁と頸椎前面との間に位置する咽頭後間隙のリンパ節(咽頭後リンパ節)に膿瘍を形成する深頸部感染症です。
疫学
【小児(主に3歳以下の乳幼児)の発症原因】
- 上気道炎に続発:小児における最も一般的な原発性の原因です。上気道炎から内・外側咽頭後リンパ節(GilletteまたはHenleのリンパ節)へ感染が波及して化膿性リンパ節炎・リンパ節膿瘍を生じ、その被膜が破綻(自壊)することで咽後間隙に膿瘍を形成します。
【成人の発症原因】
成人では、以前は結核感染や外傷性のものがほとんどとされていましたが、近年では以下の通り原因が多様化しています。
- 局所外傷・医原性:魚の骨などの異物による損傷や、上部消化管内視鏡検査、気管内挿管などの医療行為に伴う局所への機械的刺激・外傷が契機となります。
- 上気道炎:近年、小児と同様に上気道炎に続発して発症する中高年の症例報告が増加しています。
- 隣接器官からの炎症波及:化膿性頸椎炎からの直接波及や、リンパ節結核・頸椎カリエスに起因するもの(冷膿瘍)が原因となる場合があります。
- 宿主側のリスク因子(免疫抑制状態):成人例では基礎疾患の存在が関与することが多く、糖尿病、血液透析、ステロイド投与などによる免疫抑制状態にある患者の合併症として発症するケースが多くみられます
臨床症状・身体所見
- 発熱、咽頭痛、嚥下痛、流涎、発声困難(含み声)、喘鳴、頸部リンパ節腫脹などを呈します。
- 特異的かつ重要な身体所見として、斜頸および頸部の伸展制限が挙げられます。特に小児において「発熱、咽頭痛、斜頸、頸部の伸展制限」を認めた場合は、本疾患を強く疑う必要があります。
- 視診上、咽頭後壁に表面平滑で発赤した波動性の膨隆を認めます。
- 気道閉塞を来すだけでなく、咽頭後間隙は食道後面から縦隔まで解剖学的に連続しているため、感染が下行性に波及すると致死的な縦隔炎を引き起こす危険性があります。
- その他、誤嚥性肺炎、硬膜外膿瘍、壊死性筋膜炎、内頸静脈の化膿性血栓性静脈炎などを合併し得ます。
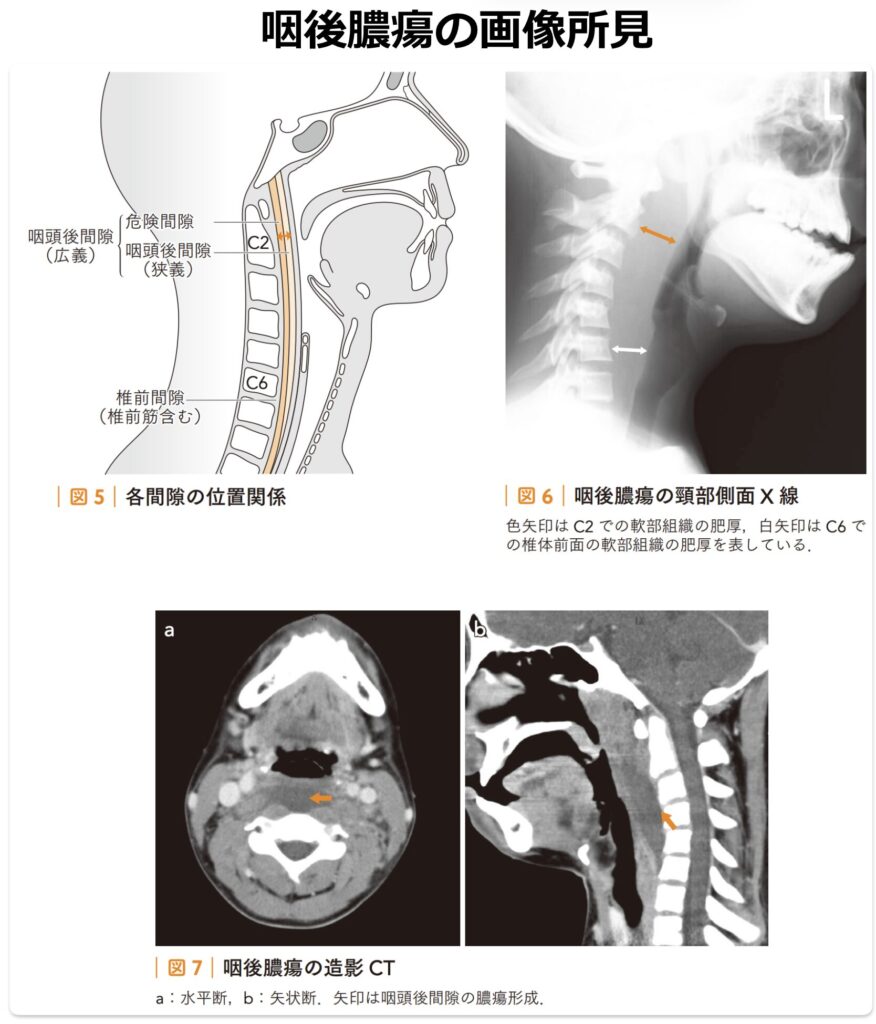
【画像診断】
- 頸部側面X線:可能な限り頸部を伸展させ、吸気時に撮影します。
- 頸椎前面から咽頭粘膜までの距離が、C2レベルで7mm以上、C6レベルで14mm(成人では22mm)以上に膨隆している場合、膿瘍の存在を疑います。
- 頸部造影CT:咽頭後間隙に、辺縁に造影効果を伴う明瞭な低吸収域を認めます。初期症状からは急性喉頭蓋炎との鑑別が困難なことがあるため、鑑別診断および病変の波及範囲の評価として積極的に造影CTを実施します。
治療
- 気道確保とコンサルト:上気道狭窄・閉塞が疑われる場合は速やかに気管内挿管等の気道確保を行い、耳鼻咽喉科や口腔外科などへコンサルトします。
- 外科的治療:切開および排膿(ドレナージ)が基本となります。
- 抗菌薬治療:連鎖球菌、ブドウ球菌に加え、フゾバクテリウム属、ペプトストレプトコッカス属、プレボテラ属といった口腔内嫌気性菌を含む複数菌感染が多いため、これらをカバーする広域抗菌薬が必要です。
- 投与前に血液培養2セットおよび膿瘍からの穿刺培養を提出します。
- 初期治療として ABPC/SBT 3g を6時間ごと に投与し、医療関連感染など緑膿菌のリスクがある場合は PIPC/TAZ 4.5g を6時間ごと に投与します。
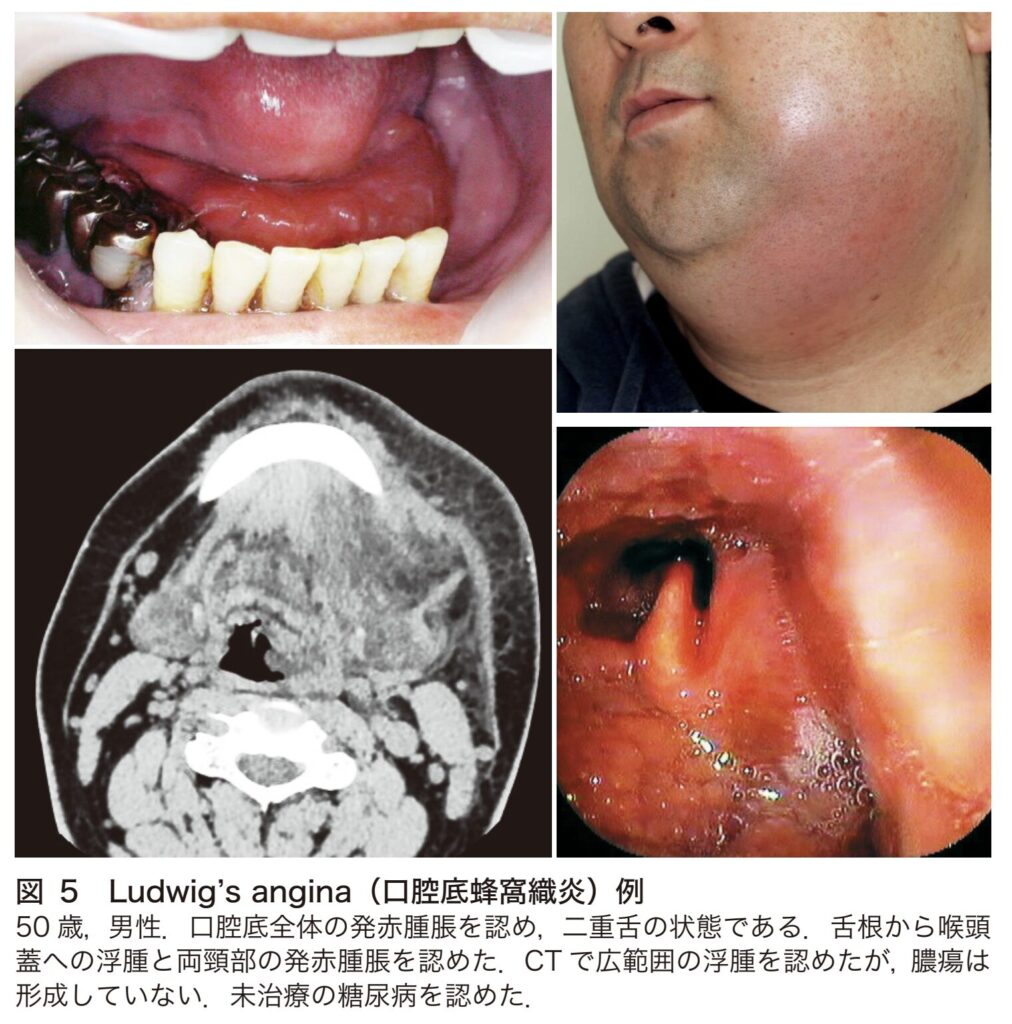
Ludwig’s angina(口腔底蜂窩織炎)
Ludwig’s angina(ルートヴィヒ・アンギナ/口腔底蜂窩織炎)は、口腔底から広範囲に炎症が波及し、両側の頸部蜂窩織炎に至る、急速に広がる壊死性の感染症です。見逃すと窒息に至るおそれのある重篤な疾患です。
原因
- 53~96%が歯性感染を契機として発症します。
症状
- 明白な膿はほとんど形成しませんが、短時間のうちに炎症が拡大します。両側口腔底が腫れ上がることで、舌が押し上げられて「二重舌」の状態になります。さらに、咀嚼筋や喉頭へ炎症が波及すると、開口障害、嚥下障害、流涎、構音障害などが生じます。
- 舌根部の腫大や咽喉頭浮腫をきたしやすく、急速な気道閉塞を引き起こす危険性があります。
- 炎症が副咽頭間隙から縦隔へと連続して進展すると、悪寒戦慄を伴う高熱や敗血症を併発し、直接生命に危険を及ぼします。
治療
- 耳鼻咽喉科や歯科口腔外科にコンサルトが必要です。直ちに入院したうえで、ペニシリン系などの強力な抗菌薬投与と十分な補液を行う必要があります。
- Ludwig’s angina(Ludwig アンギーナ)は深頸部感染症の1つであり、フゾバクテリウム属、ペプトストレプトコッカス属、プレボテラ属などの口腔内嫌気性菌やレンサ球菌による複数菌感染であることが多いため、これらを広くカバーする抗菌薬を選択します。
- 標準的な初期治療:ABPC/SBT 3g を6時間ごと。
- 医療関連感染など緑膿菌のリスクがある場合:PIPC/TAZ 4.5g を6時間ごと。
- 投与を開始する前に、血液培養2セットと膿瘍穿刺培養を提出することが推奨されています。また、投与期間はドレナージの状態によっても異なりますが、Ludwig’s anginaにおいては2〜3週間くらいが目安とされています。
- 高度の喉頭浮腫による呼吸苦や喘鳴など、気道閉塞症状がある場合は直ちに気管切開を行います。また、初期治療で改善がない場合や急速に拡大している場合、縦隔への波及リスクがある場合などは、早急に頸部の外切開(減張切開など)による対応が求められます.
Lemierre症候群
疫学
- 2009年の英国の文献レビュー(114症例)によると、死亡率は5%と報告されています。
- ただし、現在においても適切かつ迅速な抗菌薬治療が開始されなければ致命的となり得る、予後不良の疾患であることに変わりはありません。
原因菌
- 主に口腔内に常在する細菌(嫌気性菌など)によって引き起こされますが、以下のように様々な菌が原因となり得ます。
- Fusobacterium necrophorum(フゾバクテリウム・ネクロフォルム):最も頻度が高く、全体の約6割を占める口腔内嫌気性菌です。
- その他のFusobacterium属(F. nucleatumなど):全体の約3割を占めます。
- その他の口腔内常在菌など(約1割):Streptococcus anginosus、A群溶血性連鎖球菌(Streptococcus pyogenes)、腸内細菌科細菌、Eikenella属、Bacteroides属などによって引き起こされます。
- まれな原因菌:MRSA(メチシリン耐性黄色ブドウ球菌)などの黄色ブドウ球菌属が原因となる症例も報告されています。
病態
- Lemierre症候群は、口腔や咽頭領域の感染に続発して引き起こされる、内頸静脈の化膿性血栓性静脈炎です。
- 多くの場合、口蓋扁桃や扁桃周囲組織での初期感染から始まります(歯からの感染や中耳炎、副鼻腔炎が原因となることは比較的まれです)。
- 感染が咽頭スペースや内頸静脈へと進展し、1〜3週間の期間を経て感染性血栓を形成します。この血栓形成には、扁桃の静脈流や傍咽頭間隙へのリンパ流を介した感染波及、あるいは先行するウイルス・細菌感染による咽頭粘膜の障害が、原因菌(F. necrophorumなど)の侵入を容易にしている可能性が指摘されています。
- なお、Lemierre症候群の病態の主体は内頸静脈の感染性血栓ですが、炎症の波及により外頸静脈などの周囲の静脈にも血栓が生じ得るようです。
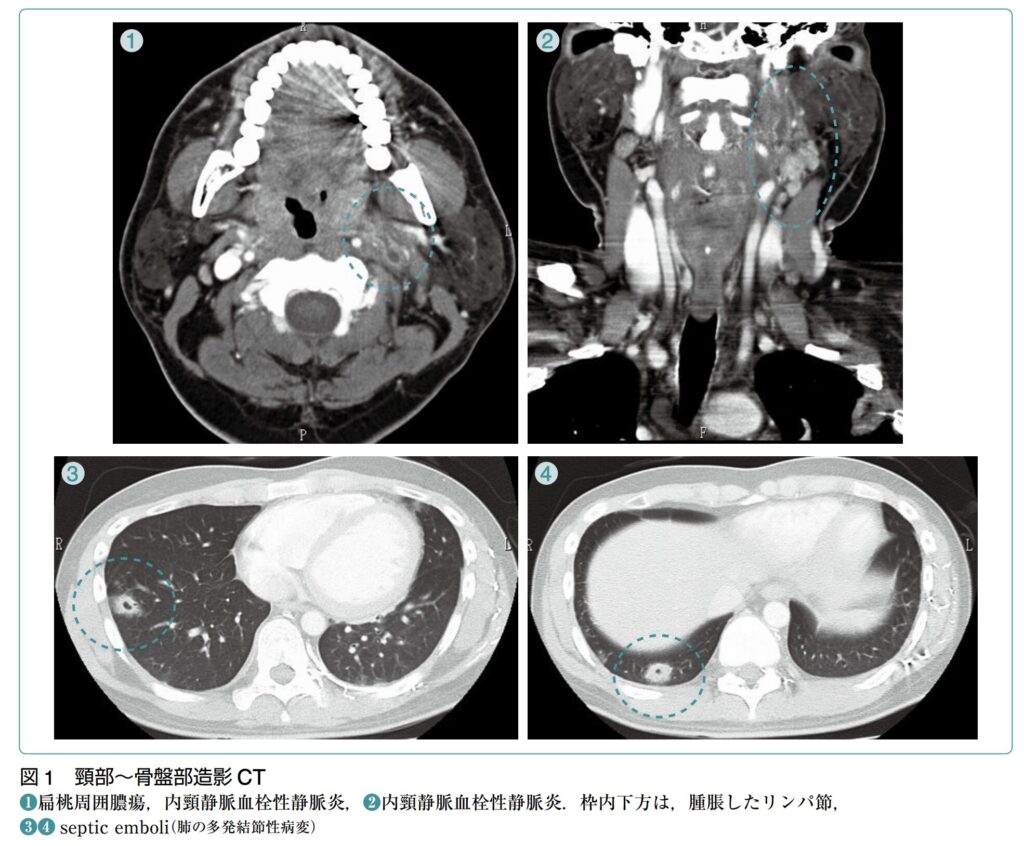
- 遠隔臓器への転移:内頸静脈に形成された感染性血栓から細菌が血流に乗って散布され、肺を中心とした遠隔臓器への転移性感染(敗血症性塞栓)を引き起こすのが本疾患の重大な特徴です。
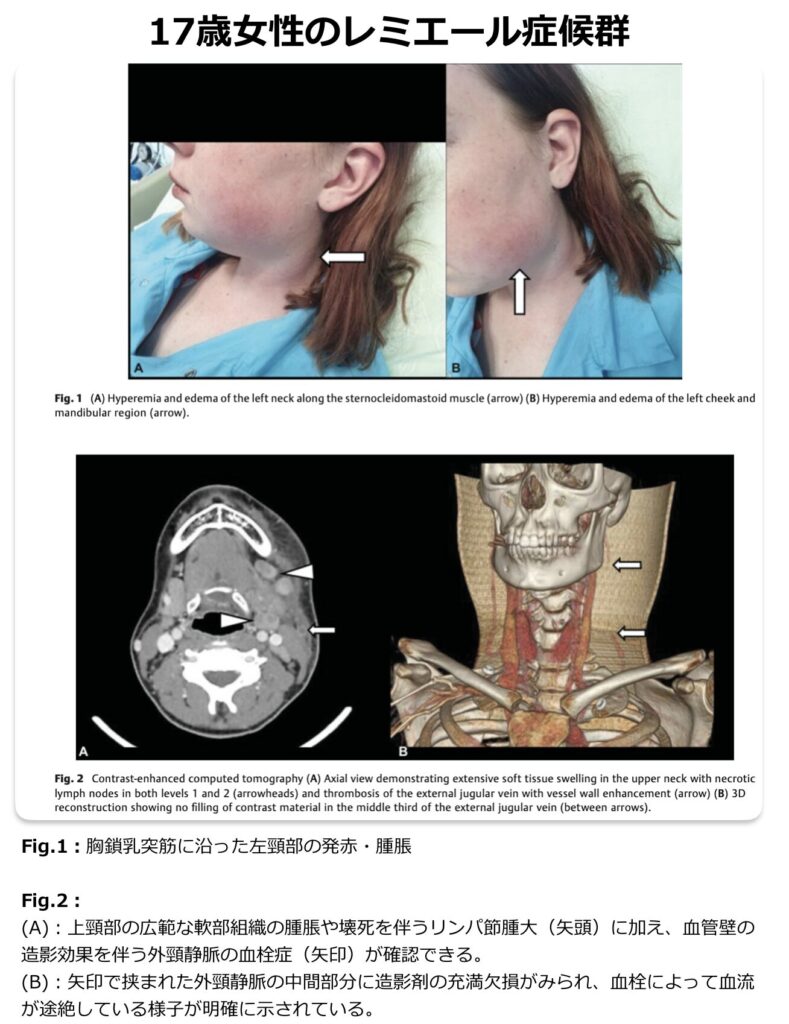
症状(左右差がありすぎる頸部所見に注意!)
- 発症初期:39℃台の高熱、頭痛、咽頭痛が主な症状です。この段階では一般的な急性上気道炎(風邪)と鑑別することが困難です。なお、初発症状として頸部腫瘤(23%)や頸部痛(20%)が多く認められます。
- 特徴的な頸部症状:静脈炎はほとんどが片側性であるため、同側(片側)の胸鎖乳突筋に沿った圧痛や腫脹が生じることが多いです。これらに加えて、開口障害や流涎などの症状が現れた場合は、Lemierre症候群を強く疑うサインとなります。
- 進行期(肺への波及):感染が進行すると高頻度で肺に遠隔感染巣を形成し、呼吸困難、胸膜炎症状、喀血などを引き起こします。具体的には、敗血症性肺塞栓による壊死性空洞病変、膿胸、肺膿瘍、縦隔洞炎といった重篤な肺合併症をもたらします。
- 肺以外の合併症:膝関節、股関節、肩関節などの大関節における化膿性関節炎を合併しやすいほか、皮下膿瘍、肝膿瘍、脾膿瘍、骨髄炎、感染性心内膜炎などを生じることがあります
検査
- 造影の頸部~胸部CT検査が最も有用です。
- Lemierre症候群の診断は、血液培養検査の結果(嫌気性菌群の検出など)とあわせて、患側の内頸静脈内に血栓性病変が画像的に確認できることが一般的な決め手となります。
- 頸部エコー(超音波)検査:簡便な検査ではありますが、鎖骨や下顎骨よりも深い部位にある病変を評価するには感度が低いとされています。
- 頸部~胸部造影CT検査:診断において最も中心となる検査です。内頸静脈内の陰影欠損や血栓を的確に評価することができます。さらに、胸部まで含めて撮影を行うことで、Lemierre症候群に高頻度で合併する遠隔感染巣である肺病変(多発性の空洞を伴った結節影など)の有無も同時に確認することができます。
治療
1. 抗菌薬治療
一般的な治療期間は4週間であり、少なくとも最初の2週間は経静脈的に抗菌薬を投与します。 原因菌の多くを占めるFusobacterium necrophorumや口腔内の連鎖球菌属を広くカバーする治療が重要であり、嫌気性菌群がしばしばβ-ラクタマーゼを産生することを考慮した抗菌薬を選択します。
具体的な初期治療の投与例(腎機能が正常な成人の場合)は以下の通りです。
- ピペラシリン・タゾバクタム:4.5gを1日4回(6時間ごと)
- メロペネム:1gを1日3回(8時間ごと)
- セフトリアキソン(2gを1日1回)+メトロニダゾール(500mgを1日3回)の併用
- 血行動態が不安定な重症例や、MRSA感染のリスクを有する場合は、バンコマイシンの併用を考慮します。
初期治療への反応が良好で、適切なドレナージなどにより感染がコントロールされれば、2週間の経静脈的投与後に経口抗菌薬へのスイッチを検討します。
2. 外科的ドレナージ・デブリードマン
軟部組織への膿瘍形成、膿胸、壊死組織の存在などが認められる患者においては、積極的に切開排膿(ドレナージ)やデブリードマンを実施します。
3. 抗凝固療法
血栓形成の抑制や敗血症性塞栓の進展予防を目的に低分子ヘパリンなどが用いられることがありますが、その効果についての明確なコンセンサスは得られておらず、ルーチンでの定常的な使用は推奨されていません。 ただし、海綿静脈洞へ血栓が逆行性に進行する恐れがある場合や、血栓症が広範囲に及んでいる場合などの特定の状況下では使用が推奨されることがあります。抗凝固療法を併用する場合でも、臨床症状や画像所見の改善が得られれば速やかに中止を考慮します。
4. 静脈の外科的処置(結紮・摘除)
適切な抗菌薬治療を継続しているにもかかわらず、菌血症や敗血症性塞栓がコントロールされない(継続して塞栓が飛ぶ)症例に対して、内頸静脈の結紮あるいは摘除が行われたケースがあります。
ただし、現在ではこの外科的処置が推奨されることはまれです。
参考文献
- 「のどが痛くて,うまく話せず,飲み込めません 急性喉頭蓋炎・咽後膿瘍を見逃すな!」小迫 拓矢 medicina,Vol.60 No.4 2023 増刊号
- https://radiopaedia.org/search?q=epiglottitis&scope=all&lang=us (radiopediaの急性喉頭蓋炎の項)
- 「喉頭蓋炎・声門上炎(epiglottitis/supraglottitis)の画像所見および臨床的事項」尾尻博也,耳展 53:6;441~442,2010
- Matsuura H, Fukumura T. Thumb and vallecula signs in acute infectious epiglottitis. CMAJ. 2017 Oct 16;189(41):E1289. doi: 10.1503/cmaj.170194. PMID: 29038322; PMCID: PMC5647168.
- Hori H, Fukuchi T, Sugawara H. Point-of-care ultrasound for prompt diagnosis and treatment monitoring of acute epiglottitis. J Gen Fam Med. 2020 Sep 13;22(1):51-52. doi: 10.1002/jgf2.373. PMID: 33457158; PMCID: PMC7796791.
- 「扁桃炎/扁桃周囲膿瘍」,菊地 茂,耳喉頭頸91巻5号(2019 年増刊号)
- 「咽後膿瘍」,鈴木 正志,耳喉頭頸87巻2号,2015年2月
- 「口腔底膿瘍とLudwig’s angina」,(口腔底蜂窩織炎),坂東 伸幸 原渕 保明,耳喉頭頸 87巻2号 2015年2月
- 「Lemierre症候群」,仲村 究,松見文晶,小針健大,診断と治療 2023 年増刊号(vol.111/Suppl.)
- 「”forgotten disease”の逆襲」,武田孝一,総合診療 vol.25 no.10 2015-10
- Schwarz Y, Habashi N, Rosenfeld-Yehoshua N, Soikher E, Marom T, Tamir SO. Pediatric Patient with Lemierre Syndrome of the External Jugular Vein: Case Report and Literature Review. Int Arch Otorhinolaryngol. 2021 Feb 19;25(4):e633-e640. doi: 10.1055/s-0040-1721337. PMID: 34737835; PMCID: PMC8558952.



コメント