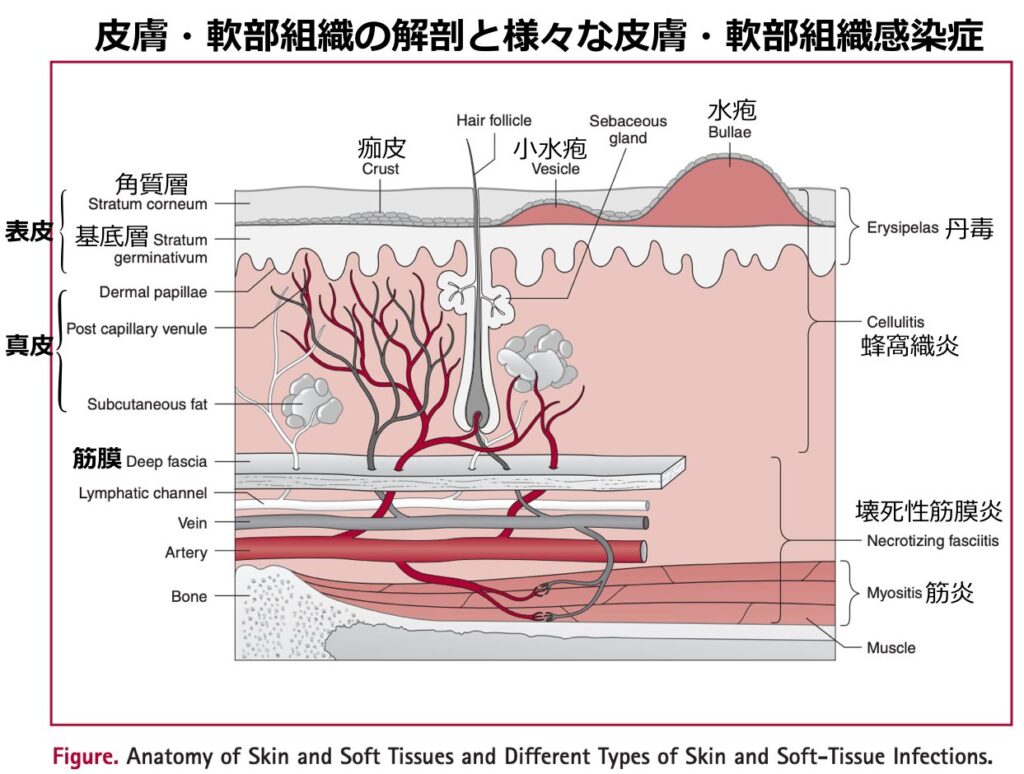
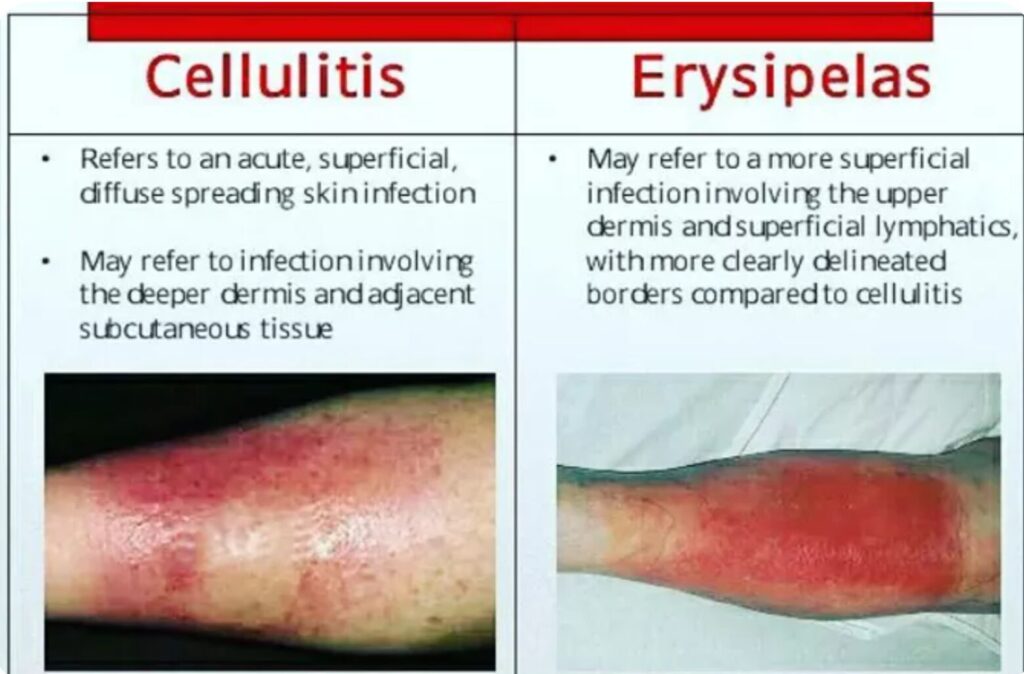
- 蜂窩織炎(Cellulitis)は表皮よりも深い層である真皮深層から皮下脂肪組織にかけて炎症が広がり、組織学的には真皮の浮腫、リンパ管拡張、血管周囲の好中球浸潤が特徴です。
- 一方、類似疾患である丹毒(erysipelas)は真皮浅層とリンパ管に限局し、蜂窩織炎よりも浅い層に発生します。
蜂窩織炎の症状〜自発痛は少ない〜
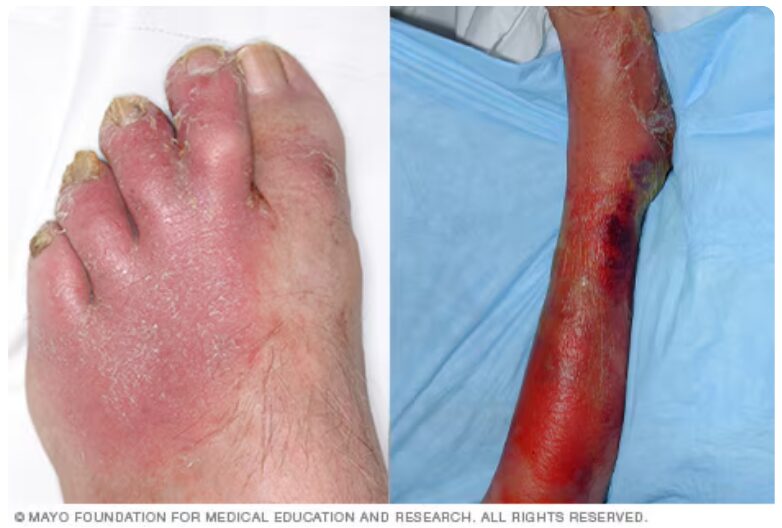
- 蜂窩織炎は、古典的な炎症の4徴である発赤、熱感、腫脹とともに疼痛を伴うと教科書的には記載されてますが、自発痛は少ない印象です。
- 「自発痛」よりも、「触診時の圧痛」として現れることが多い印象です(皮膚科の専門医の先生にも聞きましたが、自発痛は乏しいとおっしゃっていました)
- もし、皮膚の局所所見(発赤や腫脹の程度)に合わないほどの激しい自発痛を患者が訴える場合は、単純な蜂窩織炎ではなく、壊死性筋膜炎を強く疑う必要があります。
蜂窩織炎の血液検査結果に特徴はあるか
- これをもって、「蜂窩織炎だ!」とする採血データはありません。
- しかし Raff et al. JAMA 316, 2016によれば以下の傾向があるようです。
- CRPは蜂窩織炎患者の77%〜97%で上昇が認められ、一般的な炎症マーカーの中で最も高頻度に異常値を示します。
- 赤血球沈降速度(ESR): 59%〜91%の患者で上昇します。
- 白血球数(WBC): 上昇が認められるのは34%〜50%にとどまります。つまり、半数近い患者では白血球数が正常範囲内に収まることに注意が必要です。
- 特異性の欠如: CRPや白血球数の上昇は蜂窩織炎に特異的な指標ではないため、これらの数値単独で蜂窩織炎と診断することはできません。
- 壊死性筋膜炎との鑑別: 蜂窩織炎の診断自体に血液検査は必須ではありませんが、著明な白血球数の増多(> 15,400 /μL)やCRPの上昇、血清ナトリウムの低下(< 135 mEq/L)、乳酸値の上昇などがみられる場合は、蜂窩織炎に似た致死的な疾患である「壊死性筋膜炎」を強く疑うサイン(LRINECスコアなどの指標)となります。
- プロカルシトニンについて: 蜂窩織炎と偽蜂窩織炎(深部静脈血栓症など)を鑑別するためにプロカルシトニンを用いる研究もありますが、感度58.1%、特異度82.4%にとどまっており、現時点では広く推奨されるには至っていません。
蜂窩織炎と鑑別を要する疾患
- 蜂窩織炎は特異的なバイオマーカーや画像診断のゴールドスタンダードが存在せず、臨床所見(発赤、熱感、腫脹、疼痛)に基づいて診断されるため、非感染性の炎症性疾患を誤診してしまうケースが後を絶ちません。米国の調査では、下肢蜂窩織炎として入院した患者の約30%(79/259例)が別の疾患(いわゆる「偽蜂窩織炎:pseudocellulitis」)であったと報告されており、不要な抗菌薬投与や入院による医療費増大が問題視されています(Weng QY et al., JAMA Dermatol, 2017)。
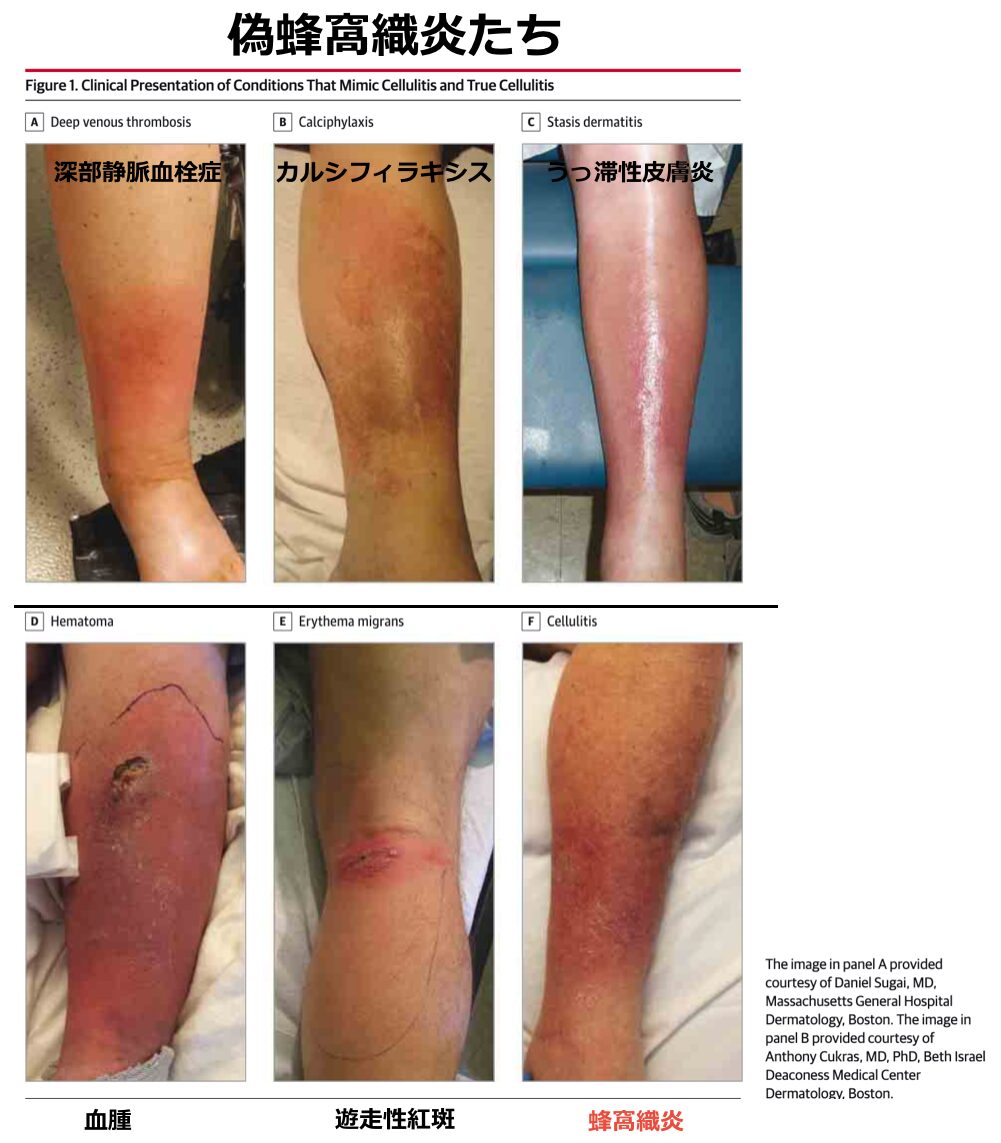
- 以下に、実臨床で蜂窩織炎と鑑別を要する代表的な疾患をカテゴリー別に解説します。
血管性・循環障害による疾患(最も頻度が高いミミッカーたち)
偽蜂窩織炎のなかで最も頻度が高く、臨床現場で遭遇しやすいのがこのカテゴリーです。
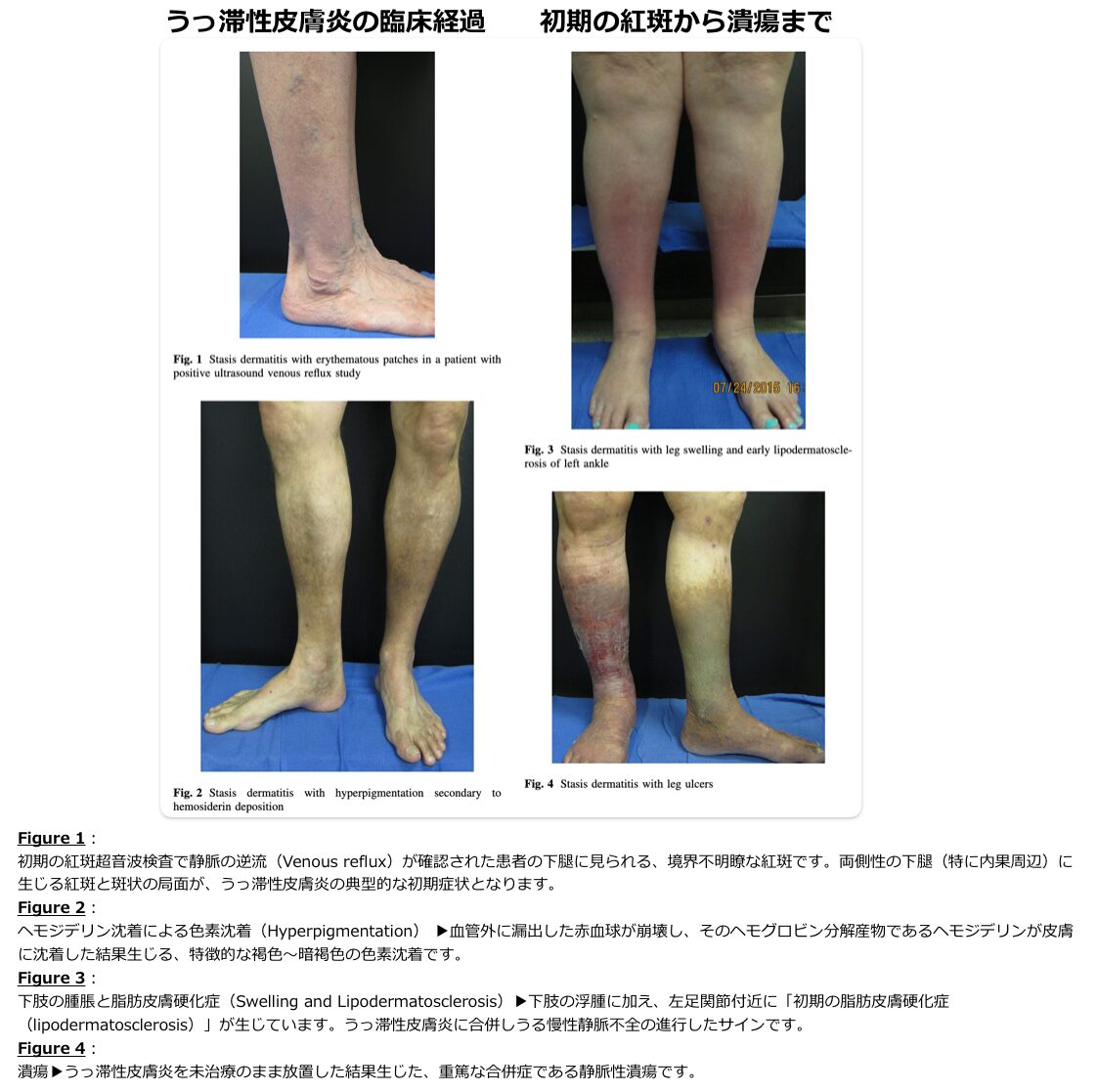
- うっ滞性皮膚炎
- 慢性静脈不全に伴って生じる非感染性の皮膚炎で、最も蜂窩織炎と誤診されやすい疾患です。
- 両側性に下腿に発症することが最大の特徴であり、徐々に対称性に進行し、乾燥や鱗屑、色素沈着を伴います。
- 外傷などの明確な侵入門戸がない「両側性の蜂窩織炎」は極めて稀であるため、両下肢の病変を見た場合はまず本疾患を疑う必要があります。
- その病態は、静脈弁の機能不全、静脈系の閉塞、あるいは下肢の筋ポンプ機能の不全に伴う「静脈高血圧」が原因とされています。脚を動かさずに立っている状態では、脚の静脈圧は重力による静水圧の影響を強く受け、これが静脈血の逆流やうっ滞を引き起こします。
- 深部静脈血栓症
- 片側性の下肢の腫脹と圧痛を呈しますが、蜂窩織炎に見られるような著明な熱感や鮮明な紅斑は通常伴いません。感染が合併していない限り発熱もみられず、ドップラー超音波検査で鑑別が可能です。
- 血腫(Hematoma)
- 外傷や抗凝固療法中の患者に生じます。
- 急激な腫脹と発赤、痛みを伴うため蜂窩織炎に似ますが、病歴の確認と超音波検査による血腫の同定が鑑別に有用です
他の皮膚・軟部組織感染症
- 解剖学的な深さや病態の違いにより治療方針が異なるため、正確な鑑別が求められます。
- 丹毒(Erysipelas)
- 病変の主座が蜂窩織炎(真皮深層〜皮下組織)よりも浅く、「上層真皮と浅表リンパ管」に位置します。
- そのため、病変は境界明瞭で隆起しており、鮮紅色を呈するのが特徴です。
- 原因菌の多くは化膿性レンサ球菌(S. pyogenes)です。
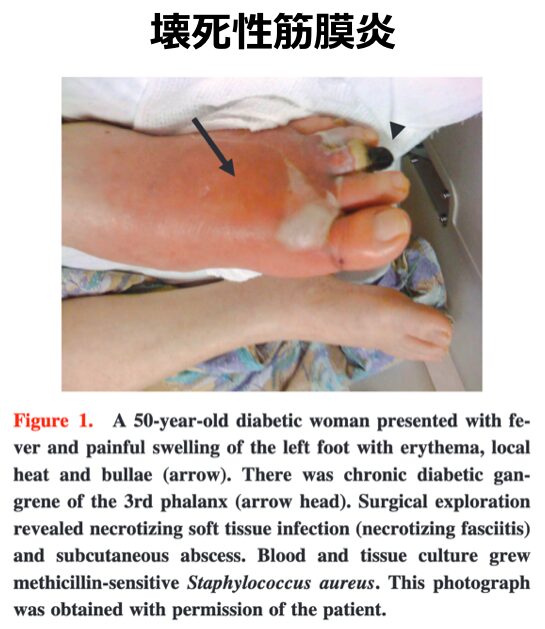
- 壊死性筋膜炎(Necrotizing Fasciitis)
- 上でも触れましたが、深筋膜を主座とする外科的緊急疾患です。
- 初期は蜂窩織炎と酷似しますが、皮膚所見に不釣り合いなほどの激しい自発痛、急速な進行、水疱形成、握雪感、著明な全身毒性症状を伴う場合は直ちに疑い、早期の外科的デブリドマンが必要です。
- 皮膚膿瘍
- 真皮内または皮下組織に膿が貯留した状態で、波動を触知します。黄色ブドウ球菌(MRSA含む)が原因であることが多く、抗菌薬だけでなく切開排膿が治療の主体となります。
- 蜂窩織炎と混在することもあります。
炎症性・関節疾患
感染症ではないものの、急性炎症を伴うため蜂窩織炎と紛らわしい疾患です。
- 痛風 / 偽痛風
- 足の第一趾(MTP関節)や膝などの関節直上に急激な発赤、腫脹、激痛をもたらします。
- しばしば発熱や白血球増多を伴うため蜂窩織炎と誤診されやすいですが、炎症が「関節に限局している」ことや、関節液穿刺による結晶の確認、NSAIDsへの著効により鑑別できます。
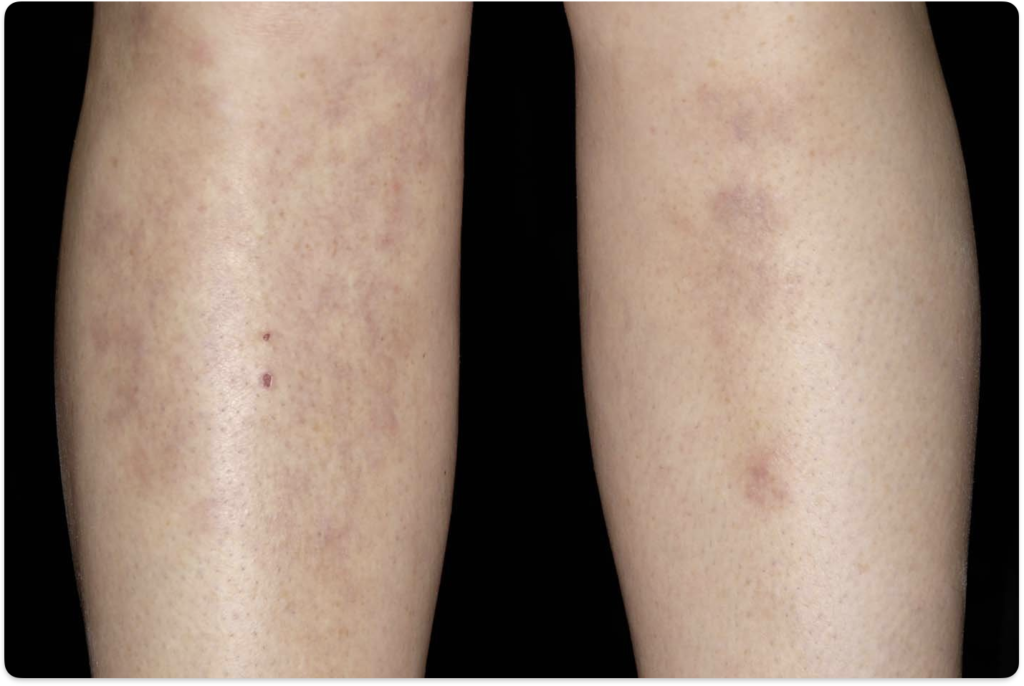
- 結節性紅斑(Erythema Nodosum)
- 両側下腿の伸側に好発する、圧痛を伴う紅斑性結節です。
- 病変の主座は皮下脂肪組織です。蜂窩織炎のような病変表面の熱感や、急速な広がりは認められません。
- 溶連菌感染、炎症性腸疾患、薬剤、サルコイドーシスなどに二次的に生じます。
- 國松内科学を書かれた國松淳和先生は「前医に『両下腿の蜂窩織炎を疑います』と申し送られたら結節性紅斑を疑う」と言っておられます。
- 接触皮膚炎(Contact Dermatitis)
- 植物や化学物質などのアレルゲンや刺激物への曝露により生じます。
- 発赤や小水疱を伴いますが、疼痛よりも掻痒感が主体であり、発熱などの全身症状は伴いません。
見逃してはならない重篤・特殊な疾患
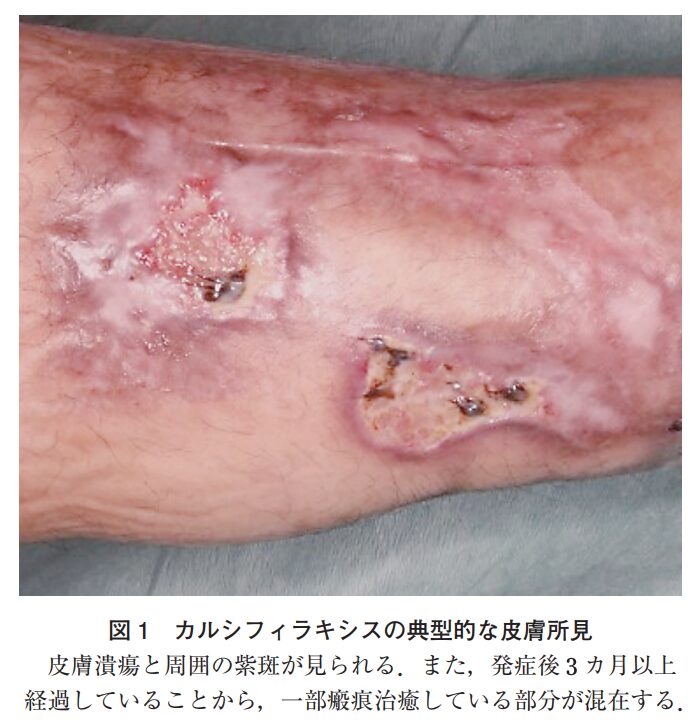
- カルシフィラキシス
- 末期腎不全(透析患者)などにみられる致死的な微小血管の石灰化・血栓症です。
- 初期の虚血性病変が蜂窩織炎の紅斑に似ていますが、非常に強い疼痛を伴い、進行すると網状紫斑や難治性の皮膚潰瘍・壊死に至ります。
- 丹毒様癌(Carcinoma Erysipeloides)
- 乳がんなどの悪性腫瘍が皮膚のリンパ管に浸潤・転移した状態です。
- 蜂窩織炎に似た発赤や硬結を生じますが、発熱はなく、蜂窩織炎に比べて進行が緩徐(数週間単位)です。抗菌薬に不応であることから疑われます。
- 遊走性紅斑(Erythema Migrans)
- マダニ媒介性のライム病の初期症状です。
- 特徴的な標的状(環状)紅斑をとることが多いですが、均一な紅斑として現れることもあり蜂窩織炎に似ます。しかし、境界が明瞭であることが鑑別のポイントです
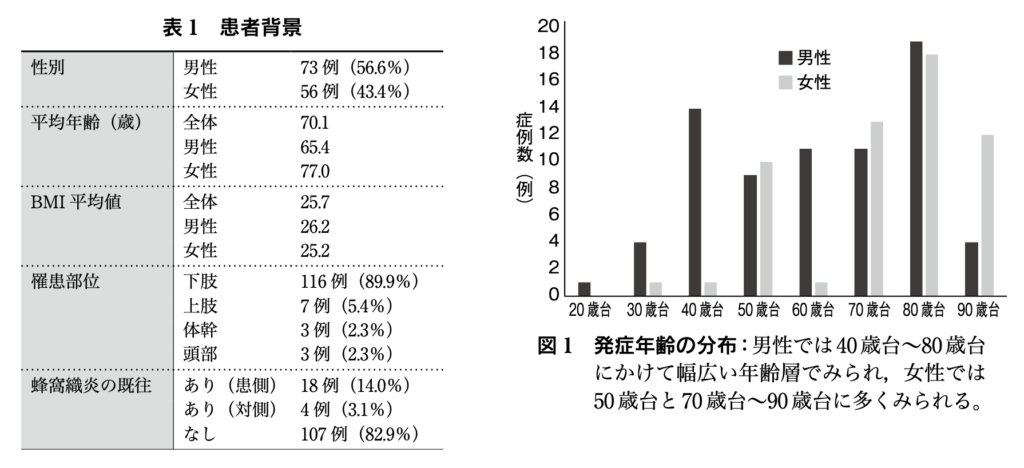
蜂窩織炎の部位別頻度
- 以前、皮膚科の先生に「上肢の蜂窩織炎は稀だから本当に蜂窩織炎なのか疑ってかかったほうがいい」と言われました。確かに上肢蜂窩織炎はあまり経験がなかったため、いまいちど頻度を調べ直してみました。
日本の病院のデータ
■日本の公立陶生病院におけるデータ
- 論文名: 当院で入院加療を行った蜂窩織炎 129 例の検討,井土(小西)なつの、小野木裕梨、宿院 梨衣、渡邉 直樹,皮膚臨床 67(9);1121~1124,2025
- データ概要: 2019年4月1日~2023年10月31日の期間に、日本の公立陶生病院皮膚科にて蜂窩織炎と診断され入院加療した成人症例129例のデータです。
- 部位別頻度
- 下肢: 116例(89.9%)
- 上肢: 7例(5.4%)
- 体幹: 3例(2.3%)
- 頭部: 3例(2.3%)
米国での部位別頻度
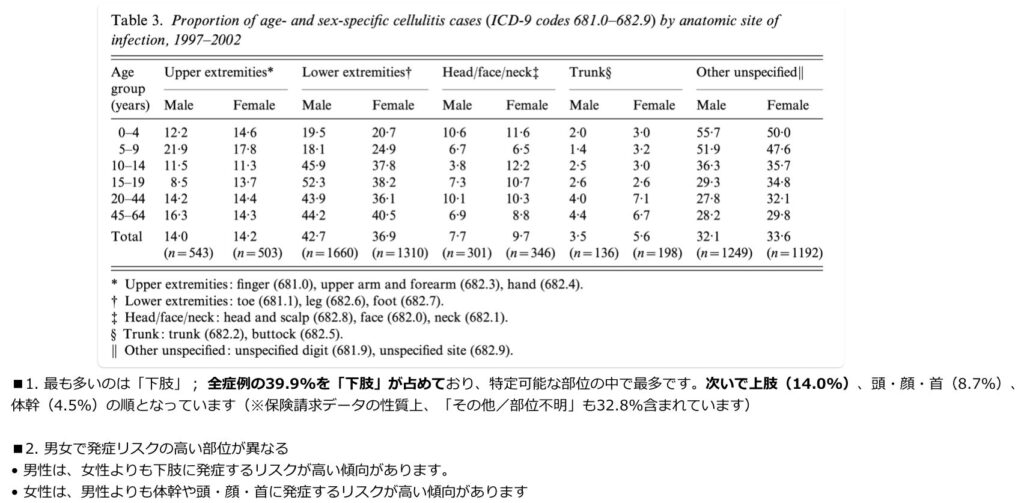
■米国における全部位を網羅した疫学データ
この研究はデータ自体はやや古いものの、米国の一般人口における蜂窩織炎の全身の解剖学的部位別頻度を網羅的に解析した代表的な文献として、現在でも多くの疫学レビューで引用されています。
- 論文名: Cellulitis incidence in a defined population,Simonsen SM, van Orman ER, Hatch BE, et al. Epidemiology and Infection, 2006.
- データ概要: 米国の医療保険データベース(DMBA)を利用した、1997年〜2002年の新規蜂窩織炎7,438例の解析。
- 部位別頻度
- 下肢: 39.9%
- 上肢: 14.0%
- 頭頸部・顔面 (Head/face/neck): 8.7%
- 体幹: 4.5%
- その他/部位不明 (Other/unspecified): 32.8%
性別による解剖学的な好発部位の差異も指摘されており、男性は下肢の発症リスクが高く(RR 1.16)、女性は体幹(RR 1.6)や頭頸部(RR 1.26)での発症リスクが有意に高いことが示されています。
■近年の動向を示す大規模データ
こちらは査読付きのフルペーパーではなく学会誌の抄録として発表されたものですが、約100万例の入院患者を対象としております。
- タイトル: Shifts in California Statewide Cellulitis Hospitalization Rates were Found Between 2017 to 2022 Using a Retrospective Analysis,Scheinkman R, Ravipati A, Pulumati A, et al.,International Journal of Medical Students, 2025.
- データ概要: カリフォルニア州保健医療アクセス・情報局(HCAI)のデータを用いた、2017年〜2022年における蜂窩織炎の入院患者986,655例の後方視的解析。
- 部位別頻度:下肢: 約59.9%(右下肢 295,913例、左下肢 295,162例)
蜂窩織炎の原因菌
- 蜂窩織炎は原因菌の特定が難しく、培養検査を行っても原因菌が特定できる割合は約16%に留まります。そのため、実際の臨床では患者の症状(化膿性か非化膿性か)や基礎疾患、曝露歴から原因菌を推定し、エンピリック治療を開始することが基本となります。
- 血液培養による原因菌の同定率は低く(約7.9%)、また、スワブ(綿棒)による皮膚表面の培養は、実際の原因菌ではない定着菌(多剤耐性菌など)を検出し、不必要に広域な抗菌薬の使用を招く恐れがあるため推奨されていません。しかし、上記の表にあるような「特殊な基礎疾患」や「異常な曝露歴(水辺での受傷、咬傷)」があるハイリスク患者においては、グラム陰性菌や非典型的な病原体が関与する可能性が高いため、生検や穿刺吸引による積極的な培養検査を考慮すべきとされています。
| 臨床背景・病態 | 主な原因菌 | 備考・臨床的特徴 |
|---|---|---|
| 一般的な蜂窩織炎 (非化膿性:膿や膿瘍を伴わない | Streptococcus pyogenes その他のβ 溶血性連鎖球菌 | 免疫不全のない成人の蜂窩織炎において、最も一般的な原因菌です。 |
| 化膿性蜂窩織炎 (膿疱、膿瘍、排膿を伴う) | 黄色ブドウ球菌 (Staphylococcus aureus) (MSSA,MRSA) | 化膿性病変では黄色ブドウ球菌の頻度が非常に高く(ある米国の救急外来の調査ではMRSA 59%、MSSA 17%)、MRSAのリスク(アスリート、施設入所者、静注薬物使用者など)を考慮した抗菌薬選択が必要です。 |
| 免疫不全状態 (ステロイド全身投与、移植後、HIVなど) | Streptococcus pneumoniae,Mycobacterium tuberculosis,Escherichia coli,Cryptococcus spp. (neoformans, gattii) など | 通常の細菌に加え、肺炎球菌や大腸菌といったグラム陰性桿菌、真菌(クリプトコッカス)、抗酸菌などが原因となることがあります。 |
| 慢性肝疾患 (肝硬変など) | Vibrio spp. (V. vulnificus, V. cholerae),Escherichia coli,Pseudomonas aeruginosa,Acinetobacter など | グラム陰性菌による血流感染(菌血症)を伴うリスクが高くなります。特にビブリオ属は致死的な水疱性蜂窩織炎を引き起こすことがあります。 |
| 慢性腎臓病 | Vibrio spp. (V. vulnificus, V. alginolyticus),Escherichia coli,Neisseria meningitidis | 肝疾患と同様に、グラム陰性菌や特定の病原体への感受性が高まります。 |
| 水辺での外傷 (淡水・海水での受傷) | Vibrio spp.,Aeromonas spp.,Mycobacterium marinum,Erysipelothrix rhusiopathiae など | 海洋性・水棲の特殊な細菌への曝露を考慮する必要があります。 |
| 動物・ヒトの咬傷 | 犬・猫: Pasteurella spp., Staphylococcus spp., Streptococcus spp. ヒト: Eikenella corrodens 共通: Bacteroides, Fusobacterium などの嫌気性菌 | 口腔内常在菌が原因となるため、複数菌感染(ポリミクロビアル)が多く、好気性菌および嫌気性菌の双方をカバーする治療が必要です。 |
表はRaff, Adam B., Daniela Kroshinsky. 「Cellulitis: A Review」. JAMA 316, no. 3 (2016年): 325.を参考に作成しました。
蜂窩織炎と菌血症
蜂窩織炎がどれくらいの頻度で菌血症を起こすか、私は知らなかったです。特定の状況下では血液培養はとっても良さそうです。
■E.‐Y. Tay, T. Thirumoorthy, S.‐M. Pang, H.‐Y. Lee, Clinical outcomes of bacteraemia in cellulitis of the leg, Clinical and Experimental Dermatology, Volume 39, Issue 6, 1 August 2014, Pages 683–688, より以下解説します。
菌血症の頻度と検出菌
- 蜂窩織炎の患者に菌血症を合併する割合は 2%〜17.2% の範囲であると報告されています。
- 214例の下肢蜂窩織炎による入院患者を対象としたシンガポールの後方視的コホート研究では、10.8%(23例) に菌血症が認められました。分離された原因菌の87%(20例)は連鎖球菌(特にG群溶血性レンサ球菌が34.8%で最多)であり、黄色ブドウ球菌(MSSA)はわずか1例(約4%)のみで、MRSAは検出されませんでした。
菌血症の予測因子
同研究の解析により、以下の5つの因子が菌血症の有意な予測因子として特定されています。
- リンパ浮腫
- タンパク質を豊富に含む貯留したリンパ液が細菌増殖の培地として機能するうえ、局所への免疫細胞や抗菌薬の到達を物理的に阻害するため、菌血症のリスクが高まります。
- 同側の整形外科的インプラント
- 蜂窩織炎の発症部位と同側の下肢に人工関節などのインプラントが存在するケースです。
- 白血球数の著増(> 13.5 × 10^6 /μL)
- これは原因というより結果でしょうか。白血球数の著増があれば菌血症を示唆します。
- 肝硬変
- 補体の合成低下や、好中球の減少および機能障害といった免疫不全状態を引き起こすため、菌血症の発生率が高まると考察されています。
- 慢性腎臓病
- 肝硬変と同様に全身の免疫・代謝機能に影響を与えるため、独立したリスク因子となります。
蜂窩織炎をみたら血液培養を行うべきか?
- 一般に、蜂窩織炎に対するルーチンの血液培養は陽性率が低く、初期の抗菌薬選択に与える影響も小さいため、費用対効果の観点から推奨されないという議論があります。
- 個人的には、壊死性筋膜炎が恐ろしいことや、原因菌を同定するために血液培養を行うようにしています(ここは賛否両論あるかと思います)。
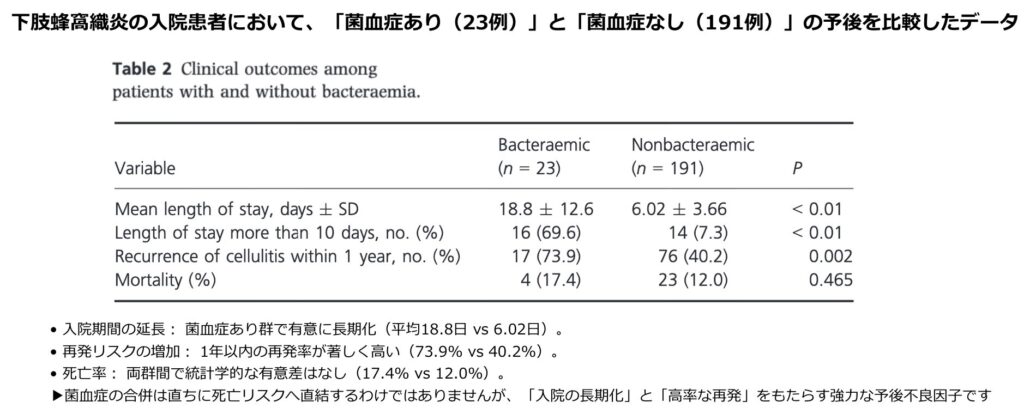
- しかし、菌血症を合併した蜂窩織炎患者は、非合併患者と比較して入院期間が有意に延長し(平均18.8日 vs 6.0日)、1年以内の再発率も著しく高い(73.9% vs 40.2%) ことがデータで示されています。
- すべての蜂窩織炎患者に血液培養を行う必要はありませんが、リンパ浮腫、肝硬変、CKD、同側インプラントの存在、あるいは著明な白血球増多を認めるハイリスク患者においては、積極的に血液培養を採取する意義があると考えられます。
- なお、死亡率については両群間で有意差は認められていません。
なぜ蜂窩織炎の原因菌と、菌血症で検出される菌が異なるのか?
■Tay EY et al., Clin Exp Dermatol, 2014, Raff AB et al., JAMA, 2016 より
- 蜂窩織炎の起炎菌は、皮膚局所では「黄色ブドウ球菌」が多く検出されますが、菌血症に移行するのは「連鎖球菌」が圧倒的多数を占めます。この乖離は、両者の組織への「浸潤性の違い」によって生じます。
- 黄色ブドウ球菌: 局所で膿瘍を形成し被包化(限局)されやすい性質を持ちます。そのため、局所培養では高頻度に検出されますが、物理的バリアを越えて血流へ播種するリスクは相対的に低くなります。
- 連鎖球菌: 組織間質を破壊する酵素を産生し、壁を作らずにリンパ管に沿って急速に炎症を広げます。この強い浸潤性により、容易に血流へ侵入し菌血症を引き起こします。
治療
■抗菌薬選択
| 投与経路・対象 | 抗菌薬 | 用法・用量の目安 |
|---|---|---|
| 経口薬 | セファレキシン(CEX) | 6カプセル 分3 |
| 注射薬 | セファゾリン(CEZ) | 2gを8時間ごと |
| βラクタムアレルギー(経口) | クリンダマイシン(CLDM) | 内服 6カプセル(900mg) 分3 |
| βラクタムアレルギー(静注) | クリンダマイシン(CLDM) | 静注 600mgを8時間ごと |
投与期間の目安
• 基本: 7〜10日間投与します。
• 軽症: 5日間で十分な場合があります。
• 重篤な場合: 14日間ほど投与します。
■治療における重要な注意点・ピットフォール
• ルーチンでMRSAカバーは不要: 通常の蜂窩織炎において、CEX単独でもST合剤などでMRSAカバーを併用しても効果は変わらなかったと報告されており、ルーチンでのMRSAカバーは不要とされています。
• 第2・3世代セフェム系は避ける: フロモキセフ、セフォチアム、セフカペンピボキシルなどの第2、3世代セフェム系は、黄色ブドウ球菌への抗菌活性が第1世代に劣るため、あまり適切な処方ではないと考えられています。
• 内服への切り替え: 菌血症を伴わない場合は、注射薬から経口薬への切り替えも可能です。
• 初期の発赤拡大に焦らない: 初期48時間は抗菌薬が効いていても発赤が拡大することがあります。特に重症なら72時間まで拡大することもありますが、9割は72時間で改善を認めるとされています。
• 治療終了時の症状残存は失敗ではない: 治療開始から10日目以降でも熱感、疼痛、腫脹、発赤などの局所症状が残存する症例は多いですが、治療終了後に局所症状が残存していても治療の失敗を示すものではありません。抗菌薬の延長や変更を正当化するものではないと報告されています。
• RICEの徹底: 治療に反応しない場合は、安静(rest)、冷却(ice)、圧迫(compression)、挙上(elevation)を行う「RICE」が足りていない可能性や、感染症ではない疾患(DVTなど)を鑑別する必要があります。静脈うっ血やリンパ浮腫を伴う場合も挙上を行います。
犬や猫などによる蜂窩織炎に対する抗菌薬選択は?
Swartz MN., N Engl J Med, 2004,Raff AB et al., JAMA, 2016に記載されておりました。
犬や猫などの動物による咬傷を契機とする蜂窩織炎に対しては、標準的な初期治療薬としてアモキシシリン・クラブラン酸(オーグメンチン®など)が推奨されています。
犬や猫の咬傷による感染は、通常の蜂窩織炎とは異なり、動物の口腔内常在菌による複数菌感染を引き起こすのが特徴です。 具体的には、以下のような多種多様な細菌を同時に広くカバーする必要があるため、アモキシシリン・クラブラン酸が第一選択となります。
• パスツレラ属(Pasteurella multocida など)
• ブドウ球菌(S. aureus、S. intermedius など)および連鎖球菌
• 多様な嫌気性菌(Bacteroides、Fusobacterium、Porphyromonas など)
• その他、Capnocytophaga canimorsus や Neisseria canis などの特殊な細菌
• 標準治療: アモキシシリン・クラブラン酸 500mgを8時間ごとに経口投与します。
• 代替薬: ペニシリンアレルギー等がある場合は、モキシフロキサシンとクリンダマイシンの併用などが代替の選択肢として挙げられています。
一般的な蜂窩織炎の第一選択である第1世代セフェム系(セファレキシンやセファゾリンなど)は、パスツレラ属や嫌気性菌へのカバーが不十分であるため、動物の咬傷に対しては不適切となる点に注意が必要です。
蜂窩織炎はなぜ一度発症した部位に再発しやすいのか
- 蜂窩織炎は同じ場所に再発する印象があります。
- 蜂窩織炎が一度発症した部位に再発しやすい主な理由は、初回の感染によってその局所のリンパ管が損傷を受けるためです。
- 具体的なメカニズムや関連する要因は以下の通りです。
- リンパ管の損傷とリンパ浮腫の発生: 蜂窩織炎はリンパ管にダメージを与えることがあり、その結果として「リンパ浮腫」を引き起こします。
- 細菌が繁殖しやすい環境の形成: 組織内に滞留したリンパ液は細菌の増殖を促進すると考えられています。そのため、リンパ管が損傷してリンパ浮腫が生じた部位は、再び細菌が繁殖しやすい環境となってしまい、再発のリスクが高まります。
- 局所的な危険因子の残存: 再発を繰り返す場合、その部位に感染を招きやすい局所的な要因(リスク因子)が残ったままになっていることがよくあります。具体的には、足白癬、静脈不全、湿疹、趾間の異常、過去に行われた同側での外科的処置などが挙げられます。これらの要因が未治療のままだと、皮膚のバリアが破綻しやすくなり、同じ部位での再発を招きます。
- このように、初回の感染による構造的なダメージ(リンパ管の損傷による浮腫)と、その部位に留まり続ける局所的なリスク因子が重なることで、一度発症した場所での再発が起こりやすくなります。そのため、再発を防ぐには、浮腫の管理や足白癬・湿疹などの治療を行い、これらの危険因子を取り除くことが重要とされています
参考文献
- Stevens DL, Eron LL. In the clinic. Cellulitis and soft-tissue infections. Ann Intern Med. 2009 Jan 6;150(1):ITC11. doi: 10.7326/0003-4819-150-1-200901060-01001. PMID: 19124814.
- Weng QY, Raff AB, Cohen JM, et al. Costs and Consequences Associated With Misdiagnosed Lower Extremity Cellulitis. JAMA Dermatol. 2017;153(2):141–146. doi:10.1001/jamadermatol.2016.3816
- Jendoubi F, Rohde M and Prinz JC (2019) Intracellular Streptococcal Uptake and Persistence: A Potential Cause of Erysipelas Recurrence. Front. Med. 6:6. doi: 10.3389/fmed.2019.00006
- Raff, Adam B., Daniela Kroshinsky. 「Cellulitis: A Review」. JAMA 316, no. 3 (2016年): 325.
- Tay, E. Y., T. Thirumoorthy, S. M. Pang,H. Y. Lee. 「Clinical Outcomes of Bacteraemia in Cellulitis of the Leg」. Clinical and Experimental Dermatology 39, no. 6 (2014年): 683–88.
- 井土(小西)なつの ら,当院で入院加療を行った蜂窩織炎 129 例の検討,皮膚臨床 67(9);1121~1124,2025
- 林 松彦,カルシフィラキシスの診断と治療,日本透析医会雑誌Vol.29, No.2
- Tay EY, Thirumoorthy T, Pang SM, Lee HY. Clinical outcomes of bacteraemia in cellulitis of the leg. Clin Exp Dermatol. 2014 Aug;39(6):683-8. doi: 10.1111/ced.12366. Epub 2014 Jul 1. PMID: 24985315.
- Sundaresan, S., Migden, M.R. & Silapunt, S. Stasis Dermatitis: Pathophysiology, Evaluation, and Management. Am J Clin Dermatol 18, 383–390 (2017).
- Shimizu T, Tokuda Y. Necrotizing fasciitis. Intern Med. 2010;49(12):1051-7. doi: 10.2169/internalmedicine.49.2964. Epub 2010 Jun 15. PMID: 20558917.
- Swartz MN. Clinical practice. Cellulitis. N Engl J Med. 2004 Feb 26;350(9):904-12. doi: 10.1056/NEJMcp031807. PMID: 14985488.
- 感染症プラチナマニュアル Ver.9 2025-2026 岡 秀昭



コメント