COPD(慢性閉塞性肺疾患)は、気道(気管支炎)や肺胞(肺気腫)の異常に起因し、持続的で進行性の気流閉塞を特徴とする不均一な肺疾患です。 喫煙などの環境因子と遺伝的要因が、生涯にわたって相互作用することで肺が損傷し発症します。 労作時呼吸困難や慢性的な咳嗽・喀痰を主訴とし、予後やQOLを大きく悪化させる「急性増悪」を繰り返すことが臨床的な特徴です。 確定診断には、気管支拡張薬投与後のスパイロメトリーで1秒率(FEV1/FVC)が70%未満となる、非可逆的な気流閉塞の証明が必須です。
では、COPDの増悪とはなんでしょうか。治療は「ABCアプローチ!」と知っていても、「定義」や「鑑別疾患」、「なぜ増悪させてはいけないか」などをしっかりと知らない方もおられるのではないでしょうか。少なくとも私はなんとなく「これは増悪っぽいな・・・」と診療していた部分もあります(呼吸器内科の先生に怒られそうですね)。
知識のブラッシュアップのため、COPD増悪についてGOLD2026をメインに、まとめました。
GOLD2025からGOLD2026へ。なにが変わった?
GOLD 2025からGOLD 2026への改訂では、ページ数が30ページ以上増量し、特に「COPD増悪時の対応」と「多疾患併存(Multimorbidity)」に関するアプローチにおいて非常に重要なアップデートが行われました。
資料に基づく主なアップデートのポイントは以下の通りです。
1. COPD増悪の定義と重症度分類(Rome分類の正式採用)
- Rome分類の本格採用: 以前は事後的な「医療資源の利用(どのような治療を受けたか)」に基づいて重症度を分類していましたが、GOLD 2026からは客観的な臨床指標(呼吸困難の程度、呼吸数、心拍数、酸素飽和度、CRPなど)を用いる「Rome分類(Rome proposal)」の重症度分類体系が本格的に採用されました。
- 定義のマイナーチェンジ: 増悪の定義が「14日未満で悪化する…」という記載から、「数日間(最大14日)にわたって症状が悪化する急性事象」と、日数の表記がより具体的に変更されました。
2. 増悪時の抗菌薬治療の明確化
- 抗菌薬の適応が、従来の「適切な症例に用いる」という曖昧な表現から、明確に**「(痰などが)膿性の場合」**と記載されるようになりました。
- 外来患者に対する投与期間は**「5日以内」**が推奨され、各種の市中肺炎ガイドラインと足並みを揃える形になりました。
3. 増悪時の酸素療法にHFNCを明記
- これまで推奨されてきた非侵襲的陽圧換気(NIV)と併記される形で、**高流量鼻カニュラ酸素療法(HFNC / ネーザルハイフロー)**が記載されるようになりました。
- HFNCの適応として「持続する低酸素血症」「NIVの忍容性がない、または禁忌」「NIVからのウィーニング」「再挿管予防」などが明記されました。
4. 増悪のマネジメントの場(治療環境)の評価基準
- 増悪した患者の治療を「外来」「入院」「ICU」のどこで行うべきかについて、呼吸不全の所見、精神状態や血行動態の安定性、重篤な併存疾患の有無、在宅サポート体制などを評価・判断するための具体的なアセスメントアルゴリズムが追加されました。
- (※なお、増悪時の全身性ステロイドは「プレドニゾン換算で1日40mgを5日間投与」のままで、実質的な推奨変更はありません。)
5. Multimorbidity(多疾患併存)の強調と「4Ms」の導入
- 多疾患併存について非常に多くのページが割かれ、スクリーニングの重要性が強く強調されています。
- 併存症を持つCOPD患者への体系的なアプローチとして、新たに**「4Ms」**という概念が導入されました。これは以下の4つの側面から包括的に患者を管理するものです。
- Mentation(精神): 人生目標の確立、うつ病・不安・認知症のスクリーニング
- Medication(薬剤): 安全な使用計画の確立、ポリファーマシーの調整
- Mobility(運動機能): バランスと運動能力の確認
- Morbidities(併存疾患): 同定とマネジメント
6. AIと新興技術に関する新章の追加
- 新たに第6章として「COPDにおける人工知能と新興技術」が追加されました。
- スパイロメトリーに代わるAI支援型の診断代替手段(呼吸音や音声の特徴分析、オシロメトリー、モーションセンサー、胸部画像読影など)の可能性や、ポリファーマシー問題の解決にAIが役立つ可能性について言及されています(ただし大規模な検証が必要とされています)。
7. 喘息ガイドライン(GINA)との連携
- COPDのガイドライン(GOLD)と喘息の国際ガイドライン(GINA)はオーバーラップする部分も多いことから、両組織が手を取り合って閉塞性肺疾患の啓発・課題解決を進めるという協力体制についても言及・発表されています。
COPD増悪の定義や所見
定義
最新の国際ガイドライン「GOLD 2026」によるCOPD増悪の定義は、以下のようになっています。
以前のバージョン(GOLD 2025)では「14日未満で悪化する…」とされていましたが、最新のGOLD 2026では「数日間(最大14日)」とマイナーチェンジされ、日数がより具体的に示されるようになりました
また、以前は「急性増悪」と呼ばれていましたが、現在は単に「増悪(COPD増悪)」と呼称されることが多くなっています。
どちらの呼称であっても指している病態自体は同じであり、「患者さんの呼吸器症状が日常の変動を超えて悪化し、治療の変更を必要とする状態(通常14日以内)」を意味します。
国際的なガイドライン(GOLD)においても「Exacerbation of COPD(ECOPD)」と表記されており、「Acute(急性)」を省くのが現在の一般的な流れとなっています。以前の名残から「急性増悪」という言葉も慣例的に使われていますが、学術的な記載や最新のスタンダードとしては「COPD増悪(COPDの増悪)」とするのが適切です。
身体所見
COPD増悪時には、主に以下のような症状やバイタルサインの変化がみられます。
- 呼吸器症状の悪化
- 呼吸困難感の増強:増悪の最も重要な症状です。
- 喀痰の量の増加や膿性度の増加(痰の色が黄色や緑色になる)。
- 咳嗽や喘鳴の増加。
- バイタルサインの異常
- 頻呼吸:目安として24回/分以上。
- 頻脈:目安として95回/分以上。
- 重症化を示唆する所見
- 努力性呼吸:呼吸補助筋を使った苦しそうな呼吸や、奇異性呼吸(シーソー呼吸)。
- 意識障害:傾眠傾向や錯乱などの精神状態の変化がある場合、CO2ナルコーシスを起こしている危険性があります。
検査所見
重症度を客観的に評価し、治療方針(外来治療か、入院か、人工呼吸器が必要かなど)を決定するために、以下の検査所見が重要になります。
- SpO2
- 室内気(あるいは普段使用している酸素量)でのSpO2が92%未満、または普段の値から3%を超える低下がみられます。
- 血液検査
- 全身の炎症を反映して、CRPの上昇(目安として1 mg/dL以上)がみられます。
- 動脈血液ガス分析(特に中等症以上の評価に必須)
- 低酸素血症:PaO2が 60 mmHg以下に低下することがあります。
- 高炭酸ガス血症および呼吸性アシドーシス:重症例では、換気不全により二酸化炭素が蓄積し、PaCO2が 45 mmHgを超え、さらにアシドーシス(pH 7.35未満)を呈します。この状態はNPPVや気管挿管による人工呼吸管理の強い適応となります。
最新の評価基準(Rome Proposal)では、これらの「呼吸困難の程度(VASスコア)」「呼吸数」「心拍数」「酸素飽和度」「CRP」「動脈血液ガス分析」の各数値を組み合わせて、増悪を軽症・中等症・重症に客観的に分類することが提唱されています。
鑑別疾患
| 頻度 | 鑑別が必要な疾患 | 主に有用な検査・評価 |
|---|---|---|
| 高頻度 | 肺炎 | 胸部単純X線写真、胸部CT、炎症反応(CRPや白血球数など) |
| 心不全 | 胸部単純X線写真、心エコー、バイオマーカー(BNP、NT-proBNP) | |
| 肺血栓塞栓症 | 臨床的評価(深部静脈血栓症、血痰、手術や骨折の既往など)、D-ダイマー、CT血管造影法(造影CT) | |
| 低頻度 | 気胸 / 胸水貯留 | 胸部単純X線写真、肺エコー |
| 心筋梗塞 / 不整脈(心房細動など) | 心電図、心筋バイオマーカー(トロポニン) | |
| その他 | 喘息の増悪 | 病歴聴取(夜間・明け方や特定の季節での発症、アレルゲン曝露歴など)、喘息の既往の有無 |
| 無気肺、肺癌など | 胸部単純X線写真、胸部CT |
■補足ポイント
- 気胸:COPD患者では気胸を起こすことがあり、見逃すと致命的になるため「特に要注意」とされています。
- 肺血栓塞栓症:明らかな誘因(感染症など)がないCOPD増悪の約16.1%には、肺血栓塞栓症が隠れていると報告されており、注意が必要です。
- 喘息増悪との鑑別:臨床症状だけでは喘息の増悪との鑑別が難しいことがありますが、これまでCOPDを指摘されていない状況でいきなりCOPD増悪として救急受診することは稀であるため、過去の病歴(喘息と言われたことがあるか等)の確認が重要です。抗菌薬の使用やステロイドの投与量などに若干の差はあるものの、気管支拡張薬を中心とした初期対応はおおむね同じです。
増悪時の対応
最新の「GOLD 2026」に基づいたRome分類の重症度基準と、それに応じた治療法の表は以下の通りです。GOLD 2026での変更点(中等度の血液ガス分析の参考値や、抗菌薬・ステロイドの具体的な推奨など)を反映しています。
ABCアプローチはやはり基本ですね。
| 重症度 | 評価基準 | 重症度に応じた治療法 |
|---|---|---|
| 軽度 | 以下の中等度の基準を満たさないもの■呼吸困難 VAS 5未満 ■呼吸数 24回/分未満 ■心拍数 95回/分未満 ■安静時酸素飽和度 92%以上かつ普段からの低下が3%以下 ■CRP 1mg/dL未満 | 短時間作用性気管支拡張薬(SABA)のみの追加を要する |
| 中等度 | 以下の5項目のうち3項目以上を満たすもの ■呼吸困難 VAS 5以上 ■呼吸数 24回/分以上 ■心拍数 95回/分以上 ■安静時酸素飽和度 92%未満または普段からの低下が3%超 ■CRP 1mg/dL以上 ※参考:血液ガス分析では軽度低酸素血症(PaO2≦70-80mmHg) | SABAに加え、抗菌薬(膿性の場合。外来患者では5日以内)や全身性ステロイド(プレドニゾン換算で1日40mgを5日間)を要する |
| 重度 | 中等度と同様の基準を満たし、さらに血液ガス分析で高炭酸ガス血症(PaCO2 > 45mmHg)かつ呼吸性アシドーシス(pH < 7.35)を満たすもの | 救急外来受診や入院による慎重な治療(急性呼吸不全に関連する対応)を要する。必要に応じて非侵襲性換気(NIV)や高流量鼻カニュラ酸素療法(HFNC)、人工呼吸管理などを検討する |
※VAS(Visual Analog Scale):0〜10で息苦しさを自己評価する指標
※安静時酸素飽和度は、室内気あるいは普段使用している酸素量での値
A:抗菌薬
■想定される原因菌 ターゲットとなる主な原因菌は
- 肺炎球菌
- インフルエンザ菌
- モラキセラ・カタラリス です。
- 重症の場合や増悪を繰り返している場合、あるいは最近の入院歴や抗菌薬投与歴がある場合には、緑膿菌もカバーする必要があります。
- GOLD 2026では、外来患者に対する抗菌薬の投与期間は「5日以内」が推奨されています
- AMPC/CVA+AMPC(オーグメンチン+サワシリン)
- オーグメンチンSR配合錠250 3錠+サワシリンカプセル250mg 3cap 1日3回 毎食後 5日分
- またはDOXY(ドキシサイクリン)100mgを1日2回に分割
- 最近の入院歴や抗菌薬投与歴がある場合、またはβラクタムアレルギーの場合:LVFX(レボフロキサシン)500mgを1日1回投与
- CTRX(セフトリアキソン)2gを24時間ごと、またはABPC/SBT(アンピシリン/スルバクタム)1.5〜3gを6時間ごとに投与します。
- 緑膿菌のカバーも必要な場合:CFPM(セフェピム)2gを8時間ごと、またはPIPC/TAZ(タゾバクタム/ピペラシリン)4.5gを6時間ごとに使用します。
- βラクタムアレルギーの場合:LVFX 500mgを24時間ごとに投与
B:β刺激薬(SABA)
■ネブライザーでもpMDIでもよいのでSABAを吸入する。2吸入を1セットとして20分毎3セットまで行うことが可能
- サルブタモール(べネトリン®)0.2〜0.4ml+生食 5〜10ml ネブライザー吸入 20分あけて3セットまで。
- またはメプチンエアー2吸入 20分あけて3セットまで
- またはサルタノール®インヘラー 2吸入 20分あけて3セットまで
※溶媒の生理食塩水があまりにも少ないと薬剤の「漏れ」が大きくなるので注意。
C:ステロイド
■COPD増悪時の全身性ステロイド投与においては、経口投与と静脈内投与で治療効果に差はないとされています。
- プレドニゾロン 40mg 内服1日1回 5日間
- または プレドニゾロン 40 mg + 生理食塩水 100 mL 1 日 1 回点滴
- 全身性ステロイドの投与期間は最大5日間までとされています(GOLD2026)
増悪時の酸素療法
COPD増悪時には、低酸素血症を改善するために適切な酸素投与を行いますが、同時にCO2ナルコーシスを防ぐための慎重な管理が求められます。
1. 酸素療法の適応と基本的な目標
- 適応: 動脈血酸素分圧(PaO2)が 60 Torr未満、あるいはSpO2が 90%未満 の場合に酸素療法を開始します。
- 基本目標: PaO2 60~80 Torr、あるいは SpO2 90~95% を目標に酸素流量を設定します。
2. 高二酸化炭素血症(Ⅱ型呼吸不全)がある場合の注意点
- PaCO2が45 Torrを超えるⅡ型呼吸不全の患者さんでは、過剰な酸素投与がCO2ナルコーシスを引き起こす危険性があります。
- そのため、高二酸化炭素血症がある場合は、SpO2 88~92% という少し低めの目標値を設定し、経鼻カヌラで 0.5~2.0 L/分 の低流量から慎重に開始することが推奨されています。
3. 開始後の評価と換気補助療法の検討
- 酸素療法を開始した後は、必ず動脈血液ガス分析を再度行い、状態を評価します。
- 再評価の結果、呼吸性アシドーシス(pH < 7.35 かつ PaCO2 > 45 Torr) を認める場合は、酸素療法だけでは不十分と判断され、NPPVやネーザルハイフローなどの換気補助療法の導入を検討する必要があります。
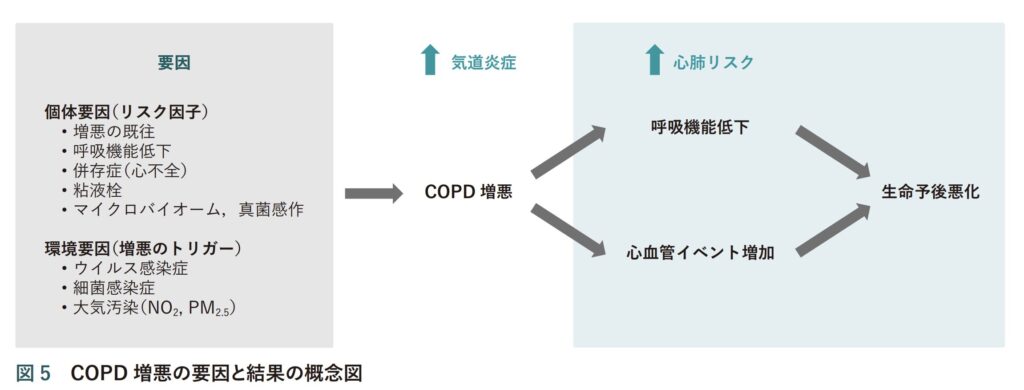
COPDの増悪によって、その後の合併症のリスクや生命予後はどうなるか
COPDの増悪は、単に一時的に息苦しくなるだけでなく、疾患そのものの進行を早め、心血管疾患などの重大な合併症リスクを急増させ、最終的な生命予後を著しく悪化させる極めて重要な転換点となります。
資料に基づき、増悪後のリスクと予後について以下の3点に分けて解説します。
1. 疾患の進行と負の連鎖
- 疾患の進行: 増悪はCOPDの進行に直接的に寄与し、特に増悪からの回復が遅い患者さんにおいてその傾向が強くなります。
- 次の増悪への引き金: 増悪は時間的に集中して発生(クラスター化)しやすく、一度増悪を起こすと次なる増悪を起こす可能性が高くなります。実際に、将来の増悪頻度を予測する最も強力な因子は「前年に何回増悪を経験したか」です。
2. 心血管イベントおよび血栓症リスクの急増
COPD増悪時およびその後は、全身の強い炎症や低酸素状態などが影響し、心臓や血管に多大な負担がかかります。
- 心血管イベントのリスク持続: 増悪中およびその後の少なくとも90日間は、心筋梗塞、脳卒中、不安定狭心症などの重大な心血管イベントや、それに伴う死亡リスクが上昇します。この高いリスクは最初の30日間で特に顕著ですが、最大で1〜2年間持続する可能性があります。
- 増悪回数によるリスク増大: 増悪回数が多いほど心筋梗塞や肺血栓塞栓症のリスクが高まります。具体的には、2回以上の増悪を経験すると、心筋梗塞のリスクが1.82倍、肺血栓塞栓症のリスクが2.62倍に跳ね上がります(Yang HM, et al. Chest. 2024 Dec;166(6):1360-70.)。
- 隠れた肺血栓塞栓症: 明らかな誘因がないCOPD増悪の約16.1%には、肺血栓塞栓症が隠れていると報告されており、致死的な合併症への注意が必要です。
3. 死亡率の大幅な悪化
入院を要するような中等度から重度の増悪を起こした場合、長期的な生命予後は極めて厳しくなります。
- 5年死亡率: COPD増悪によって入院した患者さんの長期予後は不良であり、5年死亡率は約50%に達すると報告されています。
- 再入院と死亡の関連: 急激な悪化によって最初に入院すること自体が、その後の短期的な再入院や全死因死亡率の増加と密接に関連しています。
- 予後をさらに悪化させる因子: 増悪後の予後不良因子として、高齢、低BMI、心血管疾患や肺癌などの合併症、過去の増悪による入院歴、および退院時の長期酸素療法の必要性などが挙げられます。
COPD増悪と肺炎は鑑別する必要があるのか?
- COPD増悪と肺炎について厳密な線引きにこだわる必要はないとも考えられるが、肺炎像の有無を確認することは治療管理において非常に重要であると思われます。
- 本邦のガイドラインにおいて、COPD増悪は「他疾患(肺炎、心不全、気胸など)が先行する場合を除く」と定義されているため、ルール上は肺炎が先行していればCOPD増悪の定義から外れることになります。
- しかし、実際の臨床現場では以下のような理由から、両者を明確に切り分けることは困難です。
- 高い合併率: 気道感染はCOPD増悪の主な引き金であり、入院を要するCOPD増悪患者の約半数〜6割に、胸部CTで肺炎像が認められることが報告されています。
- 共通の原因: 肺炎像の有無にかかわらず、喀痰から検出される主な細菌(インフルエンザ菌など)は共通しており、これらは「異なる病気」というよりも「共通の感染をきっかけとした、重症度の連続的な違い」を見ているに過ぎないと考えられています。
- したがって、「COPD増悪か、それとも肺炎か」という二者択一の鑑別にこだわる必要はないと考えられます。
- ただし、だからといって肺炎の評価が不要なわけではありません。肺炎像を伴うCOPD増悪のケースは、全身性炎症が強く、肺炎を伴わないケースに比べて生命予後が不良になる(死亡例が多い)とする報告が複数あります。
- そのため、COPD増悪が疑われる患者に対しては、胸部単純X線写真や胸部CTを用いて「肺炎像を伴っているかどうか」をしっかり検索し、それに応じた適切な治療管理(抗菌薬の選択など)を行うことが極めて重要となります。
参考文献
- Global Initiative for Chronic Obstructive Lung Disease(GOLD)2026 https://goldcopd.org/2026-gold-report-and-pocket-guide/
- 藤野直也,「COPDの分かれ道」,Vol. 73 no.3 2025 呼吸器ジャーナル
- Yang HM, Ryu MH, Carey VJ, Young K, Kinney GL, Dransfield MT, Wade RC, Wells JM, Budoff MJ, Castaldi PJ, Hersh CP, Silverman EK. Differential Association of COPD Subtypes With Cardiovascular Events and COPD Exacerbations. Chest. 2024 Dec;166(6):1360-1370. doi: 10.1016/j.chest.2024.07.148. Epub 2024 Jul 31. PMID: 39094733; PMCID: PMC11638542.
- 感染症プラチナマニュアル Ver.9 2025-2026 岡 秀昭 (著)
- ポケット呼吸器診療2025 倉原 優 (著)
- COPD(慢性閉塞性肺疾患)診断と治療のためのガイドライン2022〔第6版〕



コメント