はじめに:なぜ一般内科医が血尿診療をアップデートすべきなのか
- 健診などで血尿を指摘される割合は数%~20%と日常診療で遭遇しやすいです。
- 原因は激しい運動や月経などの「一過性」のものから、内科的腎疾患や尿路悪性腫瘍といった「見逃してはならない疾患」まで多岐にわたります。
- 2023年に10年ぶりとなる『血尿診断ガイドライン』が改訂され、一般医家による初期対応や専門医紹介のアルゴリズムが初めて明確に提示されました。
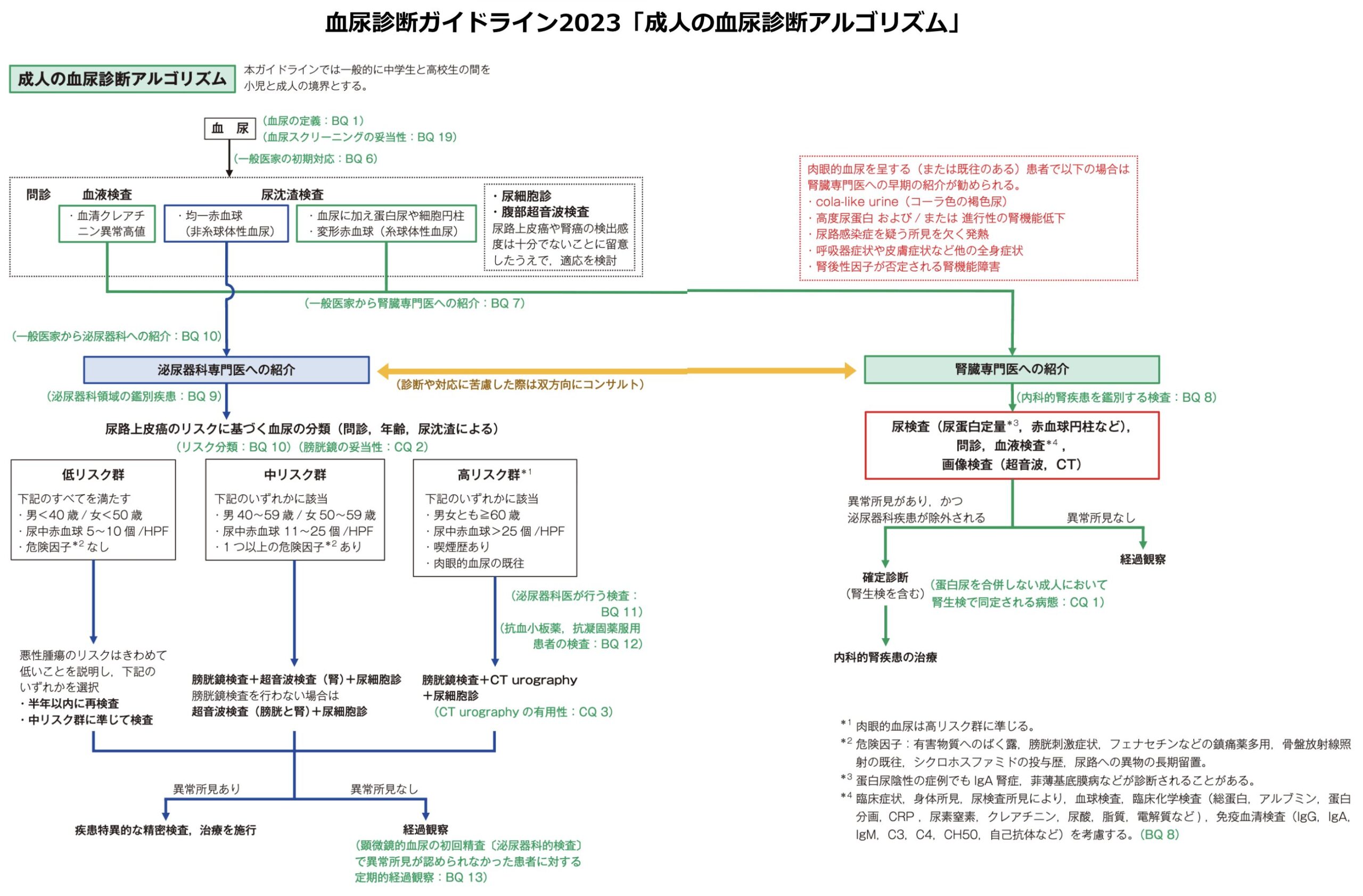
新しい血尿診断ガイドライン(2023)における血尿の定義
- 顕微鏡的血尿:顕微鏡による尿沈渣検査で、およそ5個/HPF(400倍強拡大1視野)以上。
- 肉眼的血尿:これまでは明記されていなかったが、新たに「尿が鮮紅色~暗赤褐色を呈し、尿1L中に血液1mL以上を含むもの」と定義された。ただし日常診療では厳密な計測は難しいため、「肉眼的に尿が鮮紅色~暗赤褐色を呈するものを便宜的に判断することもありうる」とされている。
外来での「血尿」のアプローチ
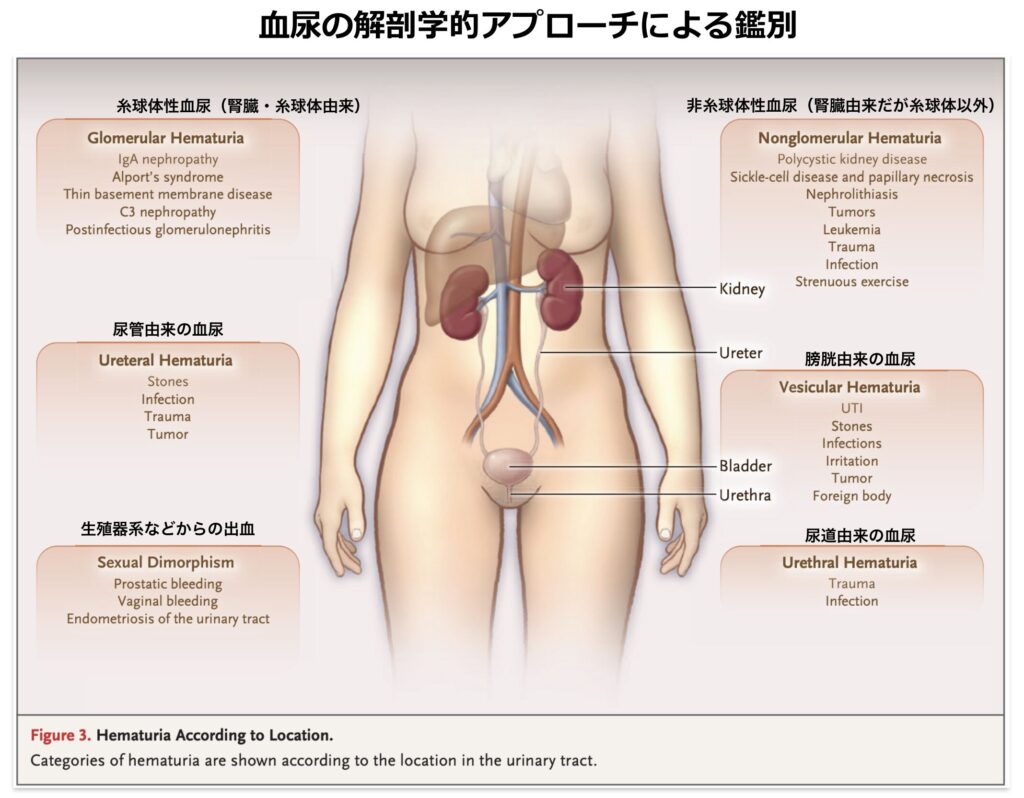
上記の血尿診断ガイドライン2023に載っているフローチャートはみづらいので、個人的に私が意識していることをフローチャートにしました。また解剖学的にどの部位に原因があるを推測することが大事と考えてます。
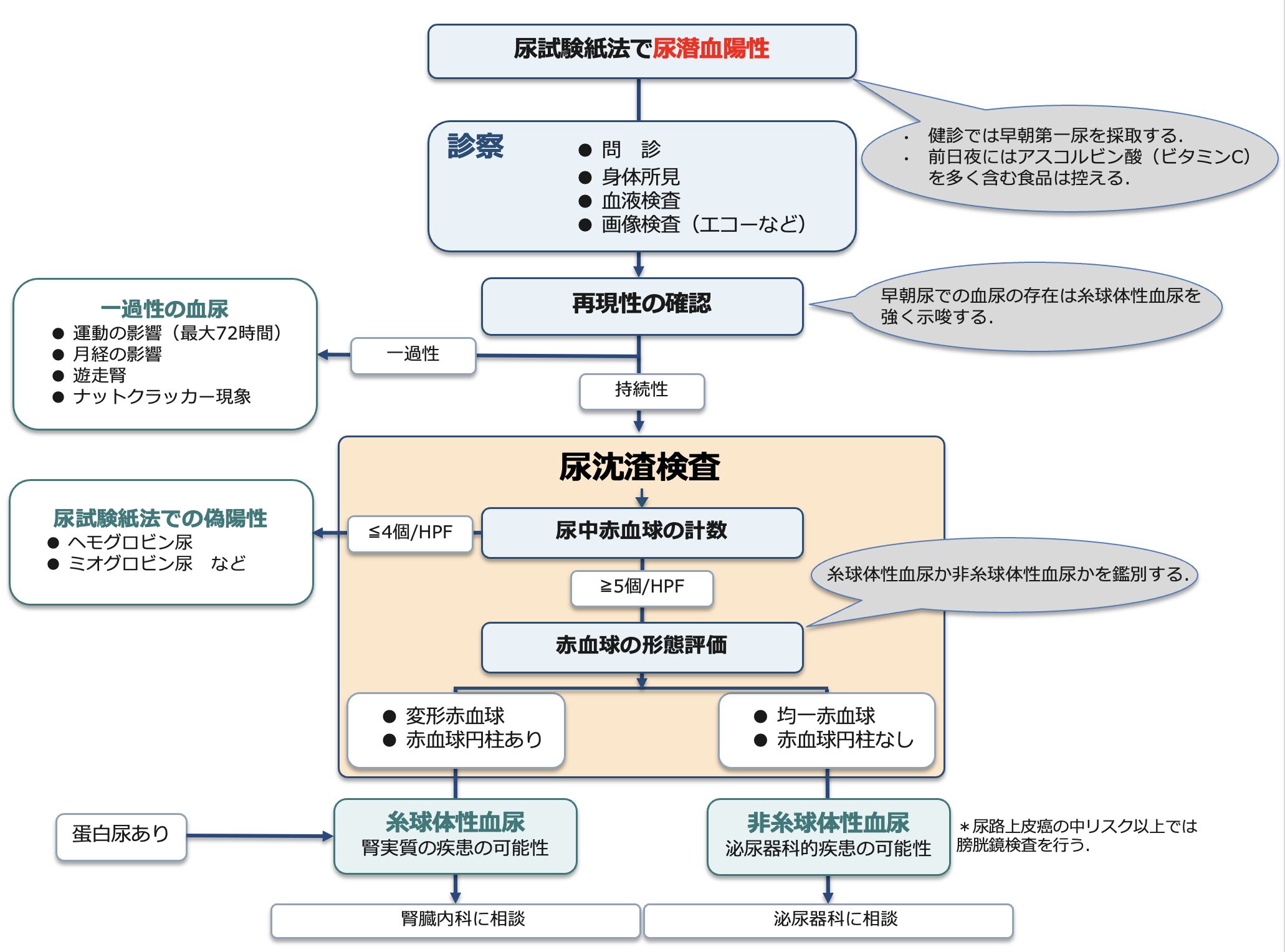
基本検査や問診
- 尿試験紙法(尿潜血検査):まずはスクリーニングとして尿潜血反応を確認します。ワルファリンやDOACなどの抗凝固薬、シクロホスファミドなどの使用歴も忘れずに確認します。
- 尿潜血の偽陰性を引き起こすアスコルビン酸(ビタミンC)とは?
- 尿試験紙法を用いた尿潜血検査において、尿中に高濃度のアスコルビン酸が存在すると、本当は血尿(または潜血陽性)であるにもかかわらず結果が「陰性」となってしまう「偽陰性」を引き起こすことが知られています。
- アスコルビン酸による偽陰性は特に重要であるため、健康診断の前にはアスコルビン酸を含むサプリメントの摂取を止めるよう指導します。
- ■尿潜血陽性=血尿?
- 尿潜血反応では,赤血球中のヘモグロビンだけでなく,遊離したヘモグロビンやミオグロビンなどにも反応し,陽性を示します。よってヘモグロビン尿やミオグロビン尿でも陽性となってしまいます(偽陽性)。
- つまり、潜血陽性=血尿とは限らないということです。
- 1. ヘモグロビン尿の原因
- 主に「溶血」によって引き起こされます。何らかの原因で赤血球が壊れてしまい、その中に含まれるヘモグロビンが遊離して尿中に排出された状態です。血液検査では貧血がみられたり、LDHが高値になるといった溶血所見が認められます。
- 2. ミオグロビン尿の原因
- 主に「横紋筋融解症」によって引き起こされます。これは筋肉の細胞が障害を受けて壊れることで、筋肉内に含まれるミオグロビンが血液中に溶け出し、それが尿として排出された状態です。血液検査ではCPK(クレアチンキナーゼ)や血中ミオグロビンが高値になります。
- このように、尿潜血検査が陽性であっても、実際には尿路からの出血(真の血尿)ではなく、血液中や筋肉中の成分が尿に混ざっているケースがあり、これらを区別することは臨床的に非常に重要とされています。
- 1. ヘモグロビン尿の原因
- ■尿潜血陰性の赤い尿=着色尿
- 着色尿の主な原因としては、以下のようなものが挙げられます。
- 薬剤によるもの▶リファンピシン(結核などの治療薬)やサラゾスルファピリジン(関節リウマチや潰瘍性大腸炎の治療薬)などの特定の薬剤を服用することで、尿に色がつくことがあります。
- 食物(ビーツ)によるもの▶西洋野菜であるビーツを摂取することが赤色尿の原因として有名です。これはビーツに含まれる「ベタニン」という赤色色素によるものです。特に鉄欠乏状態にあると、このベタニンの吸収が亢進するため赤色尿(ビーツ尿)が出やすくなります(健常者で14%、鉄欠乏状態で49%がビーツ尿を呈するという報告があります)。
- 尿潜血の偽陰性を引き起こすアスコルビン酸(ビタミンC)とは?
- 血液検査:血清クレアチニン値などを測定し、腎機能障害が起きていないかを評価します。
- 画像検査:尿路(腎盂、尿管、膀胱など)の異常を調べるために、一般内科医でも実施可能な非侵襲的な検査を行います。
- 腹部超音波検査(エコー / POCUS):診療の最初期に行うべき重要な検査です。水腎症(尿路の閉塞)、尿路結石、3cm以上の腫瘤(腎細胞癌など)といった「腎後性因子」を非侵襲的にスクリーニングできます。
- 問診
- 血尿診療の第一歩は、「一過性」か「持続性」かを見極めること、そして原因の当たりをつける問診です。
- 持続性の確認:学童検診、職場健診、特定健診など、過去の健診結果をさかのぼって確認する。継続して指摘されている場合は、尿路や腎臓由来の疾患を疑う。
- 問診のポイント:
- 「尿の見た目はコーラ色だったりしましたか?」(膀胱・尿路の悪性腫瘍か、糸球体腎炎かを推測)
- コーラ色の褐色尿であれば膀胱由来ではなく「糸球体性の肉眼的血尿」を示唆し、IgA腎症などの活動期にみられやすいです。尿沈渣での変形赤血球や赤血球円柱の確認が重要です。
- 「尿を出すとき、いつもと変わったところはなかったですか?」
- 排尿障害があれば前立腺肥大症、膀胱刺激症状があれば尿路感染症を疑います・
- 「ご家族で血尿や腎障害を指摘されている方はいますか?」
- 良性家族性血尿やAlport症候群などが鑑別にあがります。
- 「尿の見た目はコーラ色だったりしましたか?」(膀胱・尿路の悪性腫瘍か、糸球体腎炎かを推測)
糸球体性か非糸球体性かを鑑別する検査
- 尿沈渣検査(顕微鏡検査)
- 尿潜血が陽性だった場合、本当に尿中に赤血球が存在するか(5個/HPF以上)を確認し、真の血尿を確定します。さらに、赤血球の形が「均一(非糸球体性・尿路からの出血)」か「変形しているか(糸球体性・腎臓からの出血)」、また赤血球円柱が出ていないかを確認し、出血部位を推測します。
- 尿潜血が「陽性」かつ 尿沈渣が「≦4/HPF(赤血球がほとんどない)」の場合: 尿中に赤血球そのものが存在しないのに試験紙が反応している「偽陽性」の状態であり、この時にミオグロビン尿やヘモグロビン尿(または尿中で赤血球が壊れてしまった状態)が疑われます。
- 尿蛋白定量検査:血尿とともに蛋白尿が出ているかを確認します。蛋白尿を伴う場合は、糸球体腎炎などの腎疾患のリスクが高まります。
- 尿細胞診:超音波検査と併用して、尿路上皮癌などの悪性腫瘍のスクリーニングとして推奨されています。
リスク分類に基づく専門医による精密検査
これは一般内科で行う検査ではありませんが、一応記載しました。初期検査の結果や、患者の年齢・喫煙歴などの「悪性腫瘍のリスク分類」、あるいは内科的危険サインの有無に応じて、専門科(泌尿器科または腎臓内科)でさらに精密な検査が行われます。
- 膀胱鏡検査(泌尿器科):尿路悪性腫瘍のリスクが「中リスク」または「高リスク」と判定された場合や、超音波検査で異常が疑われた場合に、膀胱内を直接観察するために行われます。
- CT検査(CT urography)(泌尿器科):主に高リスク群の患者に対して、尿路全体の詳細な画像評価を行うために追加されます。
- 腎生検:尿沈渣で変形赤血球や赤血球円柱が認められる、高度な蛋白尿を伴う、進行性の腎機能低下があるといった「糸球体腎炎(IgA腎症など)」が強く疑われる場合に行われます。
専門医へ繋ぐ、見逃してはならない危険なサイン
内科的疾患と泌尿器科的疾患の両面からリスクを評価します。
① 内科的緊急性を要する肉眼的血尿のサイン
以下の所見がある場合は、単なる泌尿器科疾患にとどまらず全身疾患や重篤な腎疾患が隠れている可能性があります。
- コーラ色の褐色尿:膀胱由来ではなく「糸球体性の肉眼的血尿」を示唆し、IgA腎症などの活動期にみられやすい。尿沈渣での変形赤血球や赤血球円柱の確認が重要。
- 高度蛋白尿・進行性の腎機能低下:数日〜数週で腎機能が廃絶する急速進行性糸球体腎炎(RPGN)の可能性があり、一刻も早い腎臓内科への紹介が必要。
- 尿路感染症を疑う所見を欠く発熱:尿中に細菌がいないのに発熱を伴う場合は、ANCA関連血管炎などの全身疾患を疑う。
- 呼吸器・皮膚など他臓器症状の合併:血痰や紫斑を伴う場合、肺胞出血などを引き起こす全身性血管炎やGoodpasture症候群を疑う。
② 泌尿器科的悪性腫瘍のリスク分類
ガイドライン2023では、尿路悪性腫瘍の存在予測として米国(AUA/SUFU)のリスク分類が導入されました。 年齢、喫煙歴(箱年)、尿中赤血球数などで「低・中・高」に分類されます。
『血尿診断ガイドライン 2023』に掲載されている、尿路悪性腫瘍のリスク分類(米国泌尿器科学会ガイドラインを修正したもの)を表にまとめました。
| リスク分類 | 該当条件 | 具体的な基準 |
|---|---|---|
| 低リスク | 下記のすべてに該当 | ・男性40歳未満、女性50歳未満 ・喫煙歴なし、あるいは10箱年未満 ・尿沈渣尿中赤血球 3~10個/HPF ・尿路上皮癌の危険因子*がない(危険因子は表下に記載) ・顕微鏡的血尿の既往がない |
| 中リスク | 下記のいずれかに該当 | ・男性40~59歳、女性50~59歳 ・喫煙歴10~30箱年 ・尿沈渣尿中赤血球 11~25個/HPF ・尿路上皮癌の危険因子*が1つ以上ある ・以前に低リスクと判断されたが未精査で、再検査で尿中赤血球 3~25個/HPF |
| 高リスク | 下記のいずれかに該当 | ・男女とも60歳以上 ・喫煙歴30箱年以上 ・尿沈渣尿中赤血球 25個/HPF超 ・肉眼的血尿の既往 ・以前に低リスクと判断されたが未精査で、再検査で尿中赤血球 25個/HPF超 |
*尿路上皮癌の危険因子
- 下部尿路刺激症状
- 骨盤臓器への放射線照射の既往
- シクロホスファミドまたはイホスファミドを用いた化学療法歴
- 尿路上皮癌またはLynch症候群の家族歴
- ベンゼン化合物や芳香族アミンへの職業的ばく露(ゴム、石油化学製品、染料)
- 尿路への慢性的な異物留置
【補足事項】 表中の「尿中赤血球 3個/HPF以上」という基準は米国のガイドラインに基づく数値です。日本のガイドラインでは、尿沈渣標本作製時の遠心力の違いなどの背景から、顕微鏡的血尿を「5個/HPF以上」と定義しているため、実地臨床においてはその点に留意する必要があります。
管理人が日頃感じる疑問とその回答
血尿診断ガイドライン2023を参考に以下作成しました。
- Q1. 患者さんが「尿が赤かった」と言っているが、どう評価すればよいか?
- A1. 肉眼的血尿かどうかの判断とともに、尿の色を具体的に確認する。鮮紅色の場合は膀胱や尿道などの下部尿路からの出血(尿路結石、悪性腫瘍、膀胱炎など)を疑う。一方、コーラのような褐色尿(Cola-like urine)であれば、腎臓(糸球体)からの出血が強く疑われ、IgA腎症などの内科的疾患の可能性が高まる。
- Q2. 健診で顕微鏡的血尿(無症状)を指摘された患者さんが来院した。何から始めるべきか?
- A2. まずは「一過性」か「持続性」かを確認するために、過去の健診結果(学童期〜現在まで)を聴取する。月経血の混入や激しい運動後の可能性も考慮する。持続している場合は、腹部超音波検査で悪性腫瘍や結石などのスクリーニングを行い、年齢や喫煙歴に基づき悪性腫瘍のリスク分類(低・中・高)に当てはめて評価する。
- Q3. 尿検査で血尿だけでなく「蛋白尿」も陽性であった。どう対応すべきか?
- A3. 血尿に蛋白尿が合併している場合、または尿沈渣で「変形赤血球」や「赤血球円柱」が認められる場合は、糸球体腎炎などの腎実質障害が強く疑われる。放置すると腎機能が急速に低下するリスクがあるため、腎生検による精査を含めて、速やかに腎臓内科へ紹介する。
- Q4. 肉眼的血尿に発熱を伴う場合、抗菌薬を処方して経過を見てもよいか?
- A4. 膀胱炎などの尿路感染症であれば抗菌薬が有効だが、尿沈渣や尿培養検査で細菌が認められない、あるいは抗菌薬が効かない発熱には注意が必要。このような場合、ANCA関連血管炎などの内科的な全身疾患が原因である可能性があり、安易に経過観察せず全身の精査を進める必要がある。
- Q5. 悪性腫瘍を疑って泌尿器科へ紹介するタイミングは?
- A5. リスク分類において「中リスク」「高リスク」に該当する場合(例:高齢者、喫煙歴が長い、肉眼的血尿の既往があるなど)は、膀胱鏡などを含めた精査が必要となるため泌尿器科への紹介が推奨される。また、腹部超音波検査で腫瘤や尿路の異常を認めた場合や、尿細胞診で異常が出た場合も専門医への紹介が必要。
- Q6. 血尿を伴う糸球体疾患は?

- Q7. 顕微鏡的血尿の原因疾患の割合は?
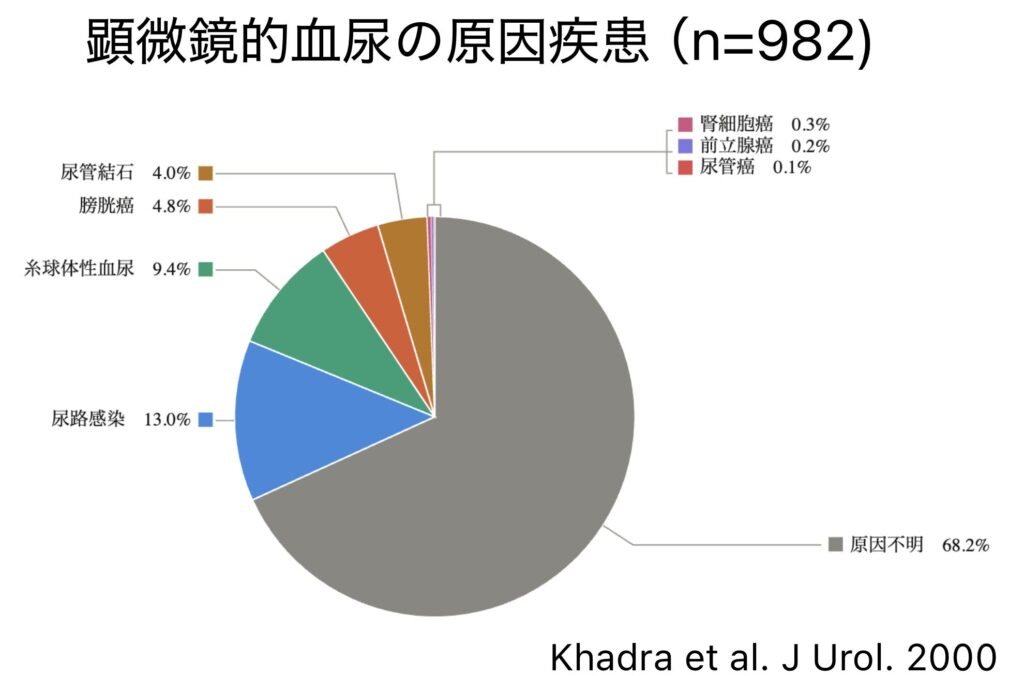
- Q8. 肉眼的血尿の原因疾患の割合は?
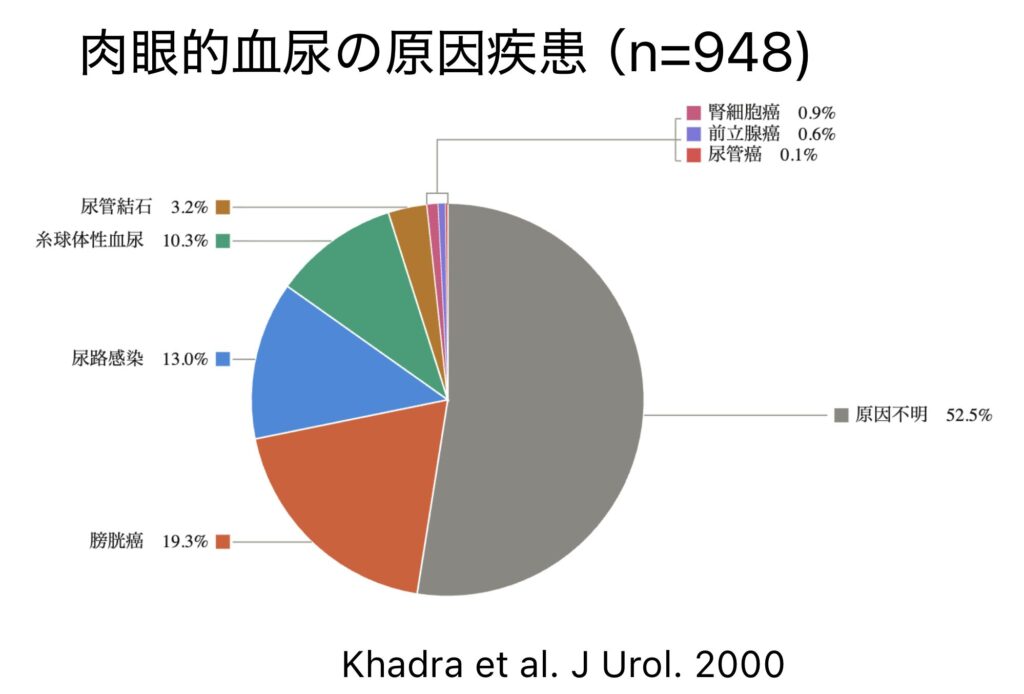
まとめ:適切な科間連携を
血尿はいずれの診療科でも遭遇する症候です。一過性のものを見極めつつ、悪性腫瘍や内科的緊急疾患を見逃さずに適切なタイミングで腎臓内科・泌尿器科へバトンタッチすることが、一般内科医の最大の役割と言えます。
参考文献
- Ingelfinger JR. Hematuria in Adults. N Engl J Med. 2021 Jul 8;385(2):153-163. doi: 10.1056/NEJMra1604481. Erratum in: N Engl J Med. 2021 Aug 5;385(6):576. doi: 10.1056/NEJMx210011. PMID: 34233098.
- 血尿診断ガイドライン2023
- 「血尿」紺野 啓,検査と技術 vol. 52 no. 3 2024 年 3 月・増大号
- Khadra MH, Pickard RS, Charlton M, Powell PH, Neal DE. A prospective analysis of 1,930 patients with hematuria to evaluate current diagnostic practice. J Urol. 2000 Feb;163(2):524-7. PMID: 10647670.



コメント