日常診療において、坐骨神経痛は患者さんから非常によく聞かれる訴えの一つです。私は専門の整形外科医ではありませんが、いざという時に患者さんを適切な専門医療機関へスムーズに紹介するには、この疾患に関する正確な知識を持っておく必要があると考えました。
そこで今回は、坐骨神経の解剖学的な特徴から、様々な原因によって引き起こされる病態生理、そして馬尾症候群のような緊急を要するサインまでを詳しく解説しました。
なお、本記事の内容は、The New England Journal of Medicine に掲載されたレビュー論文『Sciatica』(Allan H. Ropper, M.D., および Ross D. Zafonte, D.O. 著、N Engl J Med 2015; 372: 1240-8)を基に紹介しています。
坐骨神経とは
坐骨神経(Sciatic nerve)は、人体で最大の神経です。
- 起始と構成: 第4および第5腰髄神経根(L4、L5)と、第1および第2仙髄神経根(S1、S2)が腰仙骨神経叢(Lumbosacral plexus)において合流することで形成されます。
- 構造: 腓骨神経(Peroneal nerve)と脛骨神経(Tibial nerve)が単一の神経幹として共通の神経鞘に包まれた構造をしています。
- 走行と経路: 骨盤縁の坐骨棘(Ischial spine)の下方にある大坐骨切痕(Greater sciatic notch)を通って骨盤外へ抜け出します。その後、下部骨盤腔、殿部、殿溝(Gluteal fold)、および近位大腿二頭筋に沿って下行します。
これらの走行経路上のいずれの部位(椎間板ヘルニアや変形性関節症による神経根圧迫部位から、骨盤腔内や殿部の筋・軟部組織による絞扼部位まで)における障害も、坐骨神経痛の原因となり得ます。
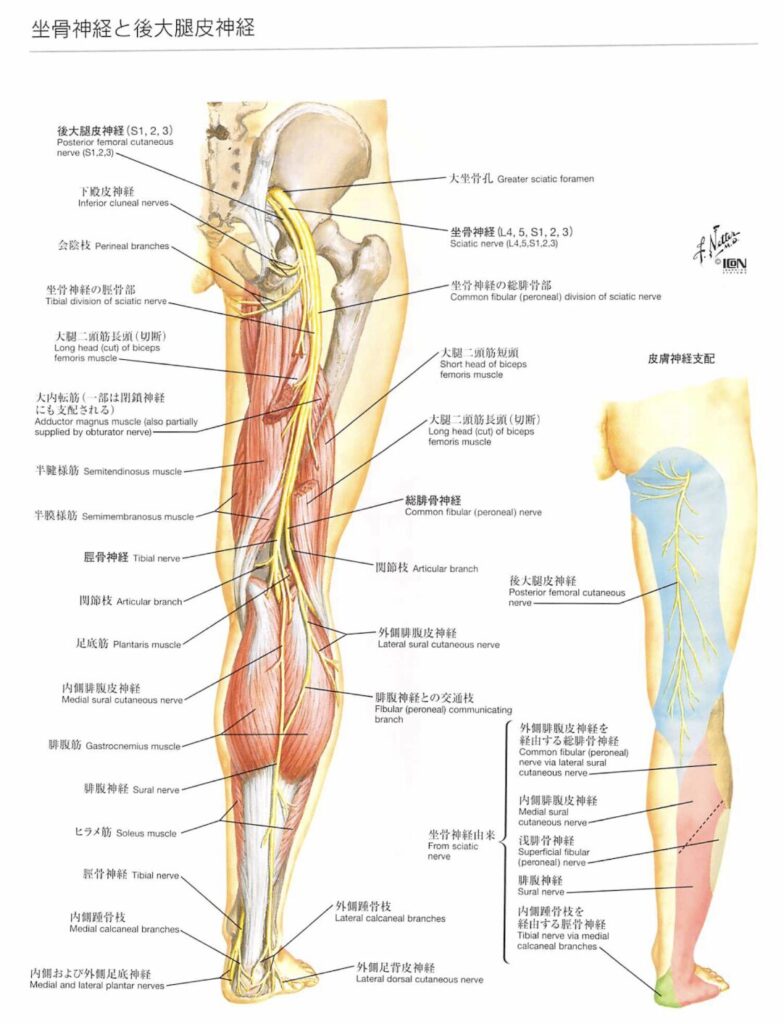
坐骨神経痛とは総称
基本的に坐骨神経痛は、お尻から坐骨神経の走行に沿って下向きに放射する「痛み」そのものを表す言葉です。そのため、神経の根元(腰の神経根)から足先に至るまでの、坐骨神経の経路上のどこで障害や圧迫が起きても、生じた症状は「坐骨神経痛」と呼ばれます。
論文の冒頭でも、この用語は歴史的に「背部や脚のさまざまな症状に対して無差別に使われてきた(used indiscriminately for a variety of back and leg symptoms)」と説明されています。
坐骨神経痛の原因
坐骨神経痛の全症例の85%は椎間板障害に関連しています。全体として、椎間板ヘルニアや変形性脊椎疾患などの脊椎性の原因が、すべての非脊椎性の原因を合わせたものよりも頻度が高いです。
具体的な原因は以下の通りです。
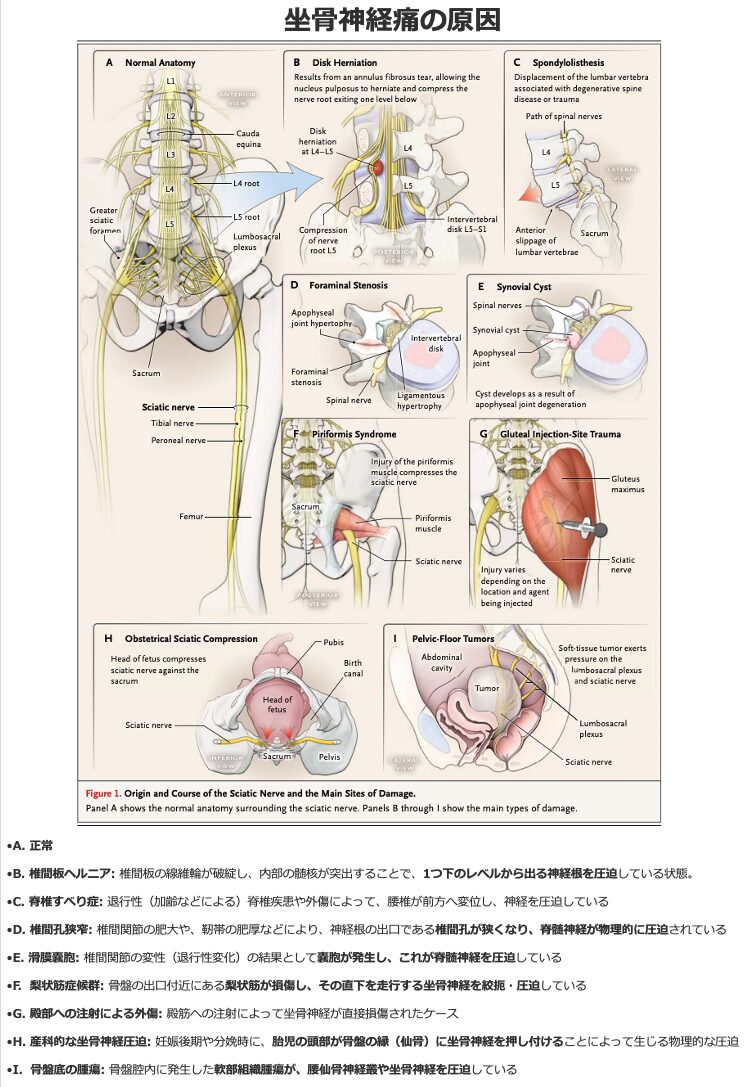
【脊椎性の原因(最も一般的)】
- 椎間板ヘルニア: 坐骨神経痛の最も主要な原因であり、線維輪を破綻して脱出した椎間板物質が腰部の神経根を圧迫することで生じます。主にL4-L5およびL5-S1レベル(次いでL3-L4レベル)で生じ、神経根や感覚神経節の物理的な歪み、あるいは局所の炎症性サイトカインの影響が発症機序に関与していると推測されています。
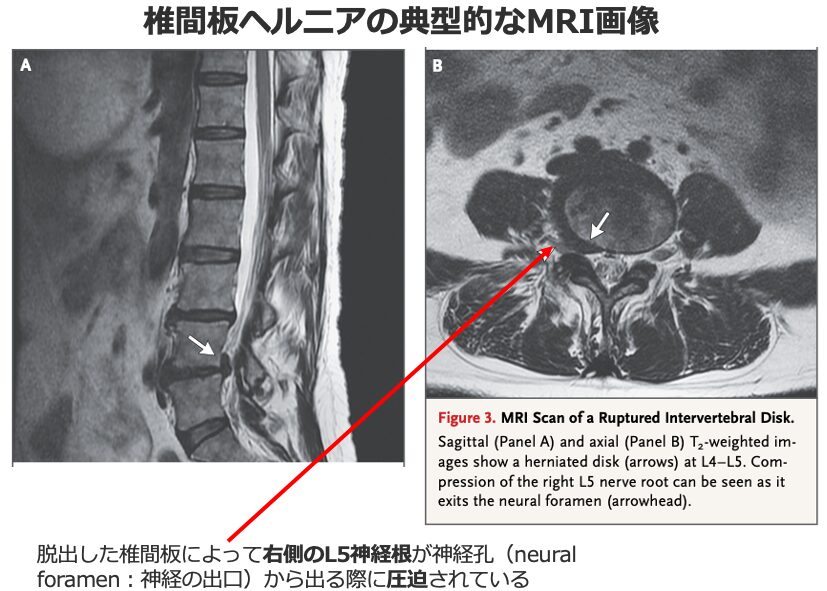
- 変形性関節症および脊椎の退行性病変: 椎間孔狭窄、腰部脊柱管狭窄症、側陥凹狭窄(lateral recess stenosis)、脊椎すべり症などが神経根を圧迫します。
- その他の脊椎病変: 椎間関節の滑膜嚢胞、クモ膜嚢胞(Tarlov嚢胞)、脊柱腫瘍、腰髄・仙髄神経根の神経線維腫、クモ膜炎などが含まれます。
【非脊椎性の原因(全体としては少数)】
- 梨状筋症候群: ランニングやストレッチ、ランジなどによって損傷した梨状筋(股関節の安定と外旋を担う筋肉)が、その下を通る坐骨神経を圧迫します。
- 物理的圧迫: 後ろポケットに入れた財布、携帯電話、工具、ゴルフボールによる圧迫や、硬い椅子や車のシートへの長時間の座位が原因となります。
- 婦人科および周産期の要因: 子宮内膜症の組織が近位神経に沈着することで、周期的な坐骨神経痛(月経随伴性坐骨神経痛、右側に多い)を引き起こします。また、妊娠後期の巨大な卵巣嚢胞や子宮の増大により、胎児の頭と骨盤縁の間で神経が圧迫されたり、分娩時の長時間の砕石位が原因となることもあります。
- 外傷: 骨盤骨折、近位ハムストリングの損傷、筋肉内血腫、腱損傷のほか、極度の神経牽引によって生じます。後方股関節脱臼や大腿骨骨折(およびその整復操作)、殿部への注射による損傷も原因となります。
- 感染症・その他の要因: 無疱疹性帯状疱疹(Zoster sine herpete)は、腰部や上部仙髄の皮膚分節に皮疹が出る数日前に、椎間板ヘルニアと酷似した坐骨神経痛を引き起こすことがあります。その他、若年者における特発性のものや、糖尿病性神経根症、腰部神経叢炎、下殿動脈の仮性動脈瘤による血管性絞扼などが挙げられます。
坐骨神経痛の症状・所見
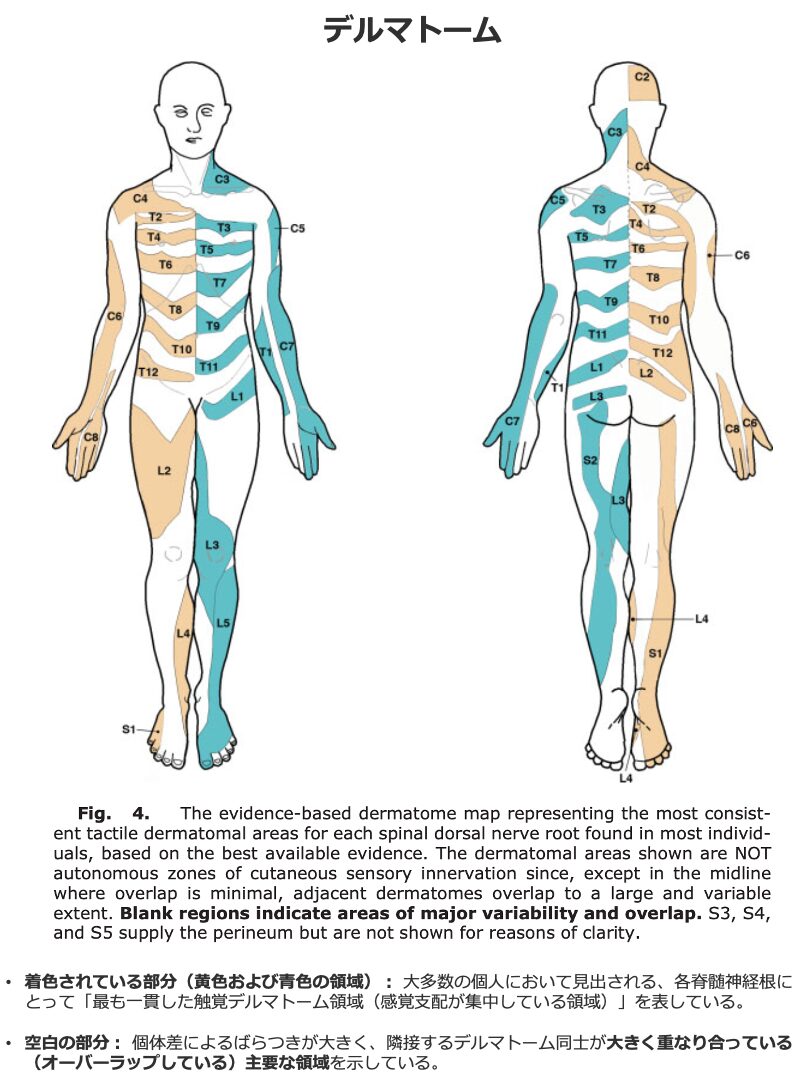
- 痛みの性質と広がり: 身体活動に伴い突然、または徐々に始まり、殿部(中央または下部)から広範囲にわたり、坐骨神経の走行に沿って下行する鋭痛および鈍痛を呈します。痛みが膝下まで及ぶ場合、その部位は障害された脊髄神経根の表在感覚の分布と一致します。
- 圧迫神経根による痛みの分布の違い:
- L4神経根圧迫: 大腿の前外側に疼痛が生じ、股関節疾患と誤認されることがあります。
- L5神経根圧迫: 大腿の背外側に向けて放散します。
- S1神経根圧迫: 大腿の後部に向けて放散します。
- 片側性と両側性: 椎間板ヘルニアの多くが背外側へ突出するため、通常は片側性です。しかし、正中部の椎間板ヘルニア、腰部脊柱管狭窄症、脊椎すべり症では両側性の疼痛が生じることがあります。特に、歩行によって誘発される両側性の坐骨神経痛は、馬尾神経の圧迫による神経性跛行(Verbiest症候群)を示唆します。
- 臀部から坐骨神経に沿った圧痛点を認めることがあります。
- 腰痛の合併と増悪因子: 腰痛を伴うこともありますが、一貫した特徴ではありません。椎間板ヘルニアでは、L5-S1領域や仙腸関節上部の鈍痛を伴うことがよくあります。また、咳嗽、くしゃみ、いきみ(バルサルバ手技)などによって背部痛や坐骨神経痛が増悪する場合は、椎間板ヘルニアが強く疑われます。
- 姿勢: 神経根への圧迫を最小限にするため、前屈位をとったり、腰椎前弯を減少または増強させる姿勢をとったりすることがあります。
- 感覚症状および運動障害(神経学的所見): 神経根のデルマトームに沿った錯感覚(Paresthesia)を伴うことがありますが、感覚症状や徴候はそれほど顕著ではありません。筋力低下は患者の半数未満にみられますが、L5神経根症による下垂足や、S1圧迫による殿筋の筋力低下(歩行時の骨盤の下方傾斜)を来すほど重症化することは稀です。
- 深部腱反射の変化: S1神経根圧迫ではアキレス腱反射の低下または消失、L3・L4圧迫では膝蓋腱反射の低下がみられます。
坐骨神経痛の身体診察
坐骨神経痛の原因(特にその大部分を占める椎間板ヘルニア等による神経根圧迫)を調べるための代表的な身体診察方法として、以下のテストや神経学的評価が挙げられます。
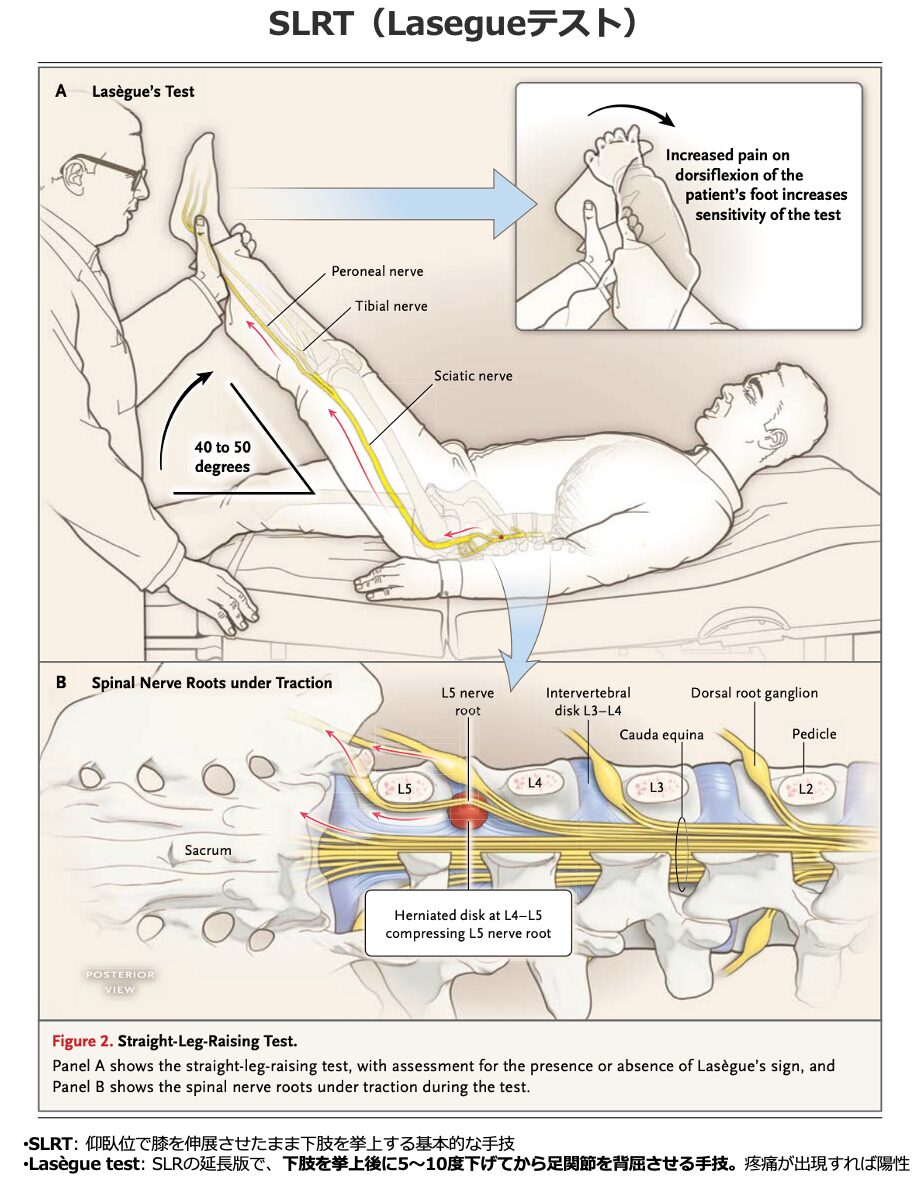
■下肢伸展挙上試験(Straight-Leg-Raising Test:SLRT / ラセーグテスト) 坐骨神経痛が脊髄神経根の圧迫によるものかどうかを判断するために考案された、最も一般的な検査です。
- 方法: 患者を仰臥位にし、検者が患者の膝を伸ばしたまま下肢を挙上させます。
- 判定: 挙上角度が30〜70度の間で殿部から膝下へ痛みが放散した場合、椎間板による神経根圧迫の可能性が高いと診断されます。
- 意義: 椎間板ヘルニアに対するこのテストの感度は約90%と非常に高いですが、特異度は低いです。足関節や足の親指(母趾)を背屈させる動作を加えることで、テストの感度をさらに高めることができます(Lasegueテスト)。
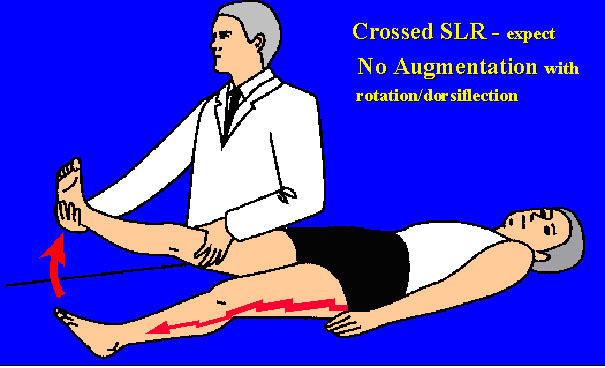
■交差性下肢伸展挙上試験(Crossed straight-leg-raising test / Fajersztajnテスト)
- 方法: 痛みがない方(健側)の下肢を挙上させます。
- 判定: この操作によって、反対側(患側)の脚に坐骨神経痛が誘発された場合に陽性とされます。
- 意義: このテストは感度こそ低いものの、反対側の椎間板ヘルニアに対する特異度が90%と高いのが特徴です。
■深部腱反射の評価:障害されている神経根のレベル(部位)を特定するのに役立ちます。
- S1神経根の圧迫: アキレス腱反射の低下または消失がみられます。
- L3またはL4神経根の圧迫: 膝蓋腱反射の低下がみられます。
- ※L5神経根の圧迫では、反射の変化は一貫していません。
■痛みの分布(感覚領域)の確認:痛みが膝下まで及んでいる場合、その痛みの位置がどの脊髄神経根の表在感覚の分布(デルマトーム)と一致しているかを確認します。例えば、L4圧迫なら大腿の前内側、L5圧迫なら前外側、S1圧迫なら後部へ放散します。
■筋力低下の評価 頻度は患者の半数未満ですが、L5神経根症による下垂足(Foot drop)や、S1圧迫による殿筋の筋力低下(歩行時に骨盤が下方に傾く)といった運動障害が起きていないかを評価します。
■誘発動作(バルサルバ手技)の確認 咳、くしゃみ、いきみなどの動作(バルサルバ手技)によって腰痛や坐骨神経痛が増悪するかどうかを確認します。これらによって痛みが増悪する場合、椎間板ヘルニアが示唆されます。
Straight leg raise test (SLRT)とLasègue testは同義なのか。
学生時代からずっと疑問でして、医師によって呼び方が異なる印象です。
以下、OpenEvidenceからの引用です。
『用語の使用には不一致があり、厳密には同義ではありませんが、臨床現場ではしばしば同義語として使用されています。
本来は以下のように区別されます:
- SLRT: 仰臥位で膝を伸展させたまま下肢を挙上する基本的な手技
- Lasègue test: SLRの延長版で、下肢を挙上後に5〜10度下げてから足関節を背屈させる手技。疼痛が出現すれば陽性
- しかし、Cochrane reviewが指摘するように、「これらの用語の使用には大きな不一致がある」とされています。多くの研究がSLRをLasègue signと呼んでおり、実際には両者を区別せずに使用しています。』
坐骨神経痛に画像検査は有用か
画像検査は、神経根圧迫の直接的な原因となる構造的疾患(椎間板や脊椎の病変など)を裏付ける上で有用ですが、典型的な坐骨神経痛の症例においては、外科的介入などの治療介入が必要と判断されるまでは必須ではありません。
各モダリティの特徴と、臨床応用における留意点は以下の通りです。
■各画像検査の特徴
- MRI(ガドリニウム造影なし): 椎間板ヘルニアの性質や部位、脊椎すべり症、変形性関節症に伴う変化、側陥凹狭窄(lateral recess stenosis)、椎間関節の滑膜嚢胞などを正確に描出できるため、最も有用な検査です。
- CT: MRIと比較すると実施頻度は低いものの、大半の椎間板ヘルニアや脊椎の構造的変化を検出可能です。また、骨盤窩(pelvic fossa)領域での坐骨神経圧迫が疑われる場合は、MRIとともに有用な役割を果たします。
- 単純X線(Radiographs): 神経根に関する直接的な情報は限られますが、椎間隙の狭小化、脊椎すべり症、骨髄炎、あるいは椎体への腫瘍浸潤などを確認するために用いられます。
■画像所見の解釈における注意点
- 背部痛や神経根症状がない無症候性の患者であっても、MRIでは高頻度で軽度の異常(椎間板膨隆など)が認められます。これらの軽微な変形は通常、神経根を圧迫することはなく、持続的な坐骨神経痛の原因とはなりません。ただし、「明らかなdisk rupture」が無症候性の患者に見られる割合は1%未満です。
- 予後や治療効果との相関の乏しさ: 発症から1年後にMRIを再評価しても、椎間板の形態的所見は「坐骨神経痛が改善した患者」と「改善しなかった患者」を区別できません。
■ガイドラインにおける画像検査の適応 英国疼痛学会のガイドラインでは、画像検査(特にMRI)を直ちに行うべき基準として以下を挙げています。
- 日常生活を妨げるような、重度で障害性の強い神経根性疼痛がある場合。
- 神経脱落症状が2週間以上持続している場合。
- 馬尾症候群の兆候が少しでも疑われる緊急の手術適応例。
治療
■治療の基本方針(自然軽快と保存療法の優先)
坐骨神経痛の大部分は、治療を行わなくても時間の経過とともに自然に軽快します(発症から2週間以内に約3分の1、3ヶ月以内に約4分の3の患者で症状が消失します)。そのため、緊急を要する重篤な症状がない限り、まずは保存療法から開始し、痛みが自然に引くか様子を見る(手術をひとまず延期する)のが医学的に適切なアプローチとされています。
■保存療法
初期治療の基本は、痛みのコントロールと機能の維持です。
- 活動と安静: 痛みが許す範囲で活動を続けることが推奨されています。単なる安静(ベッドレスト)は、活動を続けられる患者において有益ではない(回復を早めない)ことが分かっています。
- 薬物療法: 非ステロイド性抗炎症薬(NSAIDs)は短期的な痛みの緩和をもたらす可能性がありますが、有効性を実感できない患者も多いとされています。また、ガバペンチン、プレガバリン、抗うつ薬、筋弛緩薬などが処方されることもありますが、効果を裏付ける確実なデータは乏しいのが現状です。オピオイドの使用は一般的に制限が推奨されています。
- 理学療法と運動: 体幹の筋肉を強化するモーターコントロール運動(安定化運動)や、特定の方向へのストレッチ、ヨガなどが用いられます。どのプログラムが最も優れているかは確立されていませんが、急性期においては安静にするよりも優れた効果を示すことが示唆されています。
- 硬膜外ステロイド注射: 短期的な脚の痛みの軽減には有効な場合がありますが、その後に手術が必要になるリスクを減らす効果はありません。
- その他の治療: 脊椎マニピュレーションは運動療法との組み合わせで短期的な効果が示唆されていますが、腰椎牽引、TENS(経皮的電気神経刺激)、鍼治療などについては、坐骨神経痛に対する明確な有効性は示されていません。
■手術療法
椎間板ヘルニアなどによる神経根圧迫が原因で、保存療法で痛みが十分に改善しない場合や、より早期の痛み軽減を望む場合に選択されます。
- 手術のメリットと長期予後: 手術は「早期の痛みの軽減と機能回復」において保存療法より優れています。しかし、1年経過した時点では、保存療法を続けた場合と手術をした場合とで、痛みや生活への支障の程度に差はほとんどなくなります。
- 手術への切り替え: 保存療法を選んだ患者のうち、約39%は痛みが改善せずに数ヶ月(中央値14週)後に手術に切り替えている点には留意が必要です。
- 絶対的な緊急手術の適応: 膀胱や直腸の機能障害(排尿・排便障害)を伴う、あるいは歩行で両側性の痛みが誘発されるような「馬尾症候群」の兆候がみられる場合や、重度で日常生活が送れない痛み、2週間以上続く神経脱落症状がある場合は、直ちに専門医による外科的介入(手術)が必要です。
- 手術法: 一側性の片側椎弓切除術(hemilaminotomy)で十分な場合が多いです。近年は顕微鏡下手術や内視鏡などの低侵襲技術も用いられており、これらは筋肉へのダメージが少なく早期の痛み緩和に優れる傾向がありますが、手術時間が長く、椎間板の再破裂率がやや高いという報告もあります。手法間で長期的な成績に大きな差はないとされています。
参考文献
- Ropper AH, Zafonte RD. Sciatica. N Engl J Med. 2015 Mar 26;372(13):1240-8. doi: 10.1056/NEJMra1410151. PMID: 25806916.
- Lee MW, McPhee RW, Stringer MD. An evidence-based approach to human dermatomes. Clin Anat. 2008 Jul;21(5):363-73. doi: 10.1002/ca.20636. PMID: 18470936.



コメント