時折、内科外来で相談されることのある「寝汗」。多少の寝汗であれば。経過観察で良いのですが、「パジャマを着替えないほどいけないほどの寝汗」で悩まされる方もたまにおられます。
国家試験的には悪性リンパ腫や結核などが思い浮かぶのですが、実際にはそう多くないように思います。
自分自身、あまり寝汗を訴える患者さんへの対応に慣れているわけではないので、以下の論文を読み、まとめてみました。
「Bryce C. Persistent Night Sweats: Diagnostic Evaluation. Am Fam Physician. 2020 Oct 1;102(7):427-433. PMID: 32996756.」
病態生理
寝汗(盗汗)とは睡眠中に服を着替えるほどの汗をかくことで、日中からの発汗過多や、暑さを感じての発汗とは区別されます。
プライマリ・ケア領域における盗汗(夜間発汗)の有病率は10〜41%と高く、特に41〜55歳の年齢層で最多となりますが、持続的な盗汗を訴える患者の多くは重篤な基礎疾患を有していません。
発汗は、深部体温が「温熱的中性域(thermoneutral zone)」と呼ばれる閾値を超えた際の生理的反応として起こります。閉経に伴うホットフラッシュは、この閾値幅を狭める(低下させる)ため、発汗頻度の増加を引き起こします。
また、交感神経系、体温調節中枢、汗腺に影響を与える疾患や薬剤も発汗を誘発します。発汗発作時の皮膚所見も鑑別に有用であり、褐色細胞腫やパニック発作など交感神経賦活化による血管収縮が原因であれば四肢冷感や蒼白を呈し、閉経やカルチノイド症候群による血管拡張が原因であれば皮膚の熱感や潮紅を認めます。
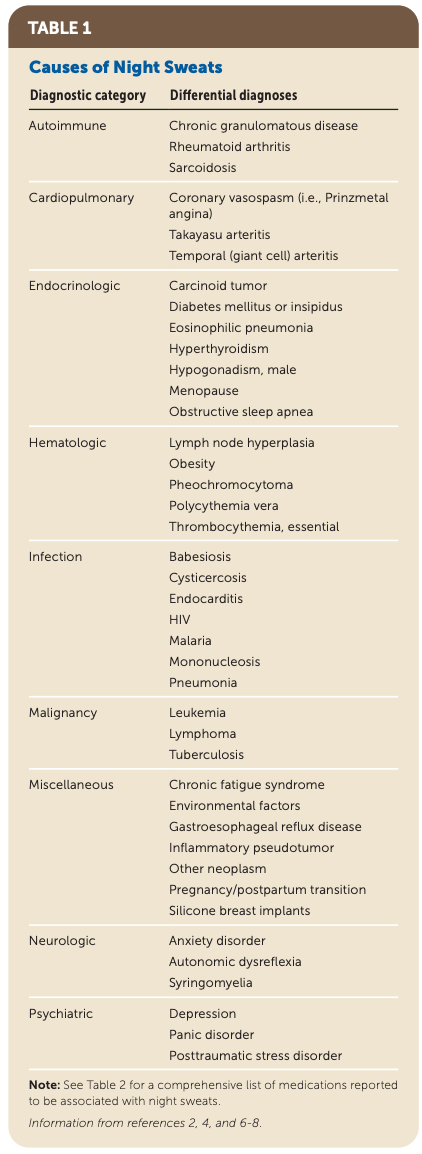
鑑別診断
環境要因を除外した場合、プライマリ・ケアで考慮すべき頻度の高い原因には、
閉経、気分障害(うつ病、パニック障害、PTSD)、胃食道逆流症(GERD)、甲状腺機能亢進症、肥満、閉塞性睡眠時無呼吸症候群(OSA)、夜間低血糖、パーキンソン病などが挙げられます。
悪性腫瘍(リンパ腫、白血病、骨髄増殖性疾患など)や重篤な感染症(結核、HIV、感染性心内膜炎、EBウイルス等)、自己免疫疾患(高安動脈炎、巨細胞性動脈炎等)、内分泌疾患(褐色細胞腫、カルチノイド腫瘍)、肉芽腫性疾患も鑑別に挙がりますが、盗汗が唯一の初期症状となることは稀です。
また、薬剤性の盗汗も多く、SSRI、ARB、コルチコステロイド、甲状腺ホルモン補充薬のほか、性ホルモンを調整する薬剤(抗アンドロゲン薬など)が原因となることがあります。
盗汗患者に対する具体的な問診項目の優先順位は?
盗汗(寝汗)を訴える患者に対する問診では、まず生命を脅かす重篤な疾患を除外し、次にプライマリ・ケアで頻度の高い原因や薬剤を評価する、という段階的なアプローチが推奨されています。本論文では以下のフローチャートが紹介されており、すっきりしているので一部日本語にしました。
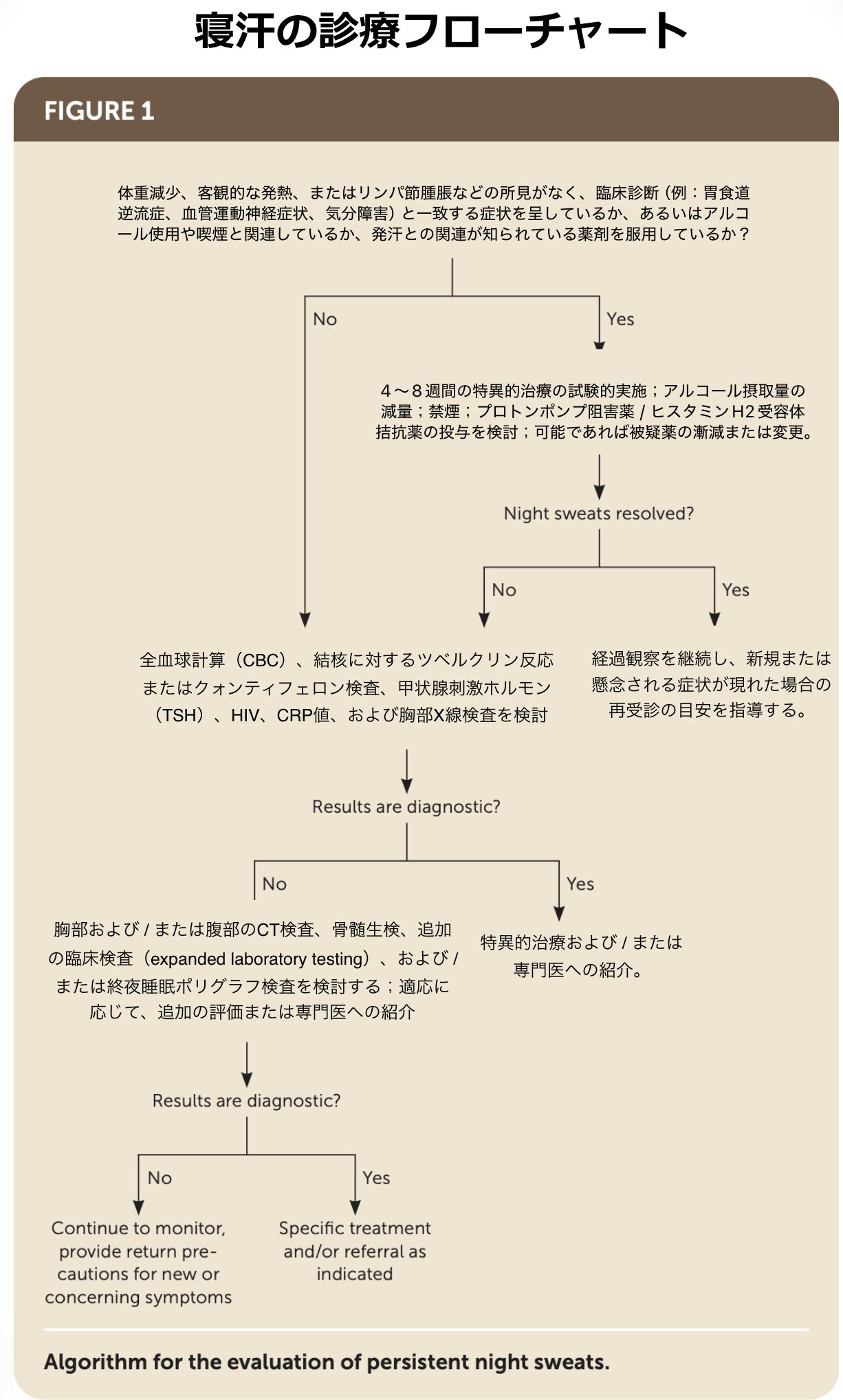
ステップ1:Red Flags(危険信号)の確認(悪性腫瘍・重篤な感染症の除外)
最も優先すべきは、感染症や悪性腫瘍の高リスク患者を特定するための以下の質問です。
- 意図しない体重減少:過去6〜12ヶ月間で5%以上の体重減少がないか。
- 客観的な発熱や悪寒:寝汗に伴って発熱や悪寒の症状を自覚していないか。
- リンパ節の腫れ:首、脇の下、鼠径部などに触れるしこり(リンパ節腫脹)がないか。
- 出血傾向と疲労:あざができやすい、出血しやすい、または極度の疲労感や倦怠感がないか(血液悪性腫瘍の懸念)。
ステップ2:頻度の高い一般的な基礎疾患と薬剤の評価
Red Flagsが除外された場合、重篤な基礎疾患がないことが大半であるため、以下の一般的な原因について問診します。
- 薬剤歴の完全なレビュー:SSRI、ARB、コルチコステロイド、甲状腺ホルモン補充薬のほか、解熱鎮痛薬や性ホルモンに作用する薬剤(抗アンドロゲン薬など)を服用していないか。
- 閉経関連の症状:30代後半から60代前半の女性に対して、月経周期の変化や血管運動神経症状(ホットフラッシュ)がないか。
- 胃食道逆流症(GERD):胸やけや消化不良、就寝中に苦い味が込み上げて目を覚ますことがないか。
- 睡眠障害:日中の強い眠気、睡眠中のいびきやあえぎ呼吸の目撃(閉塞性睡眠時無呼吸症候群)、就寝時の足のむずむず感や睡眠中の足のピクつき(むずむず脚症候群)がないか。
- 精神的・心理的要因:うつ病、強い不安、パニック発作、心的外傷後ストレス障害(PTSD)などの症状を抱えていないか。
ステップ3:生活習慣と特定の感染症曝露リスクの確認
- 発汗を誘発する生活習慣:現在の喫煙習慣、1日3杯以上のアルコール摂取、または高脂肪・高糖質の食生活がないか。
- 感染症の曝露リスク:結核、マラリア、真菌感染症の流行地域への旅行歴がないか。また、高リスクな性交渉や静脈内注射薬物の使用歴(HIVや心内膜炎のリスク)がないか。
ステップ4:まれな内分泌疾患・腫瘍を示唆する特異的症状
特定の疾患を強く疑う所見がないか、必要に応じて深掘りします。
- 甲状腺機能亢進症:極端な暑がり(熱不耐性)、動悸、下痢、手の震え、不安感がないか。
- 男性の性腺機能低下症:性欲の低下や勃起不全がないか。
- 発作性の自律神経症状:頭痛や変動の激しい高血圧、動悸の発作(褐色細胞腫)、あるいはチアノーゼを伴う潮紅の発作、水様性下痢、喘鳴(カルチノイド腫瘍)がないか。
また、診断を進める上で、夜間発汗によってQOLがどの程度低下しているかを確認することも、その後の治療介入の判断において重要なポイントとなります。
参考文献
- Bryce C. Persistent Night Sweats: Diagnostic Evaluation. Am Fam Physician. 2020 Oct 1;102(7):427-433. PMID: 32996756.




コメント