ショックへの対応についてはこちらの記事をご覧いただければ幸いです。
臨床現場で頻繁に遭遇する「ショック」ですが、その中でも少しイメージが掴みにくいのが「血液分布異常性ショック」です(個人的に最も苦手とする分野です・・・・)。
- そもそも「血液分布異常性ショック」とは何なのか?
- 何が原因で、血液分布の異常をきたしてしまうのか?
- 微小循環とは一体何者なのか?
血液分布異常性ショックの病態生理を正確に理解することは、適切な初期対応や輸液・昇圧剤の選択に直結します。
そこで本記事では、血液分布異常性ショックの病態生理を複数の文献を交え、まとめました。
血液分布異常性ショックの具体的な治療法については、またの機会にまとめたいと思います。
血液分布異常性ショックとは
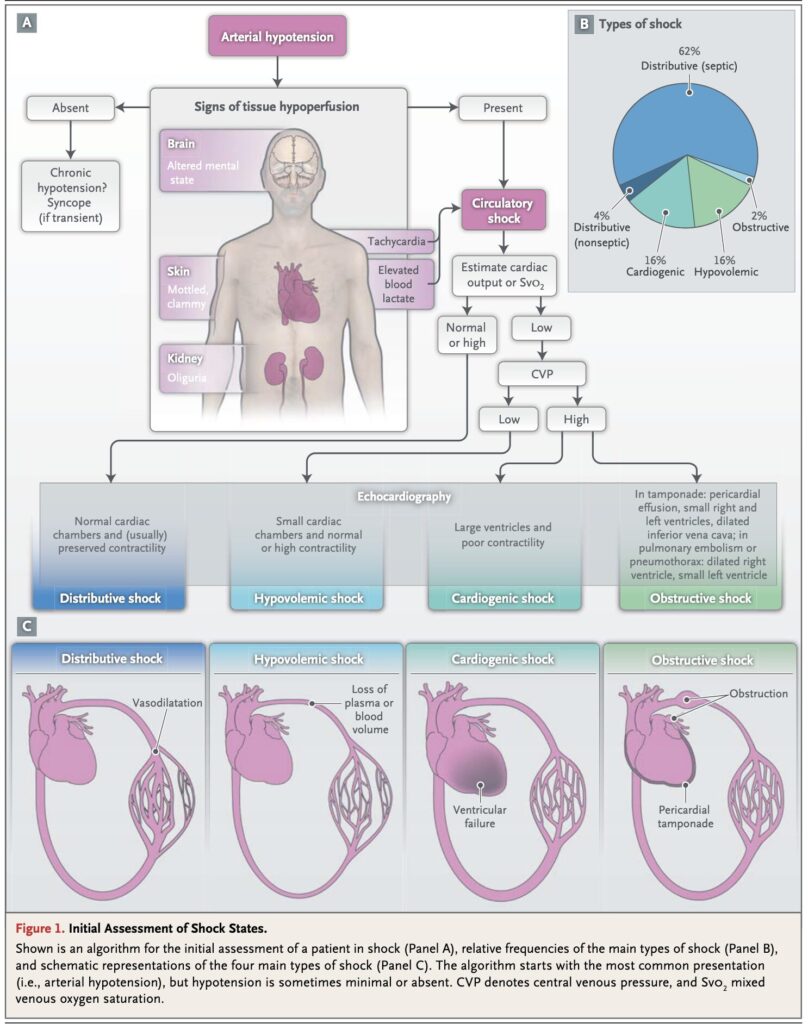
- 血液分布異常性ショック(Distributive shock)とは、心拍出量が正常、あるいはむしろ増加しているにもかかわらず、組織の細胞に十分な酸素が供給されず、代謝障害や臓器障害を引き起こす急性循環不全の一形態です。その最も代表的な原因は重症敗血症(敗血症性ショック)であり、他にもアナフィラキシーや重症急性膵炎などが含まれます。
- 他のショック(心原性、低容量性、閉塞性)が「全身の血流量の低下」を主因とするのに対し、血液分布異常性ショックの根本的な病態は、血液と細胞が酸素や栄養をやり取りする最前線のネットワークである「微小循環(microcirculation)」における血流分布の異常にあります。
そもそも微小循環(microcirculation)とは何なのか
- 微小循環(Microcirculation)の解剖学的定義
- 微小循環とは、マクロ循環(心臓および主幹動静脈)の遠位に位置する、主に直径100μm以下の細動脈(抵抗血管)、毛細血管(交換血管)、および細静脈から構成される複雑な血管ネットワークを指します。
- これは特定の臓器局所にとどまらず、全身のあらゆる組織・臓器の末梢血管床に広く張り巡らされています。
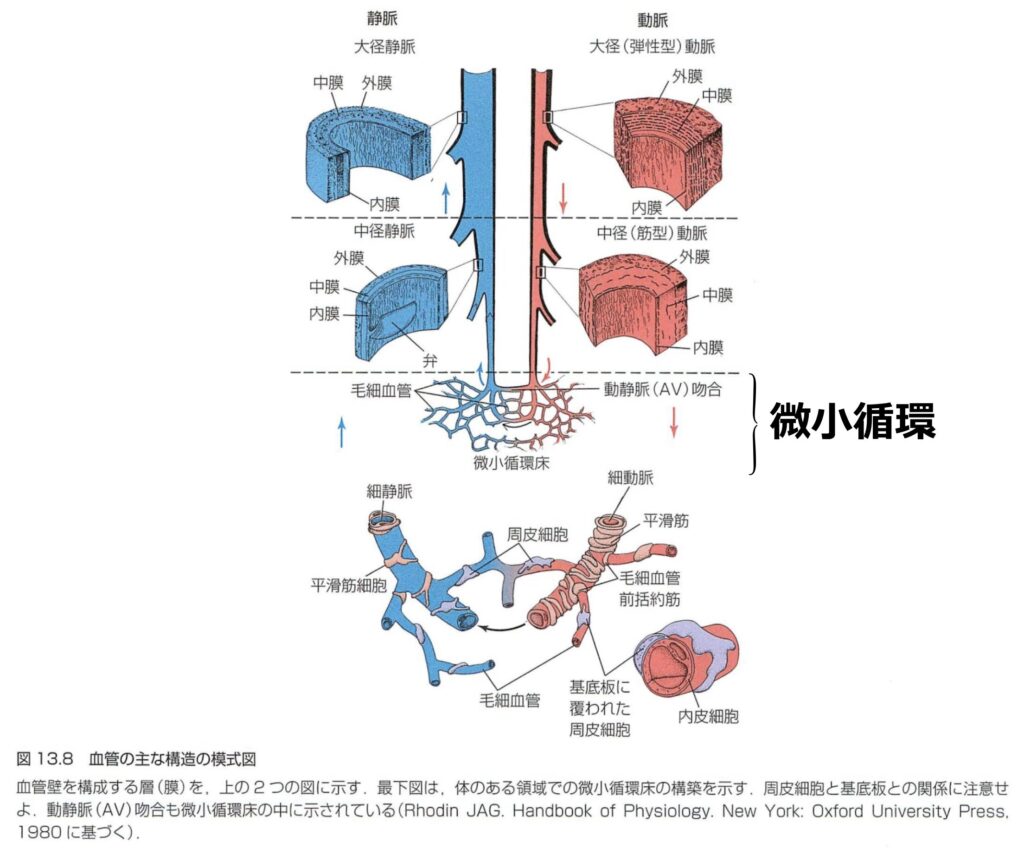
- 微小循環の生理学的役割と構造
- ガス・物質交換: マクロ血行動態が血液の「輸送」を担うのに対し、ミクロ循環は組織・細胞レベルでの酸素供給、栄養素の運搬、および代謝産物(CO2等)の排出を直接的に担う「交換」の場です。
- 血管内皮細胞とグリコカリックス(Glycocalyx): これら微小血管の内腔はすべて血管内皮細胞で裏打ちされており、その管腔側表面はグリコカリックスと呼ばれる糖衣層で覆われています。このグリコカリックス層は、血管透過性を制御する物理的バリア機能に加え、血流ずり応力の感知や抗凝固作用など、血液と内皮間の恒常性維持に不可欠な役割を果たします。
- 酸素供給の自律的調節器官(オートレギュレーション): 微小循環は単なる導管の集合体ではなく、局所の低酸素や血流変化などの刺激を内皮細胞や赤血球が感知し、一酸化窒素(NO)などの血管作動物質を放出することで自律的に血管抵抗を調節します。これにより組織の代謝需要に応じた緻密な血流分配を行っており、心血管系における「酸素を分配する独立した臓器」とも見なされています。
微小循環が破壊されるとマクロ循環とミクロ循環(微小循環)の乖離が生じる
- マクロ循環とミクロ循環(微小循環)の乖離とは、「平均動脈圧(MAP)や心拍出量(CO)といった「マクロ血行動態」の指標が正常化しているにもかかわらず、組織・細胞レベルの「ミクロ循環(微小循環)」においては血流障害や組織低酸素が持続している病態」を指します。
- まず、微小循環が破壊されると分子レベルでなにが起きているかみてみます。
- Cusack, Rachael, Marc Leone, Alejandro H. Rodriguez, and Ignacio Martin-Loeches. “Endothelial Damage and the Microcirculation in Critical Illness.” Biomedicines 10, no. 12 (2022): 3150.から解説します。
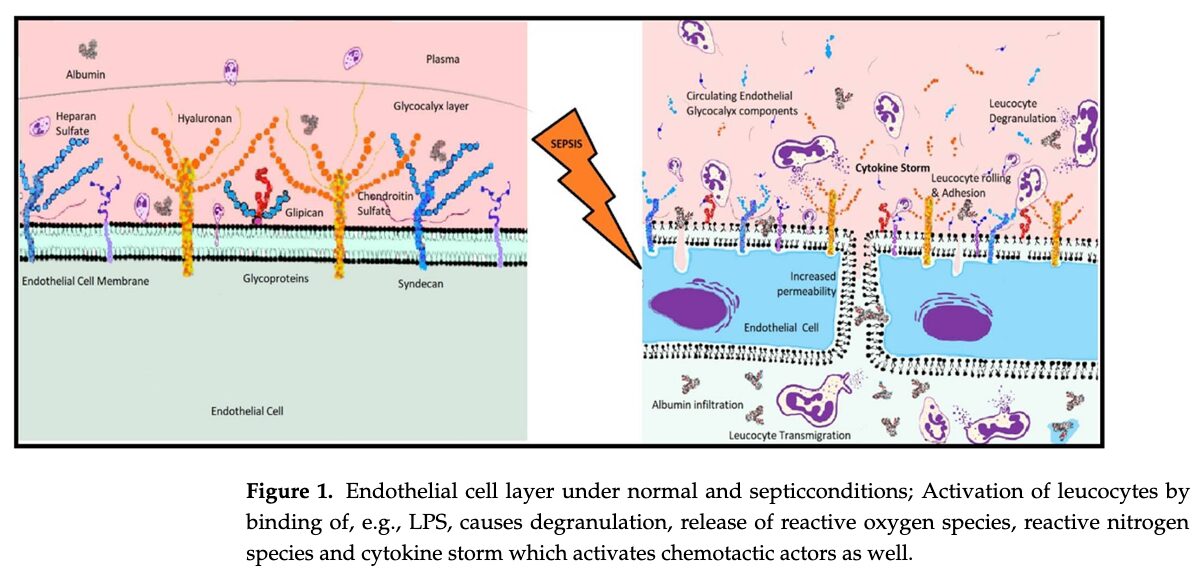
- 正常な状態(図の左側) 血管内皮細胞の表面は、シンデカン、ヘパラン硫酸、ヒアルロン酸などで構成される健全な「グリコカリックス層」によって厚く覆われています。この正常なバリア機能により、アルブミンなどの血漿タンパク質や水分は血管内に適切に保持され、過剰な酸化ストレスからも保護されています。
- 敗血症による破壊プロセス(図の右側) LPS(リポ多糖:細菌の毒素)などが結合することで白血球が活性化されると、活性酸素種や活性窒素種が放出され、サイトカインストームが引き起こされます。走化性因子の活性化に伴い、白血球の血管内皮へのローリング、接着、および脱顆粒が亢進します。この強力な炎症と酸化ストレスにより、保護層であるグリコカリックスが破壊され、その構成成分が血流中にバラバラに脱落てしまいます。バリアが失われることで血管透過性が亢進(Increased permeability)し、血漿中のアルブミンや水分が内皮下(血管外の組織間隙)へ大量に漏出する様子(Albumin infiltration)や、白血球が血管外へ遊走していく(Leucocyte Transmigration)様子が示されています。
■上図には載っていませんが、さらに以下の現象が生じます。
- 異常な血管拡張と機能的シャント(盗血現象)
- 一酸化窒素(NO)などの炎症性物質が過剰に産生されることで、微小血管が異常に拡張します。本来であれば組織の酸素需要に応じて血流が緻密に調節されますが、その機能が麻痺し、血液が抵抗の少ない異常に拡張したルートばかりを猛スピードで通り抜けてしまいます。
- 微小血栓と赤血球の変形能低下
- 炎症に伴い凝固系が活性化し、毛細血管の至る所に微小な血栓が形成されます。さらに、酸素を運ぶ赤血球自体も柔軟性を失って硬くなるため、狭い毛細血管を通り抜けられずに渋滞を引き起こします。
- これらの要因が組み合わさることで、微小循環内には「血流が完全に停滞している毛細血管」と「異常に速く流れている毛細血管」が隣り合わせに混在する、極めて不均一な状態が生まれます。血液は本当に酸素を必要としている細胞の路地に入り込まず、素通りしてしまうため(機能的シャント)、組織は局所的な酸欠に陥ります。
マクロ循環とミクロ循環の乖離という概念がなぜ大事なのか
「全身の血圧や心拍出量(モニター上の数値)を正常化するだけの治療が、必ずしも患者の命を救うわけではなく、むしろ医原性の害(過剰治療による悪化)をもたらす危険性があること」を認識する必要があるからです。
この概念が重要である具体的な理由は、以下の2点に集約されます。
1. 「見せかけの回復」による蘇生不十分を防ぐため
ショック治療の真の目的は、血圧を上げることではなく、細胞に酸素を届けて代謝を回復させることです。 しかし、敗血症などの血液分布異常性ショックでは、太い血管(マクロ循環)の血流が確保されていても、微小血管の閉塞や異常拡張(機能的シャント)によって、細胞レベル(ミクロ循環)には血液が届いていない乖離が生じます。この概念を知らなければ、私たちは「平均動脈圧(MAP)が65mmHgを超えたから蘇生は成功した」と誤認してしまい、その裏で進行している細胞の酸欠(組織低酸素)や臓器障害の悪化を見逃してしまいます(私自身、MAPが大丈夫だし、きっと回復していくだろう・・・と間違った認識をしていた時期がありました・・)。
2. 過剰な介入(輸液・昇圧剤)による「医原性の害」を防ぐため
マクロ指標(血圧や心拍出量)だけを目標にして治療を続けると、ミクロ循環をさらに悪化させるリスクがあります。乖離の概念は、この「やりすぎの害」にブレーキをかけます。
• 昇圧剤の過剰投与の害: 血圧をさらに高く保とうとしてノルアドレナリンなどの昇圧剤を増量すると、強力な血管収縮作用によって微小循環が過剰に締め付けられ、血流が完全に停止してしまう危険性があります。血圧は上がっても、組織は逆に虚血に陥り、死亡率を上昇させる可能性があります。
• 輸液の過剰投与の害: 心拍出量を増やすために大量の輸液を続けても、ミクロの血管床が破綻していれば血液は細胞に届きません。それどころか、毛細血管からの漏出を助長して重度の組織浮腫を引き起こし、細胞への酸素の拡散距離をさらに遠ざけたり、静脈のうっ血によって微小循環の出口を塞いでしまう「毒」となります。
どうやって微小循環障害を検出するか
微小循環障害を検出・評価する方法は、特別な機器を必要としないベッドサイドでの身体所見から、血液ガス分析、そして直接的な可視化デバイスまで、いくつかのアプローチがあります。
身体所見・モニターでの検出方法
最も手軽でありながら、微小循環の動態を極めて鋭敏に反映します。
- 毛細血管再充満時間(CRT): 爪を圧迫し、血色が戻るまでの時間を測定します。単なる血流の遅さではなく、一時的な虚血に対する微小血管の反応性を評価する優れたテストです。スライドガラス等で爪床が白くなるまで10秒間圧迫し、解除後3秒以下で色が戻れば正常と判断します。
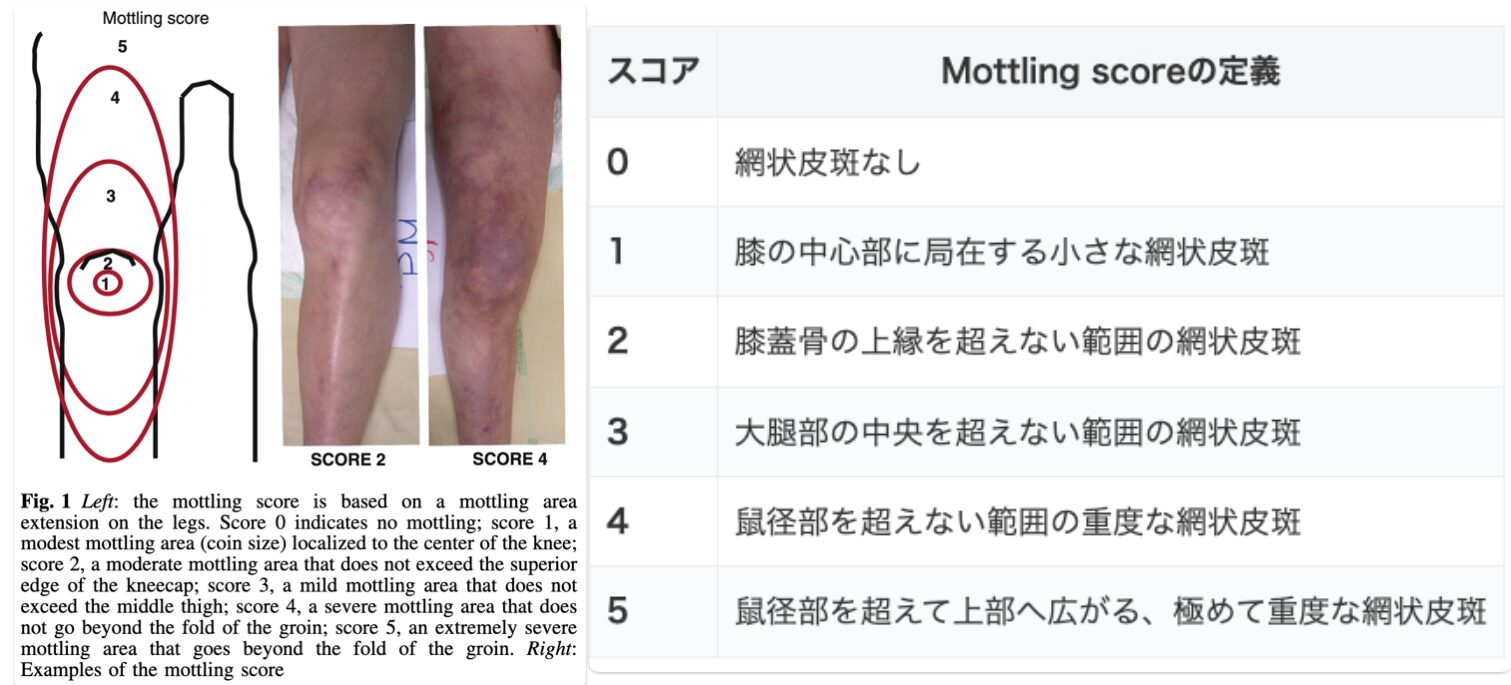
- Mottling Score: 膝蓋骨周辺を中心に出現した網状皮斑が、末梢や中枢に向かってどれくらい広範に広がっているか」を視診で観察し、その広がりの面積によって重症度をスコア化します。広範囲に及ぶほど、微小循環障害が強いことを意味します。
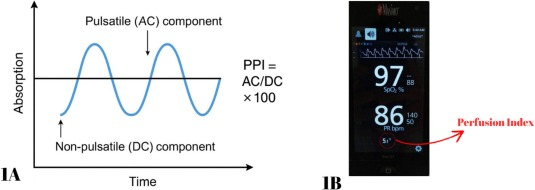
- PPI(Peripheral Perfusion Index): 日本の敗血症診療ガイドラインには記載されてませんが、パルスオキシメーターの波形から、拍動成分(動脈血)と非拍動成分(組織など)の比率を算出したものです。持続的にモニター可能であり、交感神経の緊張や昇圧剤の過剰投与によって微小循環が締め付けられ血流が低下すると、数値が急降下します。
血液検査・血液ガスからの評価
- 乳酸値
- 敗血症などにより微小循環が破綻すると、末梢組織に酸素が届かない「組織低灌流」の状態に陥り、細胞が嫌気性代謝を行うことで乳酸が産生されます。『日本版敗血症診療ガイドライン2024』においても、この組織低灌流を評価する主たる指標として乳酸値が推奨されており、治療に伴う乳酸値のクリアランスを追うことが重要視されています。つまり乳酸値は、微小血管を直接的に見るものではないものの、微小循環障害によって引き起こされた「細胞の酸欠という結果」をリアルタイムに近い形で反映する強力なマーカーと言えます。
- ただし、注意点もあります。乳酸値は肝機能障害や特定の薬剤(メトホルミンなど)の影響でも高値を示すことがあり、必ずしも微小循環障害だけを反映するわけではありません。そのため、微小血管の反応性を直接見るCRTなどと組み合わせて、総合的に微小循環の状態を評価することが求められます。
- 乳酸アシドーシスに関する記事はこちらからどうぞ
- ScvO2/SvO2
- かつてはScvO2/SvO2を指標とした初期蘇生(Early Goal-Directed Therapy: EGDT)が広く行われていましたが、近年の大規模な検証により、特別な指標を用いない蘇生と比較して死亡率や人工呼吸器装着期間を改善しなかったことが示されています。さらに、ガイドラインで行われたネットワークメタ解析の結果、血中乳酸値を指標とした管理と比較した場合、ScvO2/SvO2を指標とする管理はかえって死亡率を増加させる可能性が示唆されました。
- P(v-a)CO2 gap
- 中心静脈血と動脈血の二酸化炭素分圧の差を計算します。
- 正常であれば血流によってCO2は肺まで洗い流されますが、微小循環で血流が滞ると静脈血にCO2が溜まります。
- この差が6mmHgを超えると、微小循環レベルで血流が停滞している強いサインとなります。
- P(v-a)CO2 / C(a-v)O2
- 組織が嫌気性代謝を始めると、過剰なCO2が産生されます。
- この比率が1.8以上に上昇している場合は、単純な血流量の問題だけでなく、細胞レベルでの深刻な酸素利用障害やミクロ循環障害が起きていることを示唆します。
先進技術による直接的な可視化デバイス
現在は主に研究や一部の施設で用いられますが、微小循環を直接見る技術です(ちなみに私は使ったことがありません。一度つかってみたいなぁと思ってます)。
- SDF/IDFイメージング: ペン型の特殊な顕微鏡(波長530 nmの緑色LEDを使用)を舌下の粘膜に当てて撮影します。毛細血管の密度や、赤血球が実際に流れているか(あるいは完全に停滞しているか)を直接視覚化し、定量化することができます。

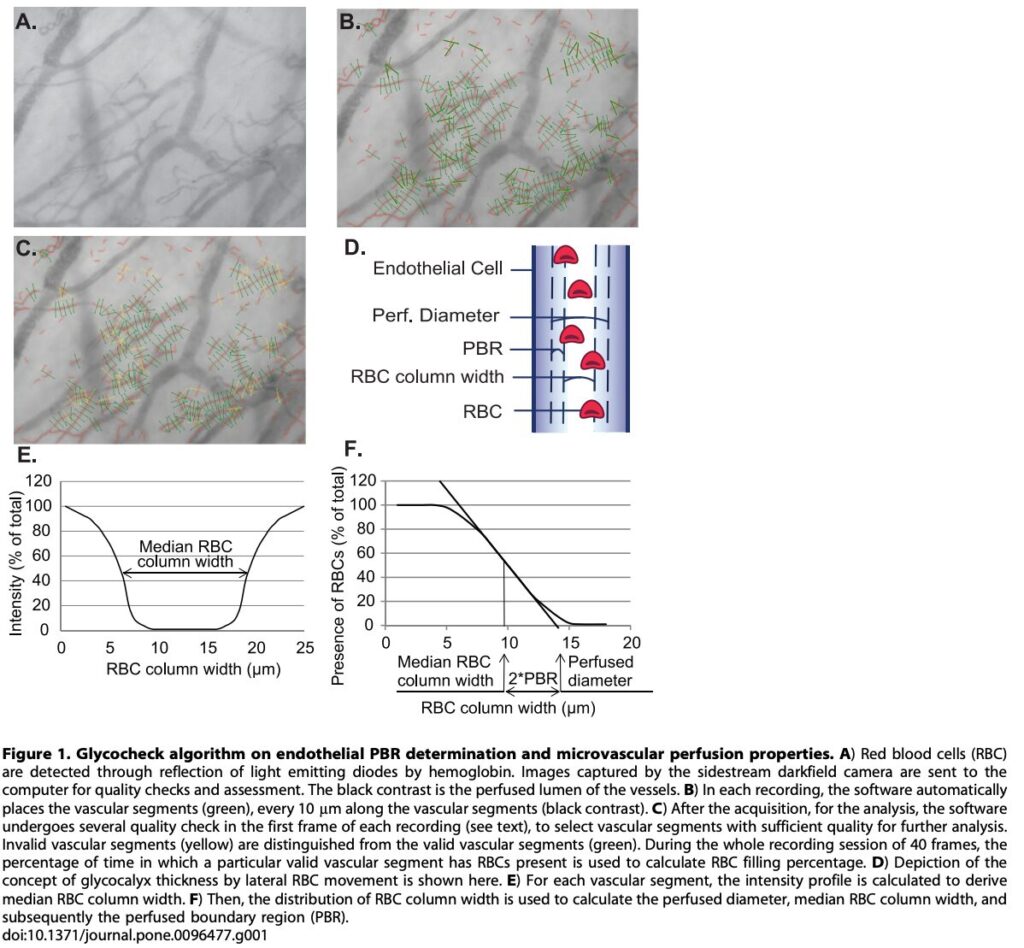
- GlycoCheckソフトウェア: SDFイメージングと組み合わせて、赤血球の毛細血管内での横方向の動き(Perfused Boundary Region: PBR)を解析し、間接的に「血管内皮グリコカリックスの厚さ・ダメージ」を非侵襲的に測定するシステムも開発されています。下記論文(Lee et al. PLoS ONE 9, no.5,2014)のFigure1は、画像解析ソフトが赤血球の分布幅とそこから推定される血管径との差から、PBR(灌流境界領域:赤血球が血管壁のグリコカリックス層に入り込む深さ)を自動算出する手順を示しています。
- 一般集団915名を対象とした研究に基づくPBRの全体平均値は2.14マイクロメートル(分布範囲1.43〜2.86マイクロメートル)であり、男性は2.09マイクロメートル、女性は2.18マイクロメートルでした。
- PBRが低い値であればグリコカリックスが厚く健康な微小循環が保たれており、逆に高い値であればバリアが薄くダメージを受けており、血流障害のリスクが高い状態であることを意味します。
- 近赤外線分光法(NIRS): 母指球筋などにセンサーを貼り、組織の酸素飽和度(StO2)を非侵襲的に測定します。腕を一時的に駆血(血流遮断)して解除した後の回復の速さを見ることで、微小血管の反応性を評価できます。
参考文献
- Vincent JL, De Backer D. Circulatory shock. N Engl J Med. 2013 Oct 31;369(18):1726-34. doi: 10.1056/NEJMra1208943. PMID: 24171518.
- Alyeşil C, Doğan NÖ, Özturan İU, Güney S. Distributive Shock in the Emergency Department: Sepsis, Anaphylaxis, or Capillary Leak Syndrome? J Emerg Med. 2017 Jun;52(6):e229-e231. doi: 10.1016/j.jemermed.2017.01.012. Epub 2017 Feb 21. PMID: 28238385.
- Vincent JL, Leone M. Optimum treatment of vasopressor-dependent distributive shock. Expert Rev Anti Infect Ther. 2017 Jan;15(1):5-10. doi: 10.1080/14787210.2017.1252673. Epub 2016 Nov 7. PMID: 27774825.
- Elbers PW, Ince C. Mechanisms of critical illness–classifying microcirculatory flow abnormalities in distributive shock. Crit Care. 2006;10(4):221. doi: 10.1186/cc4969. PMID: 16879732; PMCID: PMC1750971.
- Hernández G, Ospina-Tascón GA, Damiani LP, et al. Effect of a Resuscitation Strategy Targeting Peripheral Perfusion Status vs Serum Lactate Levels on 28-Day Mortality Among Patients With Septic Shock: The ANDROMEDA-SHOCK Randomized Clinical Trial. JAMA. 2019;321(7):654–664.
- Cusack, R.; Leone, M.; Rodriguez, A.H.; Martin-Loeches, I. Endothelial Damage and the Microcirculation in Critical Illness. Biomedicines 2022, 10, 3150. https://doi.org/10.3390/biomedicines10123150
- Ait-Oufella H, Lemoinne S, Boelle PY, Galbois A, Baudel JL, Lemant J, Joffre J, Margetis D, Guidet B, Maury E, Offenstadt G. Mottling score predicts survival in septic shock. Intensive Care Med. 2011 May;37(5):801-7. doi: 10.1007/s00134-011-2163-y. Epub 2011 Mar 4. PMID: 21373821.
- Siber V, Tasdemir SG. Peripheral perfusion index versus NEWS score in prehospital non-trauma adults: A prospective cohort study. Am J Emerg Med. 2025 Nov;97:103-110. doi: 10.1016/j.ajem.2025.07.040. Epub 2025 Jul 18. PMID: 40706306.
- Lee, Dae Hyun, Martijn J. C. Dane, Bernard M. Van Den Berg, et al. “Deeper Penetration of Erythrocytes into the Endothelial Glycocalyx Is Associated with Impaired Microvascular Perfusion.” PLoS ONE 9, no. 5 (2014): e96477.


コメント